- Желудочно кишечное кровотечение
- О заболевании
- Симптомы внутреннего кровотечения желудочно-кишечного тракта
- Причины желудочного кровотечения
- Лечение желудочного кровотечения
- Диагностика желудочно-кишечного кровотечения
- Гастроэнтеролог высшей категории доктор медицинских наук Васильев Владимир Александрович
- 32. Стрессовые эрозии и язвы желудка и/или двенадцатиперстной кишки
- Кровотечение желудочно-кишечное — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы желудочно-кишечного кровотечения
- Патогенез желудочно-кишечного кровотечения
- Классификация и стадии развития желудочно-кишечного кровотечения
- Осложнения желудочно-кишечного кровотечения
- Диагностика желудочно-кишечного кровотечения
- Лечение желудочно-кишечного кровотечения
- Прогноз. Профилактика
Желудочно кишечное кровотечение
О заболевании
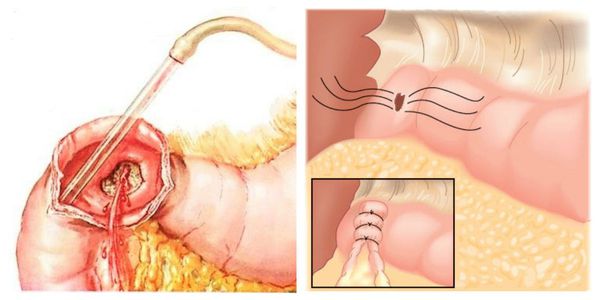
Желудочно-кишечное кровотечение является крайне опасным признаком. Речь идет об истечении крови, которая выходит из поврежденных сосудов и попадает в органы желудочно-кишечного тракта. Кровотечение считается осложнением при воспалительных и хронических заболеваниях. Нередко бывает вызвано алкогольной и наркотической интоксикацией организма.
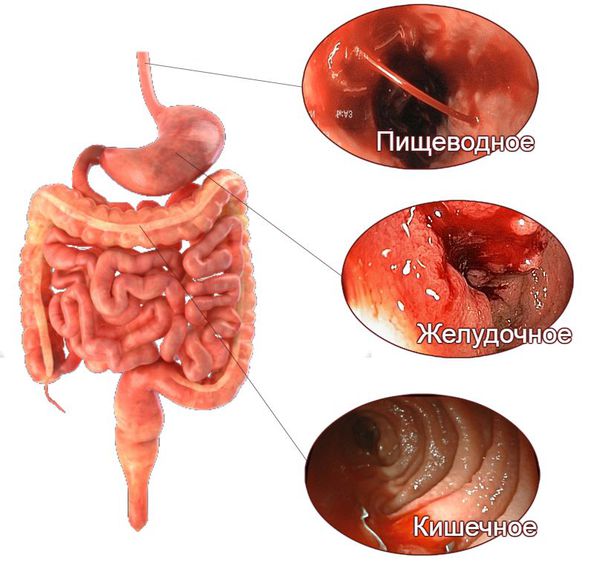
Источниками кровоизлияния называют желудок, кишечник, пищевод. Болезнь является такой же распространенной, как и аппендицит. Нередко это явление возникает как осложнение при язве двенадцатиперстной кишки, при хроническом гастрите, при появлении новообразований.
Диагностировать желудочно-кишечное кровотечение советуем в медицинском учреждении „КДС Клиник”. Все обследования проводятся с помощью современного технического оборудования и с использованием инновационных методик. Болезнь будет диагностирована даже на ранней стадии.
Симптомы внутреннего кровотечения желудочно-кишечного тракта
При внутреннем кровотечении желудочно-кишечного тракта больного тревожат болезненные ощущения. Выделяют такие признаки кишечного кровотечения:
Вне зависимости от приема пищи больной ощущает ком в горле, его тревожит тошнота. Наблюдается рвота коричневого цвета. Иногда в рвоте обнаруживают примеси крови. Это связано с тем, что кровь взаимодействует с соляной кислотой. При появлении кровяных сгустков стоит немедленно обратиться к врачу.
Возникают диарея либо запор, сопровождающиеся метеоризмом. Наблюдается вздутие живота, коликообразные боли в кишечнике после приема пищи. При геморрагии стул является дегтеобразным. Имеет вид мелены.
На протяжении дня пациент ощущает слабость организма. Спадает температура до 35.0.
- нарушения со стороны сердечно-сосудистой системы;
Появляется тахикардия, повышается артериальное давление. Сопутствующими симптомами является головокружение, бледность лица, мигрень.
В критичных случаях больной теряет сознание из-за недостатка кислорода. Появляется холодный пот, тахикардия.
При желудочном кровотечении появляются и другие симптомы. Среди них шум в ушах, асцит, отрыжка, дисфагия.
Причины желудочного кровотечения
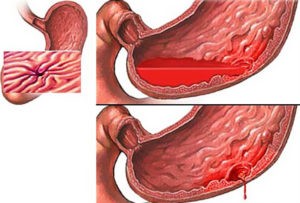
Причиной желудочного кровотечения называют появление доброкачественных или злокачественных новообразований. Увеличенное давление в кишечнике приводит к нарушениям желудочно-кишечного тракта, в том числе и к кровотечению внутренних органов.
Грыжи пищеводного отверстия, как и опухоли, сопровождаются кровоизлиянием и приводят к летальному исходу при отсутствии диагностики. Патология может быть вызвана с язвенным колитом, с геморроем, с анальными трещинами. Возникает на фоне цирроза печени, дисбактериоза, панкреатита. К кровотечению также приводят такие заболевания, как гепатит В, С, тромбоз вен, гипертензия.
Кровотечение открывается при передавливании вен новообразованиями и рубцами. Причиной желудочного кровотечения может стать повреждение сосудов, варикозное расширение вен желудка и кишечника, красная волчанка, авитаминоз и пониженный иммунитет. Эта патология нередко возникает при нарушениях кровообращения. Например, гемофилия, острый и хронический лейкоз, гипопротромбинемия. Также кровотечение спровоцировано чрезмерным приемом аспирина, алкогольной или наркотической интоксикацией, передозировкой лекарственными препаратами и химическими средствами. Повлиять на такую симптоматику может депрессия, постоянное эмоциональное напряжение.
Желудочное кровотечение обусловлено нарушениями сосудом. Речь идет об эрозии, о тромбозе и разрыве капилляров. Причиной называют изменение в системе гемостаза, когда нарушается свертываемость крови.
Лечение желудочного кровотечения
Больному проводят инфузионную и гемотрансфузионную терапию, которая останавливает кровотечение и нормализует состояние. Медикаментозное лечение эффективно лишь в том случае, если речь идет о геморрагии, которая развивается в связи с проблемами гемостаза.
Если наблюдается варикозное расширение вен желудка, то проводится легирование нарушенных сосудов. Гастродуоденальное кровотечение останавливают с помощью эндоскопа. При раковых новообразованиях и сердечной недостаточности требуется срочное оперативное вмешательство.
Если к развитию кровотечения привела язва двенадцатиперстной кишки, то потребуется оперативное вмешательство. Кровоточащая рана прошивается, далее проводится резекция желудка. При язвенном колите проводится субтотальная резекция толстой кишки.
После проведения операции пациенту приписывают медикаментозное лечение, физиотерапевтические процедуры, постельный режим. Прогноз после лечения зависит от состояния больного, от его возраста. В большинстве случаев состояние нормализуется через несколько дней, если медицинская помощь была оказана вовремя.
Диагностика желудочно-кишечного кровотечения
Чтобы диагностировать данную патологию, стоит пройти комплексное обследование организма. К нему относится энтероскопия, колоноскопия, ректороманоскопия, диагностическая лапаротомия, анализы. Запишитесь на прием к гастроэнтерологу в клинике „КДС Клиник”. Позвоните по телефону и выберите удобное для Вас время. Медицинское учреждение расположено в городе Москва по адресу улица Белозерская, 17Г.
Источник
 Гастроэнтеролог высшей категории
Гастроэнтеролог высшей категории
доктор медицинских наук
Васильев Владимир Александрович
Консультация, диагностика, лечение хронических заболеваний органов пищеварения: пищевода, желудка, 12-ти перстной кишки, толстой кишки, желчного пузыря, поджелудочной железы, печени, сочетанной патологии
32. Стрессовые эрозии и язвы желудка и/или двенадцатиперстной кишки
В повседневной жизни человеку приходится часто сталкиваться со стрессами (дома, в быту, на работе), после которых появляются дискомфорт или боли в подложечной области, изжога, отрыжка. Насколько зависим человек от воздействий стресса , в частности функция желудка и/или двенадцатиперстной кишки, рассмотрим в диалоге пациента и врача гастроэнтеролога.
Что понимают под стрессом?
Стресс – это клинический адаптационный синдром. Стресс определяет патологическое состояние, возникающее на фоне воздействия чрезвычайных или патологических раздражителей. После воздействия стресса происходит напряжение неспецифических адаптационных механизмов функционирующего организма человека.
Термин «стресс» в 1936 году впервые сформулировал после множества экспериментов Г. Селье. Различают острый стресс и хронический стресс (подвержены водители, моряки, летчики)
Какое воздействие на желудок оказывает стресс?
Синдром «стресс» может приводить, в том числе, к поражению слизистой оболочки желудка (чаще) и двенадцатиперстной кишки (реже) – эрозиям и/или язвам на фоне повышения продукции хлористоводородной (соляной) кислоты париетальными клетками слизистой оболочки желудка. Так называемые стрессовые (острые) эрозии и/или язвы гастродуоденальной области могут развиваться после психоэмоционального стресса, у больных с ожогами кожи, при тяжелых травмах черепа, после ранений (огнестрельных, минно — взрывной травмы), после тяжелых травматических операций (на сердце и сосудах, органах брюшной полости), у больных с инфарктом миокарда, у больных в шоке, у больного сепсисом.
Активизация выработки хлористоводородной кислоты при воздействии острого стресса или повторения стрессов обусловлена стимуляцией передней и задней долей гипоталамуса и повышением тонуса блуждающего нерва. При продолжительном воздействии стрессов (хронический стресс) может на фоне истощения процесса кислотообразования наступить гипо-и ахлоргидрия. Рефлюкс желчных кислот также оказывает повреждающее действие на защитные функции слизистой оболочки желудка и пищевода.
Какие можно выделить экзогенные факторы формирования эрозии и/или язвы желудка?
Из экзогенных факторов развития эрозий и/или язвы следует выделить психоэмоциональный стресс. Реализация синдрома «стресс — реакций» начинается в гипоталамусе с последующей активизацией системы «гипоталамус – гипофиз — кора надпочечников», сопровождается возбуждением нервной системы.
Возможно ли развитие желудочно-кишечного кровотечения после воздействия стресса?
После воздействия стресса возможно развитие «стрессовых» острых эрозий и/или острой язвы, что может привести к кровотечению из сосудов эрозии (поверхностный дефект слизистой оболочки, заживающий без образования рубца), язвы желудка и/или двенадцатиперстной кишки. Особенностью состоявшегося желудочно-кишечного кровотечения является отсутствие болей в подложечной области, появление рвоты «кофейной гущей» и/или дегтеобразного стула.
Выделяют две главные причины желудочно-кишечных кровотечений: ишемия слизистой оболочки и усиление диффузии водородных ионов. Трансформация острого процесса в хронический происходит на фоне усиления продукции хлористоводородной кислоты и пепсина, увеличения желчных кислот, усиления аутоиммунных процессов.
Какие клинические проявления наблюдаются у больных с эрозиями желудка, двенадцатиперстной кишки?
Чаще больные с эрозиями или язвой желудка жалуются на боли и/или чувство давления в подложечной области после еды, отрыжку, тошноту. Больные с эрозиями и/или язвой в луковице двенадцатиперстной кишки чаще отмечают «голодные» боли. Реже больные предъявляют жалобы на рвоту «кофейной гущей» и/или дегтеобразный стул, что является признаком состоявшегося или продолжающегося желудочно-кишечного кровотечения и это опасно для жизни.
Какие методы диагностики «стрессовых» эрозий, язвы желудка и двенадцатиперстной кишки?
Основной метод выявления «стрессовых» эрозий, язвы желудка и двенадцатиперстной кишки – фиброгастродуоденоскопия . При эндоскопии могут обнаружить три типа эрозий:
— петехиальные
— «неполные»
— хронические эрозии
Острые эрозии чаще формируются в области дна и тела желудка и реже – в луковице двенадцатиперстной кишки. Хронические эрозии чаще выявляют в антральном отделе желудка.
Какие факторы кроме «стрессовых» также способствуют развитию эрозий или язвы желудка и двенадцатиперстной кишки?
К формированию, так называемых, симптоматических эрозий или язв желудка и/или двенадцатиперстной кишки (кроме «стрессовых» факторов) могут приводить следующие факторы (лекарства, инфекция, токсические вещества, алкоголь, табак, болезни, иммунный статус):
— лекарства – это прием нестероидных противовоспалительных препаратов
— лекарства — это прием кортикостероидов (гормональных средств)
— другие лекарства, которые могут привести к дефекту слизистой оболочки (антибиотики, препараты калия и железа, дигоксин и т.д.)
— курения табака
— алкоголь
— нарушение режима и/или рационального питания
— инфекция (ретровирусная, хламидийная, цитомегаловирус, вирус простого герпеса, туберкулез)
— лямблиозное поражение слизистой оболочки 12-и перстной кишки
— целиакия
— сахарный диабет
— полицитемия
— почечная недостаточность
— хронические болезни печени
— язвенная болезнь желудка и/или двенадцатиперстной кишки
— опухоли толстой кишки
— рак и лимфома желудка
— болезнь Крона
— заболевания сердечно-сосудистой системы
— заболевания дыхательной системы
— наследственность (генетическая предрасположенность)
— снижение иммунного статуса
Какое проводится лечение у больных со стрессовыми эрозиями и/или язвами желудка или двенадцатиперстной кишки?
Лечение больных с выявленными «стрессовыми» эрозиями, язвой желудка, двенадцатиперстной кишки обычно проводит врач гастроэнтеролог (амбулаторно – при не осложненных случаях или в стационаре – при осложненных случаях). Лечение предусматривает соблюдение режима, диеты, использование медикаментозных средств (блокаторы Н 2 гистаминовых рецепторов третьего поколения, современных ингибиторов (блокаторов) протонной помпы, протекторы слизистой оболочки и других лекарств) и не медикаментозных средств. Одновременно могут быть использованы медикаментозные и иные средства для нивелирования стрессов.
Оказание специализированной врачебной помощи врачом гастроэнтерологом при желудочно-кишечных кровотечениях проводится согласно протокола.
Следует ли проводить профилактическое лечение «стрессовых» эрозий , язв желудка или двенадцатиперстной кишки?
Профилактическое лечение необходимо назначать лицам с высоким риском формирования острых и хронических эрозий, язв желудка и двенадцатиперстной кишки. Профилактическое лечение поможет предупредить развитие не только эрозивно- язвенных повреждений слизистой оболочки желудка и двенадцатиперстной кишки. Могут быть использованы блокаторы Н 2 гистаминовых рецепторов третьего поколения, современных ингибиторов (блокаторов) протонной помпы. Назначение пациентам адекватной профилактической терапии и контроль за эффективностью обычно проводит врач гастроэнтеролог.
Примечание:
— после перенесенного стресса (острый), на фоне или после хронического стресса лучше обратиться к врачу гастроэнтерологу для ранней диагностики эрозий, язвы желудка или двенадцатиперстной кишки, для адекватной терапии, чтобы избежать осложнения – кровотечения, а также хирургического вмешательства
— дифференцированную диагностику заболевания и лечение проводит врач гастроэнтеролог (врач эндоскопист — эндоскопию, абдоминальный хирург — операцию)
Источник
Кровотечение желудочно-кишечное — симптомы и лечение
Что такое кровотечение желудочно-кишечное? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Желудочно-кишечное кровотечение — это жизнеугрожающее состояние, при котором кровь истекает в просвет пищевода, желудка или кишечника. Его основная опасность заключается в том, что на ранних стадиях или при небольших объёмах кровопотери пациент может вовсе не испытывать никаких симптомов. Это связано с отсутствием болевых рецепторов на слизистой оболочке органов пищеварительного тракта. Так как основное предназначение этих органов — перерабатывать поступающую еду, кровь проходит через пищеварительный тракт так же, как и жидкая пища.
При повторных или продолжающихся кровотечениях, а также при нарастании объёма кровопотери у человека появляются видимые характерные симптомы : рвота кровью или кровянистые выделения из заднего прохода. Так как при этом кровь покидает кровеносное русло, в организме быстро или постепенно нарушаются обменные процессы, больной слабеет, его кожа становится бледной, вырабатывается липкий холодный пот, нарушается сознание. В итоге пациент попадает в больницу (чаще в карете скорой помощи), но шансы на излечение в таком шоковом для организма состоянии на фоне массивной кровопотери порой стремительно «тают» даже в условиях специализированного стационара, не говоря уже о случаях, когда своевременно оказать квалифицированную медпомощь просто невозможно.
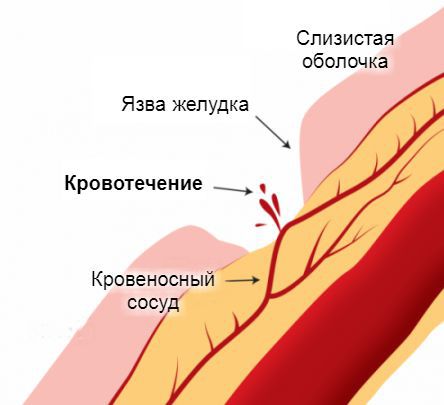
Источник желудочно-кишечного кровотечения — эрозированные кровеносные сосуды, прилегающие к стенкам пищевода, желудка или кишечника. Эрозия сосудов связана с появлением дефектов на поверхности слизистой оболочки этих органов. Чаще всего они бывают бессимптомными и возникают под действием болезнетворных агентов. Постепенно эти дефекты достигают глубоких слоёв, «разъедая» стенки пролегающих к ним кровеносных сосудов. Примерно по такому же принципу в стенки сосудов прорастают раковые опухоли на поздних стадиях развития. Достигая определённых размеров, они начинают разрушаться сами, нарушая при этом целостность сосудистой стенки.
Эрозии и кровотечения являются осложнениями многих заболеваний пищевода, желудка и кишечника. К ним относятся: наследственные телеангиэктазии ( сосудистые звёздочки ), ангиодисплазии (венозные мальформации), язва желудка , язвенный колит , варикоз вен пищевода при циррозе печени , геморрой ( острый и хронический ), рак желудка и др. Всё, что приводит к появлению или усугублению течения этих заболеваний, увеличению размеров эрозий и язв, может увеличить вероятность возникновения желудочно-кишечного кровотечения. К таким факторам относят:
- приём ацетилсалициловой кислоты , нестероидных противовоспалительных препаратов и кортикостероидов;
- несоблюдение правил питания и сна;
- вредные привычки;
- алкогольную интоксикацию;
- контакт с химикатами;
- стресс;
- физическое напряжение (при геморрое или варикозном расширении вен пищевода).
Желудочно-кишечное кровотечение занимает пятое место по распространённости в гастроэнтерологической практике после аппендицита , панкреатита, холецистита ( острого и хронического ) и ущемления грыжи. Его обнаруживают у 9 % больных при экстренном обращении в хирургический стационар [2] . Проявиться оно может в любом возрасте. Пик заболеваемости соответствует возрасту причинной болезни: 35-60 лет [1] [5] [8] [10] .
Симптомы желудочно-кишечного кровотечения
Являясь осложнением других болезней, желудочно-кишечное кровотечение может возникнуть на фоне жалоб, свойственных этим заболеваниям. Например, при кровотечении на фоне язвенного колита или язвы желудка пациента будут беспокоить боли в животе. Но в случае неинтенсивного кровотечения или непродолжительных подкравливаний какие-либо проявления могут отсутствовать. Такое возможно при бессимптомном течении язвы или рака желудка и двенадцатиперстной кишки. Порой кровотечение становится первым признаком уже развившейся болезни.
Заподозрить это грозное состояние на начальных стадиях может только опытный внимательный доктор, но для этого к нему нужно своевременно обратиться. Поэтому при болях в животе и ухудшении общего самочувствия рекомендуется не заниматься самолечением, а показаться врачу.
Признаки желудочно-кишечного кровотечения группируют в зависимости от того, из какого отдела они происходят — верхнего или нижнего.
При кровотечениях из верхнего отдела (пищевода, желудка и двенадцатиперстной кишки) на первое место выходят следующие симптомы:
- Рвота свежей кровью. Как правило, она возникает при переполнении желудка кровью в случае массивного кровотечения из пищевода (например, на фоне варикозного расширения вен пищевода) или из стенок самого желудка (например, если язва «разъела» крупный сосуд в стенке желудка).
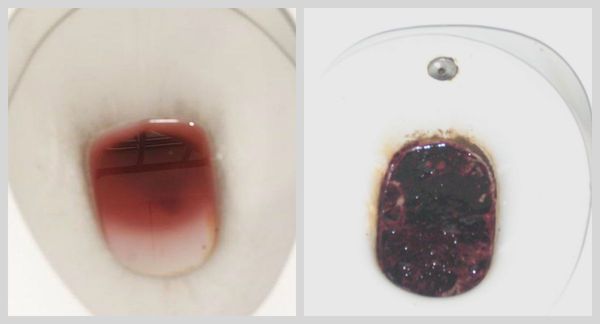
- Рвота «кофейной гущей». Данный симптом возникает в случае умеренного кровотечения в желудке. Так как кровь относительно долго контактирует с соляной кислотой желудочного сока, она «окисляется» (становится тёмно-коричневой из-за превращения гемоглобина в солянокислый гематин) и не успевает пройти дальше по пищеварительному тракту. Поэтому, переполняя желудок, кровь вызывает рефлекторную рвоту фонтаном. Такое развитие событий возможно при множественных эрозиях, трещинах и точечных подкравливаниях.
- Чёрный стул. Данный признак также указывает на неинтенсивное кровотечение, источником которого чаще всего являются язвы или эрозий выходного отдела желудка и луковицы двенадцатиперстной кишки. В этом случае соединения железа в излившейся крови, проходя все этапы пищеварения, трансформируются и придают сформированным каловым массам чёрный дёгтеобразный цвет.
- Мелена — чёрный жидкий дёгтеобразный стул со зловонным запахом. Может быть следствием более интенсивного кровотечения из выходного отдела желудка, двенадцатиперстной, тонкой кишки, глубоких или «правых» отделов толстого кишечника. Также этот симптом может быть связан с усиленной перистальтикой кишечника (его более активного сокращения).
Поражению нижних отделов желудочно-кишечного тракта, помимо того же чёрного стула и мелены, в большей степени свойственны следующие симптомы:
- Кровь алого цвета в кале в первые 8 часов от начала кровотечения. Её появление связано с очень массивным кровотечением и активной перистальтикой кишечника.
- Стул по типу «малинового желе» — крайне тяжёлое состояние. Указывает на массивное кровотечение из «левых» отделов толстого кишечника.
- Истечение «свежей» алой крови из заднего прохода. Возникает тогда, когда источником проблемы находится в прямой кишке (например, при геморрое, анальной трещине или раке прямой кишки).
Кроме указанных симптомов при кровотечении наблюдаются общие признаки, связанные с кровопотерей. Кровь в кровеносном русле становится более густой, хуже переносит питательные вещества и кислород, что вызывает:
- нарастающую слабость из-за нарушения обменных процессов в мышцах;
- головокружение, шум в ушах, появление мелькающих «мушек» перед глазами, дезориентацию и обморочные состояния вследствие кислородного и энергетического «голодания» головного мозга;
- олигурию — уменьшение объёма выделяемой мочи (почки перестают полноценно фильтровать кровь, что приводит к повышению общего уровня токсинов в организме);
- жажду — возникает из-за попыток организма восполнить теряющуюся жидкую часть крови за счёт жидкости из межтканевого пространства (несмотря на это кровь всё равно сгущается, что вызывает рефлекторную жажду) [2][4] .
Патогенез желудочно-кишечного кровотечения
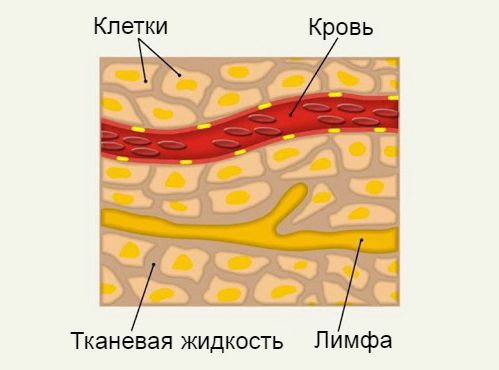
В первую очередь на возникшее кровотечение реагируют надпочечники . Они начинают «выбрасывать» в кровеносное русло специальные вещества — катехоламины. Такая реакция возникает в первые сутки после кровотечения. Она приводит к спазму периферических сосудов и компенсации гемодинамики — нормализации давления и скорости кровотока в системе кровообращения. Благодаря этому сохраняется достаточное кровоснабжение жизненно важных органов — сердца, мозга и печени.
На 2-3 сутки после кровотечения в сосудистое русло «выходит» тканевая жидкость . Она делает кровь менее вязкой, способствует выведению эритроцитов из «депо», в частности из селезёнки, и попаданию их в кровяное русло. Таким образом организм при небольшом кратковременном кровотечении создаёт условия для быстрого восстановления изначального объёма и качества циркулирующей крови. Но при этом на тканевом уровне постепенно развиваются обменные нарушения, так как тканевая жидкость — это жидкая питательная среда, благодаря которой происходит обмен веществ между клетками и тканями с одной стороны и кровью — с другой.
На 4-5 день после кровотечения костный мозг начинает активно восполнять недостающее количество потерянных элементов крови, в частности эритроциты и тромбоциты. Если кровотечение больше не возникало, уровень эритроцитов нормализуется через 2-3 недели.
На самочувствие пациента и клиническую картину желудочно-кишечного кровотечения влияют объём и скорость кровопотери. От них зависит, насколько полноценно и быстро механизмы компенсации и приспособления организма восстановят объём циркулирующей крови.
В случае самостоятельной остановки кровотечения и потери не больше 10 % от исходного объёма крови состояние организма, как правило, легко стабилизируется за счёт вышеописанных процессов.
В первые часы после значительной кровопотери концентрация гемоглобина и число эритроцитов также остаются в пределах нормы. Их снижение начинается только к концу первых суток, что при определённых минимальных пороговых показателях требует переливания донорской крови. Помимо этого, в крови увеличивается концентрация продуктов обмена — мочевины и креатинина, из-за чего ко всему прочему добавляется интоксикация. В совокупности эти состояния приводят к нарастающей полиорганной недостаточности. При отсутствии квалифицированной медицинской помощи человек в таком состоянии, как правило, погибает .
Отдельно нужно отметить незначительные часто повторяющиеся кровотечения, которые отличаются крайне незначительными кровопотерями (20-50 мл). Такое возможно при хроническом геморрое, тех же язвах (если они повреждают мелкий сосуд) и иных патологиях, в том числе онкологических. Опасность кроется в том, что на фоне небольших повторяющихся кровопотерь наш организм не успевает восполнять прогрессирующую нехватку железа и/или витамина B12, необходимых для продукции гемоглобина. Таким образом, при частых малых кровопотерях у человека постепенно формируется лёгкая степень анемии, которая со временем может перерасти в более тяжёлую форму. Риск развития такого сценария высок у людей, которые не уделяют своему здоровью должного внимания, боятся медицинского обследования или, зная о своих болезнях, по разным причинам отказываются их лечить [2] [4] [7] .
Классификация и стадии развития желудочно-кишечного кровотечения
Классифицируется желудочно-кишечное кровотечение по различным признакам.
По локализации выделяют:
- кровотечение из верхних отделов пищеварительного тракта (пищевода, желудка и двенадцатиперстной кишки) — около 90 % случаев;
- кровотечение из тонкой кишки — менее 1 % случаев;
- кровотечение из нижних отделов пищеварительного тракта (толстой и прямой кишки) — около 10 % случаев.
По клиническому течению различают:
- активное (продолжающееся) кровотечение;
- остановившееся кровотечение.
По объёму оно может быть:
- массивным (профузным);
- малым (минимальным).
По характеру выделяют:
- острое кровотечение;
- хроническое кровотечение (скрытое, оккультное).
По этиологии (причине возникновения) оно может быть язвенным и неязвенным, по частоте — первичным и рецидивным (повторным).
По тяжести , т. е. по объёму кровопотери, выделяют три степени тяжести:
- лёгкую (не превышает 400 мл);
- среднюю;
- тяжёлую.
При кровопотере лёгкой степени тяжести больной может не обратить внимания на возможную лёгкую тошноту, сухость во рту, слабость и познабливание, пока у него не появится рвота кровью. Также при лёгком кровотечении может возникнуть чёрный дегтеобразный стул.
При кровопотерях средней или тяжёлой степени тяжести , а также повторных кровотечениях у пациента достаточно быстро появляются симптомы острой анемии: выраженная внезапная слабость, тошнота, бледность кожи, потливость, шум в ушах, мелькающие «мушки» перед глазами, учащение пульса, снижение артериального давления, головокружение, обморочное состояние. Больной становится вялым, апатичным, у него уменьшается количество мочи. Все эти признаки могут возникнуть даже раньше кровавой рвоты или мелены [2] [5] .
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующим последствиям:
- постгеморрагической анемии;
- геморрагическому шоку;
- острой почечной недостаточности.
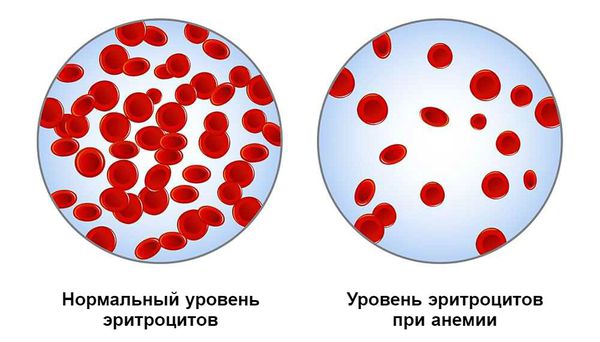
Постгеморрагическая анемия — это состояние организма после кровотечения, при котором снижается уровень гемоглобина в крови.
Гемоглобин — это железосодержащий белок. Он является основным элементом эритроцитов — клеток крови, ответственных за перенос кислорода к тканям и транспортировку от них углекислого газа. В норме уровень общего гемоглобина (Hb) и объём эритроцитов крови у мужчин не опускается ниже 130 г/л, у женщин — ниже 120 г/л. Если их количество уменьшается, то начинает страдать газообмен, и чем ниже падает уровень гемоглобина, тем выраженнее становятся признаки анемии . У пациента возникает резкая слабость, бледнеет кожа и слизистые, появляется одышка, мелькающие «мушки» перед глазами, головокружение, шум в ушах, сухость во рту, холодный липкий пот, снижается температура тела и артериальное давление, учащается и ослабевает пульс.
Медленно развивающаяся анемия формируется на фоне хронического или рецидивирующего небольшого кровотечения. Её проявления менее выражены, так как организм частично успевает компенсировать состояние.
В случае массивной и быстрой кровопотери возникновение анемии сопровождается развитием геморрагического шока с высокой вероятностью летального исхода.
Геморрагический шок — это смертельно опасное состояние, вызванное быстрым снижением объёма циркулирующей крови больше чем на 15-20 %. При такой кровопотере резко нарушается снабжение тканей кислородом и энергетическими продуктами, сбивается адекватный тканевой обмен и нарастает интоксикация.
Несмотря на мощные компенсаторные возможности организма и современные медицинские технологии, смертность от геморрагического шока остаётся актуальной проблемой. Даже среди тех пациентов, которым удаётся пережить состояние геморрагического шока, уровень смертности достаточно высокий.
Геморрагический шок переносится по-разному: кто-то жалуется только на усталость, а кто-то поступает в медучреждение на машине скорой помощи без сознания. Всё зависит от состояния организма и возраста пациента. Очень молодые и очень пожилые люди более склонны к ранней декомпенсации после большой потери крови.
Общие признаки геморрагического шока:
- кожа бледного, пепельного цвета;
- потливость;
- заторможенность или взволнованность;
- учащённый, но ослабленный пульс;
- систолическое («верхнее») артериальное давление в пределах нормы (на начальной стадии шока).
Осложнением геморрагического шока является полиорганная недостаточность, которая может стать причиной смерти. Она развивается в 30-70 % случаев.
Острая почечная недостаточность, возникшая на фоне острого нарушения кровоснабжения, приводит к глубоким нарушениям выделительной функции почек. Её развитие проходит четыре фазы:
- Начальная фаза развивается в течение первых суток. Она сопровождается слабостью, сонливостью, тошнотой и отсутствием аппетита. Эти симптомы неспецифические, поэтому они скрываются за проявлениями основного заболевания.
- Вторая фаза развивается в течение трёх дней и длится около двух недель. Объём отделяемой мочи уменьшается (меньше 500 мл в сутки), в крови повышается уровень токсинов и продуктов обмена. У больного наблюдается понос, тошнота, рвота. Вероятен отёк лёгких, который приводит к одышке и влажным хрипам. Также возможно нарушение сознания вплоть до комы. Из-за сниженного иммунитета, на фоне которого в организм может проникнуть инфекция, увеличивается риск развития сепсиса.
- Третья фаза длится примерно две недели. Суточный объём мочи постепенно увеличивается до 2-5 л, восстанавливаются показатели крови.
- Четвёртая фаза — фаза выздоровления — может длиться 6-12 месяцев. За это время функция почек у выживших пациентов постепенно восстанавливается: у 35-40 % больных — полностью, у 10-15 % — частично. 1-3 % пациентам в дельнейшем требуется постоянный гемодиализ [5][7] .
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводится хирургом. Он тщательно выясняет историю заболевания, оценивает характер рвотных масс и испражнений, очень осторожно ощупывает живот, чтобы не усилить кровотечение. Для определения следов крови и возможной причины кровопотери выполняет пальцевое исследование прямой кишки.
Чтобы приблизительно оценить объём кровопотери при первом обращении больного к врачу, доктор измеряет частоту сердечных сокращений и артериальное давление, оценивает окрас кожного покрова:
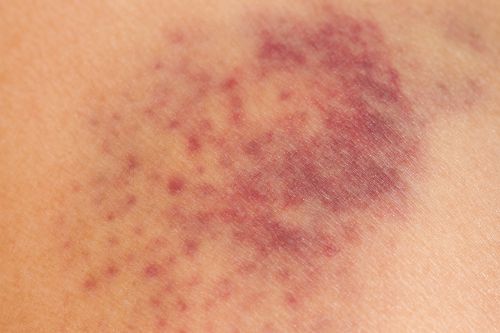
- наличие гематом может указывать на геморрагический диатез — нарушение свёртывающей системы крови;
- желтушность кожи может свидетельствовать о возможной проблеме в работе печени и варикозном расширении вен пищевода.
Для оценки тяжести процесса кровь анализируется на предмет количества эритроцитов, гемоглобина и тромбоцитов, определяется её свёртывающая способность, уровень креатинина, мочевины и печёночных ферментов. Также важно провести исследование кала на скрытую кровь. Положительный результат будет сохраняться в течение двух недель после одного кровотечения, а чёрный дёгтеобразный стул — в течение пяти суток.
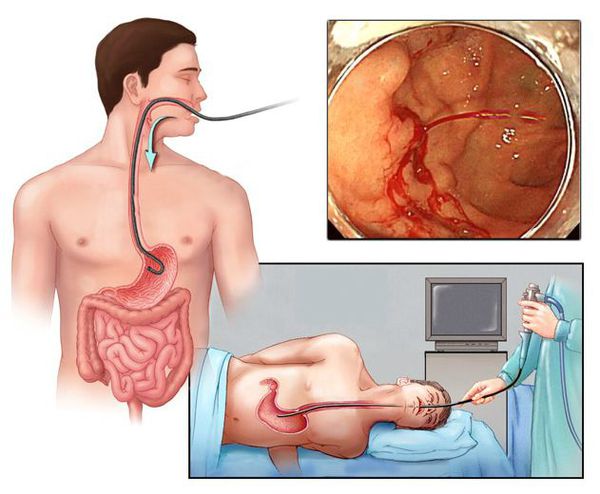
Наиболее ценным и точным методом диагностики при подозрении на желудочно-кишечное кровотечение является эндоскопия. С её помощью врач может не только обнаружить источник кровопотери, но и остановить кровотечение, тем самым избавив больного от сложных и опасных хирургических операций и в значительной мере улучшив прогноз на выздоровление.
Иногда для уточнения диагноза может потребоваться рентгенологическое исследование, например ирригоскопия . В этом случае через анальное отверстие клизмой вводится контрастное вещество, затем выполняется серия рентгеновских снимков, на которых определяется то или иное заболевание толстого кишечника (например язвенный колит). При необходимости таким же образом можно обследовать пищевод, желудок и двенадцатиперстную кишку. Для этого пациент выпивает небольшое количество рентгеноконтрастного вещества, после чего выполняется серия рентгенограмм, на которой врач определяет патологию [3] [4] [10] .
Лечение желудочно-кишечного кровотечения
Пациента с подозрением на желудочно-кишечное кровотечение необходимо экстренно госпитализировать в хирургическое отделение. Там ему окажут квалифицированную помощь:
- оценят тяжесть кровотечения, состояние кровообращения, дыхательной и других систем, вероятность рецидива и риск развития геморрагического шока;
- проведут диагностический поиск, установят место кровотечения и, по показаниям и при технических возможностях, нейтрализуют его;
- назначат медикаментозное лечение, направленное на остановку кровотечения, обезвреживание токсических веществ, борьбу с осложнениями и восполнение качественного состава и объёма крови путём внутривенного введения лекарственных средств и компонентов крови.
Особенно активным должно быть лечение в случае острого кровотечения, сопровождающегося кровавой рвотой и меленой. Его следует проводить до полной стабилизации клинических, эндоскопических и гематологических показателей.
Существует два направления в терапии желудочно-кишечных кровотечений: консервативное и хирургическое. Выбор направления и метода лечения зависит от локализации кровотечения, его интенсивности и причины возникновения.
Консервативная тактика возможна в двух случаях:
- при геморрагиях — множественных точечных источниках кровотечений, развившихся в результате нарушения свёртывающей системы крови;
- при наличии таких тяжёлых болезней, как сердечная недостаточность, пороки сердца, неоперабельный рак и тяжёлый лейкоз.
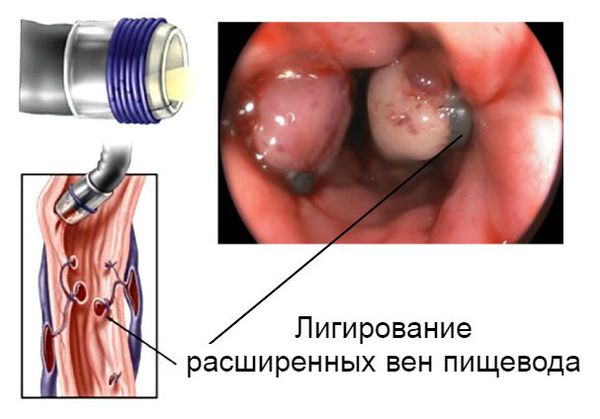
Кровотечение, которое возникло на фоне варикозно расширенных вен пищевода, можно остановить эндоскопически, т. е. не прибегая к открытой операции. Для этого выполняется лигирование (перевязка) или склерозирование (склеивание) изменённых сосудов. Метод склерозирования сегодня используется редко. В некоторых случаях кровотечения из желудка или кишечника можно остановить с помощью электрокоагуляции (прижигания током) или обкалывания кровоточащих сосудов.
Большинство кровотечений, связанных с язвенной болезнью, внезапно и самостоятельно прекращаются. При этом в 20 % случаев оно со временем возобновляется, в связи с чем больному может потребоваться оперативное лечение.
Хирургическая тактика требуется тогда, когда консервативные методы лечения оказались малоэффективными или вовсе не улучшили состояние больного. Заключается она в остановке кровотечения путём выполнения различных операций:
- в случае язвенной болезни проводится прошивание кровоточащей язвы или резекция — удаление части желудка или двенадцатиперстной кишки;
- при кровотечении на фоне неспецифического язвенного колита выполняется резекция всей толстой кишки ил её части;
- если органы желудочно-кишечного тракта поражены опухолью, то проводятся радикальные операции, направленные на тщательное удаление опухоли, или паллиативные вмешательства для улучшения состояния больного;
- если причиной кровотечения являются обострения геморроя или анальная трещина, то выполняется геморроидэктомия — иссечение геморроидальных узлов.
Как правило, все эти вмешательства (за исключением геморроидэктомии) приходится выполнять в условиях геморрагического шока, что увеличивает послеоперационные риски для жизни больных [2] [7] [9] [10] .
Прогноз. Профилактика
Желудочно-кишечное кровотечение — крайне опасное состояние. Его прогноз зависит от объёма и причины кровопотери, возраста пациента и наличия сопутствующих заболеваний. В случае несвоевременного обращения к врачу риск неблагоприятного исхода крайне высокий. Например, при кровотечениях на фоне варикозно расширенных вен пищевода погибает от 10 до 20 % пациентов, а при кровотечении из язвы желудка — 5 % [11] .
Основой профилактики такого грозного осложнения, как желудочно-кишечное кровотечение, является своевременное лечение причинных заболеваний. Для этого Всемирная организация здравоохранения разработала определённые рекомендации:
1. Чтобы своевременно диагностировать заболевания в верхних отделах пищеварительного тракта, рекомендуется, начиная с 40-50 лет, каждый год обращаться к терапевту или гастроэнтерологу для профилактического осмотра. Также один раз в два года нужно делать гастроскопию (ЭГДС) с определением кислотности желудочного сока, выполнением биопсии для анализа на H. Pylori и гистологическим исследованием подозрительных участков. Эти мероприятия позволят вовремя выявить гастрит, дуоденит и инфекцию H. Pylori, избежать развития язвенной болезни и онкологии.
2. Для своевременной диагностики заболеваний в нижних отделах пищеварительного тракта рекомендуется, помимо вышеуказанных процедур, 1 раз в пять лет выполнять колоноскопию с уточняющей биопсией подозрительных участков, начиная с 45 лет. Это позволит вовремя пролечить заболевания кишечника и избежать развития желудочно-кишечного кровотечения.
Но в первую очередь снижение риска развития причинных заболеваний зависит от качества жизни человека. Поэтому важно вести здоровый образ жизни, правильно питаться и бережно относиться к своему здоровью [1] [5] [11] .
Источник
 Гастроэнтеролог высшей категории
Гастроэнтеролог высшей категории