- Симптомы ПМС у женщин
- Признаки ПМС перед месячными
- Физические симптомы:
- Изменение эмоционального фона:
- Предменструальное дисфорическое расстройство (ПМДР)
- Оксана Жосан, гинеколог-онколог. Редактор А. Герасимова
- Что такое предменструальное дисфорическое расстройство ?
- Симптомы предменструального дисфорического расстройства
- Что вызывает PMDD?
- Факторы риска развития предменструального дисфорического расстройства
- Как диагностируется PMDD
- Как лечится предменструальное дисфорическое расстройство?
- Антидепрессанты при дисфорических расстройствах
- Заключение
- Предменструальный синдром (ПМС) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы предменструального синдрома
- Патогенез предменструального синдрома
- Классификация и стадии развития предменструального синдрома
- Осложнения предменструального синдрома
- Диагностика предменструального синдрома
- Лечение предменструального синдрома
- Прогноз. Профилактика
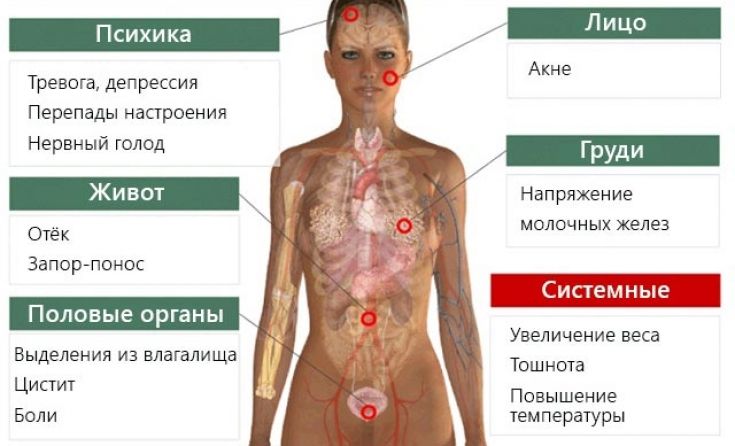
Симптомы ПМС у женщин
Предменструальный синдром — комплекс психологических и соматических признаков, обусловленных гормональными изменениями последних дней цикла перед менструацией.
Признаки ПМС перед месячными
Жизнь женщины в репродуктивном возрасте подвержена циклическим гормональным изменениям. И гормоны могут оказывать существенное влияние на физическое и психологическое состояние женщины. Очень многие перед менструацией отмечают изменение психоэмоционального состояния, большинство женщин чувствуют приближение этого периода.
Физические симптомы:
- нагрубание и увеличение молочных желез, их повышенная чувствительность и болезненность;
- прибавка в весе до двух килограммов из-за задержки жидкости;
- увеличение размера живота;
- головные боли, мигрень;
- метеоризм;
- отечность, особенно нижних конечностей;
- повышение температуры тела, аритмия;
- снижение или повышение либидо;
- повышенный аппетит;
- повышенная чувствительность к запахам и звукам;
- зуд;
- ухудшение состояния кожи, появление высыпаний, обострение акне.
Изменение эмоционального фона:
- плаксивость, капризность, повышенная эмоциональность;
- вялость и пассивность, снижение работоспособности;
- приступы агрессии и гнева;
- перепады настроения;
- бессонница.
Тяжесть симптомов существенно варьируется. Некоторые женщины практически не испытывают на себе признаки ПМС, другие же переживают существенный психологический и физический дискомфорт.
Для некоторых ПМС становится настоящей проблемой, потому что у женщины снижается работоспособность, ей тяжело сосредоточиться на своих профессиональных обязанностях.
Большинство женщин, знакомых с этой проблемой, говорят о том, что они ощущают первые симптомы ПМС примерно за неделю до предполагаемых месячных. У них может появляться болезненность молочных желез, наблюдаются перепады настроения. Врачи же склоняются к тому, что предменструальный синдром может давать о себе знать еще раньше, как только прошла овуляция и наступила вторая половина цикла.
Есть несколько форм ПМС, для каждой из которых характерны свои симптомы:
- нервно-психическая — преобладает эмоциональное напряжение, агрессивность, раздражительность, плаксивость;
- отечная — вздутие живота, отечность конечностей, нагрубание молочных желез;
- цефалгическая — головокружение, тошнота и рвота;
- кризовая — артериальная гипертензия, панические атаки, тахикардия;
- атипичная — аллергические реакции, нарушения сна, проблемы с терморегуляцией и прочие редкие симптомы.
Лечение предменструального синдрома требуется тогда, когда он ярко выражен и мешает нормальной жизни. За консультацией и лечением женщины всегда могут обратиться в клинику Dr. AkNer.
Источник
Предменструальное дисфорическое расстройство (ПМДР)
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2020/04/predmenstrualnoe-disforicheskoe-rasstrojstvo-pmdr-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2020/04/predmenstrualnoe-disforicheskoe-rasstrojstvo-pmdr.jpg» title=»Предменструальное дисфорическое расстройство (ПМДР)»>
Оксана Жосан, гинеколог-онколог. Редактор А. Герасимова
- Запись опубликована: 12.04.2020
- Время чтения: 1 mins read
Предменструальное дисфорическое расстройство (ПМДР) представляет собой гораздо более тяжелую форму предменструального синдрома (ПМС). Это тяжелое и хроническое заболевание, требующее обращения к гинекологу и длительного лечения. Помогают справиться с симптомами изменения в образе жизни и некоторые лекарственные препараты.
Что такое предменструальное дисфорическое расстройство ?
ПМДР – это состояние, подобное предменструальному синдрому, которое также возникает за неделю или две до начала менструации, когда уровни гормонов начинают падать после овуляции. Однако, дисфорическое расстройство вызывает значительно более серьезные симптомы, чем ПМС. В их число входит, например, тяжелая депрессия, раздражительность и напряжение.
Страдают ПМДР около 5% женщин детородного возраста.
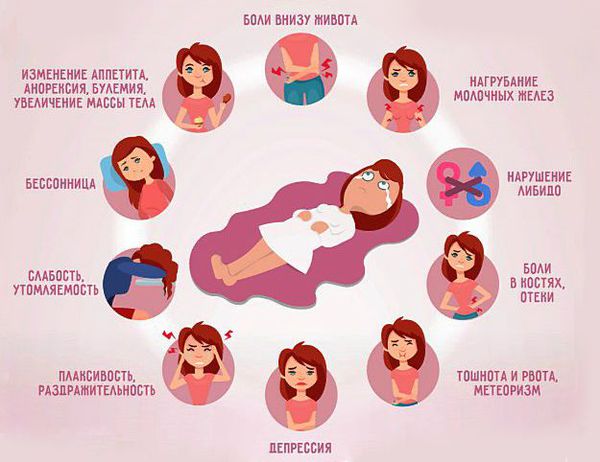
Симптомы предменструального дисфорического расстройства
- раздражительность и нервозность;
- отсутствие контроля над собой;
- ажитация (возбуждение);
- гнев;
- бессонница;
- трудность концентрации внимания, нарушение мышления;
- депрессия, удрученность;
- сильная усталость;
- тревожность;
- неразбериха в голове, забывчивость;
- неправильная самооценка;
- паранойя;
- эмоциональная чувствительность, плаксивость;
- проблемы со сном.
- спазмы в животе;
- метеоризм;
- запор;
- тошнота, иногда со рвотой;
- тяжесть или давление на органы брюшной полости.
Задержка жидкости в организме
- отек лодыжек, рук и ног;
- периодическое увеличение веса;
- уменьшенный выход мочи;
- припухлость и боль молочных желез.
Неврологические и сосудистые симптомы:
- головная боль;
- головокружение;
- обморок;
- онемение, покалывание, покалывание или повышенная чувствительность рук и/или ног;
- легкие синяки;
- учащенное сердцебиение;
- спазмы мышц.
- люмбаго;
- изменение зрения, инфекции глаз;
- снижение координации;
- болезненные менструации;
- уменьшение полового влечения;
- изменения аппетита, тяга к еде, переедание.
При PMDD выделяется по крайней мере один из этих эмоциональных и поведенческих симптомов:
- печаль или безнадежность;
- тревога или напряжение;
- экстремальное настроение;
- заметная раздражительность или гнев.
пмс симптомы
Что вызывает PMDD?
Точная причина появления у женщины PMDD не установлена, но доказано, что во время менструального цикла ухудшают симптомы психических расстройств гормональные изменения. Поэтому, несомненно, гормоны играют значительную роль в развитии предменструальной дисфории.
Кроме половых гормонов, также принимает участие в развитии ПМДР серотонин. Это вещество (нейромедиатор), которое естественным образом содержится в мозге и кишечнике. Его недостаток служит предпосылкой для формирования депрессивных расстройств и тяжелой мигрени. Уровень серотонина изменяется в течение менструального цикла. Некоторые женщины очень чувствительными к этим изменениям.
Факторы риска развития предменструального дисфорического расстройства
В принципе, ПМДР может возникнуть у любой женщины, но если она находится в группе риска, то более подвержена развитию предменструального дисфорического расстройства.
В группу риска пациенток автоматически вводят следующие факторы:
- Наличие ПМС или ПМДР у близких родственников по женской линии.
- Аффективные расстройства (депрессия, биполярное аффективное расстройство – маниакально-депрессивный психоз) в личном или семейном анамнезе.
- Курение.
- Низкий уровень образования, приводящий к недостаточному самоконтролю, неправильной оценке событтий и др. психологическим проблемам.
Как диагностируется PMDD
В первую очередь женщине требуется консультация гинеколога.
Для диагностики заболевания необходим тщательный и скрупулезный сбор анамнеза, который состоит из расспроса самой женщины и обследования, которое начинается с осмотра на гинекологическом кресле. Затем необходимо выполнить УЗИ органов малого таза и брюшной полости для оценки состояния половых органов и ЖКТ, молочных желез – для исключения мастопатии.
Во многих случаях необходима консультация терапевта (чтобы исключить соматические заболевания), психиатра (чтобы исключить истинную депрессию, дистимию), эндокринолога (чтобы исключить патологии щитовидной железы).
Ключевой проблемой в диагностике ПМДР является дифференциация между легкими предменструальными симптомами, которые могут раздражать, но не приводят к инвалидности, и симптомами, достаточно серьезными, чтобы мешать повседневной жизни.
Гинеколог рекомендует женщине наблюдать за состоянием здоровья и вести журнал или дневник симптомов в течение нескольких месяцев.
В целом для постановки диагноза ПМДР должны присутствовать следующие симптомы. В течение года, во время большинства менструальных циклов у женщины наблюдается 5 или более из следующих нарушений:
- депрессия;
- гнев или раздражительность;
- проблемы с концентрацией внимания;
- отсутствие интереса к привычным занятиям;
- удрученность;
- повышенный аппетит;
- бессонница или, наоборот, необходимость больше спать;
- чувство разбитости или неуправляемости;
- другие физические симптомы, наиболее распространенными из которых являются вздутие живота, болезненность груди и головная боль.
При этом ни один из этих симптомов не связан и не вызван другим заболеванием.
Как лечится предменструальное дисфорическое расстройство?
PMDD – это серьезное хроническое заболевание, которое нуждается в длительном лечении. Значительно уменьшают тяжесть симптомов – эмоциональные напряжение, усталость, тягу к еде и проблемы со сном – следующие подходы к лечению:
- Гормональные пероральные контрацептивы. Для лечения PMDD по назначению гинеколога применяются противозачаточные таблетки, содержащие дроспиренон и этинилэстрадиол. Предполагается, что они действуют не путем противодействия гормональным нарушениям, а путем прерывания аберрантной передачи сигналов в гипоталамо-гипофизарно-гонадном круге, который связывает мозг и яичники и регулирует репродуктивный цикл.
- Обезболивающие препараты . Безрецептурные обезболивающие средства помогают уменьшить физические симптомы: судороги, боли в суставах, головные боли, боли в спине и болезненность молочных желез. Применяются следующие препараты: Ибупрофен, Напроксен, Аспирин.
- Пищевые добавки . У некоторых женщин уменьшает симптомы ПМС и ПМДР дополнительное потребление 1200 мг кальция в день. Помогают справиться с перепадами настроения витамин B-6, магний и L-триптофан. Но перед приемом любых добавок проконсультируйтесь с врачом.
- Лекарственные растительные средства . Результаты некоторых исследований показывают, что средства, содержащие Витекс священный (Vitex agnus-castus) уменьшают раздражительность, перепады настроения, болезненность молочных желез, отеки, судороги и тягу к пище, связанную с ПМДР, применение таких препаратов требует обязательной консультации врача, поскольку они имеют побочные эффекты и противопоказания.
- Диета и изменение образа жизни. Уменьшают предменструальные симптомы регулярные физические упражнения на свежем воздухе. Помогают улучшить состояние сердечно-сосудистой системы, что значительно уменьшает симптомы ПМДР, сокращение употребления кофеина, отказ от алкоголя и отказ от курения улучшают состояние сердечно-сосудистой системы. Также необходима нормальная продолжительность ночного сна. Можно попробовать методы релаксации (медитация и йога).
Антидепрессанты при дисфорических расстройствах
Антидепрессанты, замедляющие обратный захват серотонина, эффективны для многих женщин с ПМДР.
- селективные ингибиторы обратного захвата серотонина (СИОЗС) – циталопрам и флуоксетин;
- ингибитор обратного захвата серотонина и норэпинефрина (SNRI) – венлафаксин;
- трициклический антидепрессант, который оказывает сильное влияние на серотонин – кломипрамин (анафранил).
Исследования показывают, что на лечение препаратами, которые блокируют обратный захват серотонина, реагируют от 60 до 90% женщин с ПМДР по сравнению с 30-40% тех, кто принимает плацебо.
Другие типы антидепрессантов, которые нацелены на нейромедиаторы, отличные от серотонина, не доказали свою эффективность. Это говорит о том, что ингибиторы обратного захвата серотонина работают каким-то образом независимо от их антидепрессивного эффекта, точный механизм их действия остается загадкой.
По сравнению с лечением депрессии, эффект от этих препаратов для облегчения симптомов ПМДР развивается значительно быстрее, это означает, что женщинам не обязательно принимать лекарства каждый день. Пациентки могут принимать их с перерывами, применяя так называемое дозирование в лютеиновой фазе, поскольку оно совпадает с примерно 14-дневным интервалом, который начинается сразу после овуляции и заканчивается с наступлением менструации.
Решение о том, следует ли принимать ингибитор обратного захвата серотонина каждый день или периодически, принимает только врач. Оно зависит от типа симптомов, которые испытывает конкретная женщина, и от того, накладываются ли симптомы предменструального дисфорического расстройства на более стойкую депрессию.
Прерывистая доза достаточна для лечения раздражительности или плохого настроения. Ежедневный прием лекарств может быть необходим для контроля соматических симптомов, таких как усталость и физический дискомфорт.
Побочные эффекты ингибиторов обратного захвата серотонина обычно относительно умеренные и преходящие. Например, тошнота, как правило, проходит в течение нескольких дней после первого приема, и проблема не повторяется, даже если лекарство принимается периодически.
Всем женщинам, независимо от наличия симптомов, рекомендуется избегать стрессовых и эмоциональных спусковых механизмов, наладить семейную жизнь и отношения на работе.
Заключение
Несмотря на то что предменструальное дисфорическое расстройство иногда отвергают, принимая за ПМС, тяжелое депрессивное состояние и истеричность, патология все-таки существует. Более того, без лечения она может настолько разрушить жизнь, отношения и нервную систему, что у женщины развиваются серьезные психические заболевания вплоть до маниакально-депрессивного психоза и попыток суицида. По статистике, около 15% женщин с ПМДР пытаются покончить жизнь самоубийством.
Поэтому, заметив симптомы предменструального дисфорического расстройства, обратитесь к хорошему гинекологу или эндокринологу. Существуют эффективные варианты диагностики и лечения ПМДР, применив которые вы обязательно избавитесь от целого ряда неприятных симптомов.
Источник
Предменструальный синдром (ПМС) — симптомы и лечение
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
Предменструальный синдром , или ПМС — это комплекс множества нарушений физического и психоэмоционального состояния женщины, которые возникают за две недели до менструации и проходят сразу после появления менструального кровотечения. Симптомы ПМС появляются под действием внешних и внутренних факторов на фоне врождённой или приобретённой неустойчивости гормональной системы. Эта патология значительно снижает не только трудоспособность, но и качество жизни женщины, поскольку возникает в период её наибольшей социальной и профессиональной активности.
Данный синдром начинает проявляться до начала менструального цикла, длится около двух недель и прекращается с появлением менструальных кровотечений [1] . Частота ПМС составляет 25-30 % среди здоровых женщин, половина женского населения испытывает симптомы ПМС в 50 % случаев [2] .
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
ПМС, наряду с артериальной гипертензией , ожирением , болезнью Альцгеймера и синдромом хронической усталости , рассматривается как болезнь цивилизации. В большей степени он затрагивает женщин, проживающих в городе и занимающихся интеллектуальным трудом. Это связано с регулярными стрессами, которые неблагоприятно влияют на психику женщины.
Основные факторы риска развития ПМС :
- проживание в крупных городах;
- принадлежность к европеоидной расе;
- интеллектуальный труд;
- поздняя беременность и роды — после 35 лет;
- наследственная предрасположенность — наличие признаков ПМС у мамы или сестры [12] ;
- стрессы;
- чрезмерное количество беременностей и родов — больше 3-5 ;
- искусственные аборты и самопроизвольные выкидыши;
- послеродовая депрессия и гестоз — поздний токсикоз;
- гинекологические операции и воспалительные болезни женских половых органов: аденомиоз (разрастание эндометрия матки), аднексит (воспаление придатков матки) , оофорит (воспаление яичников), эндометрит (воспаление матки);
- черепно-мозговые травмы;
- неправильное питание — вредная пища (фастфуд, пищевые красители, консерванты), недоедание и др.;
- отсутствие рационального режима труда и отдыха;
- заболевания эндокринной системы — сахарный диабет, гипотиреоз ;
- недостаточная физическая активность;
- курение — больше всех ПМС подвержены женщины, которые начали курить ещё в подростковом возрасте [13] .
Симптомы предменструального синдрома
Симптомы ПМС многочисленны. Они делятся на психические и физические (соматические) [4] .
Психическая симптоматика включает в себя:
- напряжённость, тревожность, утомляемость;
- эмоциональную неустойчивость;
- дисфорию — мрачную раздражительность, чувство неприязни к окружающим;
- депрессию ;
- агрессивность;
- нарушение координации движений;
- проблемы с концентрацией внимания [12] .
В тяжёлых случаях возникают суицидальные попытки, летаргия (медлительность, вялость, усталость), бессонница , вкусовые извращения, жажда, нарушение аппетита вплоть до анорексии или булимии , изменение сексуального поведения.
Физические нарушения могут проявляться болезненностью и набуханием молочных желёз, головной болью по типу мигрени , отёком ног, вздутием живота, ощущением лишнего веса, мышечной слабостью, болью в спине, области таза и суставах. При тяжёлом ПМС могут возникнуть:
- признаки артритов — отёки и боль в суставах;
- проявления со стороны кожи — крапивница , угревая сыпь , пигментация на туловище и лице, зуд, себорея [12] ;
- запор;
- учащённое мочеиспускание;
- тошнота, рвота.
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
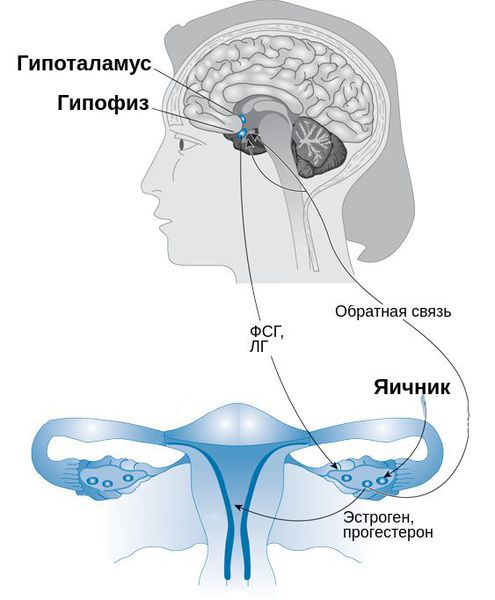
Патогенез ПМС изучен недостаточно, однако известно, что в первую очередь он связан с гормональной системой. На первом месте среди причин — избыток эстрогена на фоне дефицита прогестерона . Поскольку прогестерон связан с увеличением объёма мочи, то при его дефиците натрий и жидкость в организме задерживаются, из-за чего возникают отёки [6] [12] .
Задержка жидкости у пациенток с ПМС вызвана нейроэндокринными нарушениями. Существует теория «водной интоксикации», согласно которой ПМС развивается из-за нарушений в гормональной системе «ренин — ангиотензин — альдостерон». Эта система регулирует кровяное давление и объём крови в организме. При повышенном выделении альдостерона также происходит задержка натрия и жидкости в организме и развиваются отёки [12] .
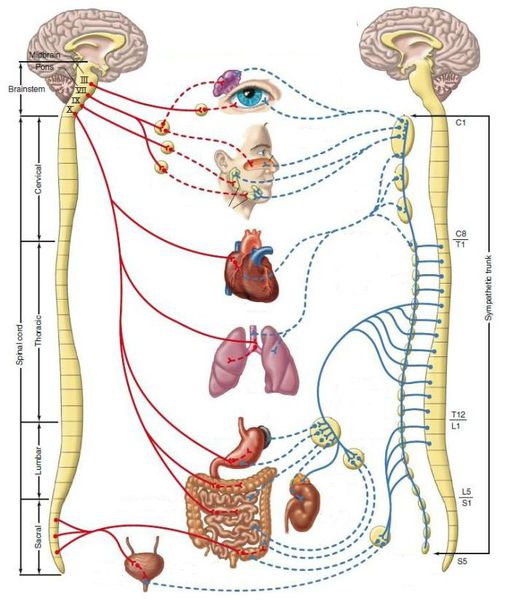
Важное значение имеют психосоматические расстройства и вегетативные изменения. Преобладание тонуса симпатической ветви вегетативной нервной системы, а также дисфункция гипоталамуса и гипофиза нарушают обмен стероидных гормонов, водно-солевой и углеводный обмен, что приводит к появлению признаков синдрома. Помимо прочего, определённую роль в патогенезе ПМС играют нарушения выработки простагландинов, дефицит магния, кальция, цинка, витаминов С и В 6 , нарушения метаболизма эндорфинов, серотонина, меланоцитстимулирующего гормона и пролактина.
В последние годы установлено, что в развитии психоэмоционального расстройства, которое ныне называется «предменструальное дисфорическое расстройство», главную роль играет серотонин . Уменьшение передачи нервных импульсов в головном мозге, зависящих от серотонина, приводит к ухудшению настроения, раздражительности, повышенному потреблению пищи, богатой углеводами, — к симптомам, характерным для ПМС.
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
- Нервно-психическая форма — плаксивость, мышечная слабость, апатия, депрессия, утомляемость, раздражительность, бессонница, летаргия, агрессивность, ухудшение памяти, повышенная чувствительность к запахам и звукам; в тяжёлых случаях — суицидальные попытки, чувство тоски, страха, тревожность, снижение сексуального влечения.
- Отёчная форма — болезненность и нагрубание молочных желёз, отёчность рук, ног и лица, раздражительность, мышечная слабость, вздутие живота, кожный зуд, потливость, увеличение массы тела, задержка или учащённое мочеиспускание, изменения относительной плотности мочи в общем анализе крови.
- Цефалгическая форма — головная боль по типу мигрени, раздражительность, повышенная чувствительность к звукам и запахам, тошнота, рвота, головокружение, нарушение координации движений и внимания, гиперестезия — повышение болевой чувствительности.
- Кризовая форма — повышение артериального давления, учащение пульса, тахикардия , чувство страха, потливость. Обычно такая форма развивается, если ПМС не лечить.
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
- предменструальные симптомы;
- предменструальные дисфорические расстройства;
- собственно ПМС;
- предменструальную магнификацию — осложнение ПМС.
По степени тяжести течение ПМС бывает:
- лёгким — появление 3-4 симптомов ПМС за 2-10 дней до менструации, из них наиболее выражены 1-2 признака;
- тяжёлым — появление 5-12 симптомов ПМС за 3-14 дней до менструации, из них наиболее выражены 2-5 признаков [3] .
Стадии развития ПМС :
- Стадия компенсации — наличие симптомов ПМС в течение второй фазы менструального цикла и их исчезновение с появлением менструации. Со временем выраженность клинических проявлений уменьшается.
- Стадия субкомпенсации — исчезновение симптомов ПМС с появлением менструации, но их усугубление с течением заболевания.
- Стадия декомпенсации — наличие симптомов ПМС до и после менструаций с сокращением периода ремиссии [5] .
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
- Вегето-дисовариальную миокардиодистрофию — аритмии , боль в области сердца, нарушение сознания и др.
- Гипертермическую офтальмоплегическую мигрень — глазодвигательные расстройства (диплопия, птоз, мидриаз) на стороне боли.
- Гиперсомническую болезнь — повышенную сонливость.
- Циклические «аллергические» реакции:
- язвенный гингивит — острая боль, кровотечение из дёсен;
- стоматит — отёк, болезненность и покраснение слизистой оболочки рта, может покрыться белым или жёлтым налётом;
- дерматит — высыпания, зуд, раздражение и трещины кожи;
- бронхиальную астму — одышка, приступы затруднённого дыхания, приступы кашля, удушья;
- иридоциклит — боль в глазу, которая отдаёт в височную, лобную область и усиливается ночью, слезотечение, светобоязнь, белковые отложения на задней поверхности роговицы , изменение цвета и рисунка радужки, сужение зрачка, образование задних спаек, помутнение стекловидного тела , изменение внутриглазного давления и снижение зрения [11] .
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
На начальных этапах диагностики необходимо выявить цикличность проявлений синдрома и его связи со второй фазой менструального цикла [2] . Но если менструальный цикл нерегулярен, то цикличность симптомов ПМС выявить довольно сложно.
Диагноз «ПМС» ставится на основании результатов полного медицинского обследования и подтверждается с помощью менструальной карты . В ней пациентка самостоятельно должна отмечать наличие и интенсивность клинических проявлений ПМС относительно дня менструального цикла в течение 2-3 месяцев [12] . Ведение менструальной карты осуществляется под контролем врача, который в конце каждого месяца изучает регулярность появления симптомов до менструаций и их исчезновения после. Также пациентке необходимо ежедневно взвешиваться, чтобы врач смог диагностировать истинную задержку жидкости в организме.
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Иногда назначается УЗИ органов малого таза . Оно проводится для косвенной оценки гормонопродуцирующей функции яичников на основании изучения их морфологических характеристик. Для исключения органической патологии и заболеваний во время беременности, которые имитируют клинику ПМС (неврологических, сердечно-сосудистых, психических, онкологических) проводят ЭКГ (электрокардиографию), ЭЭГ (электроэнцефалографию), УЗИ надпочечников и рентгенографию черепа [9] .
При затруднении диагностики следует привлекать смежных специалистов: психиатра, невропатолога, психотерапевта, терапевта. Это позволяет исключить диагноз «ПМС» [7] .
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
- нормализация режима труда и отдыха с дозированными физическими нагрузками;
- рациональное сбалансированное питание — дробная низкокалорийная диета, обогащённая тиамином (витамин В 6 ), каротином (витамин А), токоферола ацетатом (витамин Е), аскорбиновой кислотой (витамин С), минералами, полиненасыщенными жирными кислотами и т. д. [12] .
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Высокоэффективным первоочерёдным подходом в лечении ПМС является психотерапия . Она включает в себя доверительную беседу с пациенткой и объяснение сущности заболевания. Психотерапия особенно эффективна при слабо выраженном ПМС. В процессе лечения желательно дополнительное участие партнёра пациентки, чтобы ослабить нарастающую напряжённость и недопонимание.
Так как ПМС сопровождается нарушением эндокринного статуса, в схему лечения следует включать гормонотерапию . При выборе препаратов нужно учитывать планирование беременности. Так, в схему комплексного лечения пациенток с ПМС, которые планируют забеременеть, включают препарат дюфастон — принимается с 16-го по 25-й день менструального цикла в течение шести месяцев. В других случаях назначают комбинированные оральные контрацептивы (КОК), которые нужно принимать в контрацептивном режиме в течение трёх месяцев [8] .
Многообразие предменструальных расстройств связано с вовлечением в патологический процесс простагландинов. Поэтому в комплексную терапию разных форм предменструальных расстройств необходимо включать нестероидные противовоспалительные препараты (НПВП): диклофенак , ибупрофен и т. д. Они помогают избавиться от боли, возникающей перед и во время менструаций [12] .
В связи с особой ролью стрессорного фактора в механизме развития предменструальных расстройств целесообразно назначение антистрессовой терапии . Она предполагает приём адаптогенов, поливитаминов, проведение аутотренинга, ароматерапии, ручного и водного массажа, вакуумной терапии, водных процедур.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
При крайне тяжёлом течении ПМС возможно проведение билатеральной овариэктомии — необратимой остановки работы яичников. После этой процедуры менструальные циклы прекращаются, а вместе с ними исчезают и симптомы ПМС. Прооперированным пациенткам показана гормональная терапия вплоть до 51 года, т. е. до того возраста, когда обычно начинается менопауза [12] .
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Пациентки с ПМС, особенно пожилого возраста, предрасположены к появлению климактерического синдрома , сердечно-сосудистых заболеваний, лейомиомы матки, злокачественных новообразований матки и заболеваний молочных желёз. Поэтому данной категории пациенток следует раз в год проходить диспансерное наблюдение:
- пациентки с нервно-психической формой ПМС должны периодически наблюдаться у гинеколога, терапевта и психотерапевта [13] ;
- с отёчной формой — у гинеколога, терапевта и нефролога;
- с цефалгической формой — у гинеколога, терапевта и невропатолога;
- с кризовой формой — у гинеколога, терапевта и нефролога.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Профилактика ПМС заключается в изменении образа жизни на более здоровый. Необходимо избегать стрессов, резких климатических изменений, использования комбинированных оральных контрацептивов без показаний врача, а также абортов. Положительное влияние на организм женщины оказывают аэробные нагрузки (плавание), релаксирующие упражнения, йога, медитация и т. д. Следует избавиться от вредных привычек: курения, алкоголя, приёма кофе — он усиливает дисфункцию вегетативной нервной системы в предменструальный период. Также важно придерживаться рационального питания, желательно дополнительно принимать витаминные препараты, особенно в период гиповитаминоза. Так, для профилактики утомляемости и раздражительности рекомендуется принимать 400 мг магния, 100 мг витамина B 6 и 1000 мг кальция [10] .
Источник