- Стресс-переломы (усталостные переломы) тазовых и бедренных костей
- МРТ перелома что показывает
- Показывает ли МРТ перелом костей?
- Расшифровка и как выглядят переломы на снимке МРТ?
- Кости черепа.
- Верхние конечности
- Компрессионный перелом
- При повреждении каких костей можно делать МРТ?
- Как часто можно проходить магнитно-резонансную томографию при переломе?
- Что лучше при переломе: рентген или МРТ?
Стресс-переломы (усталостные переломы) тазовых и бедренных костей
Усталостные переломы или стресс-переломы тазовых и бедренных костей возникают как результат перегрузки кости, а не удара или травмы. Перегрузка кости по сути означает многократную длительную повторяющуюся микротравматизацию. Как правило, стресс-переломы возникают у женщин-спортсменов, но могут возникать и просто у активных молодых людей.
К усталостным переломам или стресс переломам предрасполагают несколько факторов, которые можно разделить на внешние и внутренние: к внешним относятся обувь, покрытие игрового поля или легкоатлетических дорожек и интенсивность нагрузки, а к внутренним — остеопения (снижение прочности костной ткани) и различные нарушения нормальной анатомии скелета, например врожденная варусная (отклонение внутрь) деформация шейки бедренной кости. Все эти факторы нужно учитывать для профилактики усталостных переломов. Так, бегунам на длинные дистанции лучше носить обувь на мягкой, упругой подошве и бегать по не слишком жесткой поверхности. Кроме того, постепенное, а не внезапное повышение нагрузки во время тренировки снижает вероятность любых усталостных переломов.
На внутренние предрасполагающие факторы повлиять сложнее. Анатомические дефекты можно исправить с помощью ортопедических приспособлений. Остеопения чаще встречается у женщин-спортсменок и входит в так называемую триаду спортсменок (включающую помимо остеопении расстройство пищевого поведения и аменорею). Она требует более активного вмешательства врача и назначения лекарственных препаратов и специальной диеты.
В области тазобедренного сустава бывают усталостные переломы шейки бедренной кости, крестца, ветви лобковой кости, седалищной кости, вертлужной впадины и головки бедренной кости.
Усталостные переломы сильно отличаются от традиционных травматических переломов. Например, перелом шейки бедра диагностируется и лечится совершенно по-другому, поэтому сейчас мы не будем останавливаться на этом вопросе.
Диагноз
В зависимости от расположения усталостного перелома больные жалуются на боль в пояснице, ягодицах, паху, бедре и даже в колене. Сначала она появляется после физической нагрузки, тренировок, а затем начинает возникать во время физической нагрузки и даже во время простого стояния и ходьбы. Пациенты никаких явных травм, непосредственно предшествовавших появлению боли, не припоминают.
Осмотр не слишком информативен. Больные часто щадят больную ногу при ходьбе. При переломах крестца и лобковой кости пальпация в области перелома болезненна; при переломах шейки бедренной кости точку наибольшей болезненности найти не удается. При переломах шейки бедренной кости объем движений в тазобедренном суставе (особенно объем внутреннего вращения) бывает снижен из-за боли. При переломах крестца бывает положительной проба Патрика (больной, лежа на спине, кладет стопу одной ноги на колено другой, а врач прижимает колено согнутой ноги к кушетке, что сопровождается болью в пояснице или ягодицах). При переломах лобковой кости может возникать боль во время сжатия таза.
Для подтверждения или исключения остеопении спортсменкам проводят биохимическое исследование крови и мочи.
Стресс-переломы бывают неполными (краевыми) и полными, проходящими через всю толщу кости. Изменения на рентгенограммах (склероз, просветления, кортикальная гипертрофия) могут не появляться долго, иногда до месяца. К сожалению, рентгенограмма часто позволяет увидеть только полные переломы, но при хорошем качестве снимков этот метод исследования позволяет заподозрить краевой стресс-перелом.
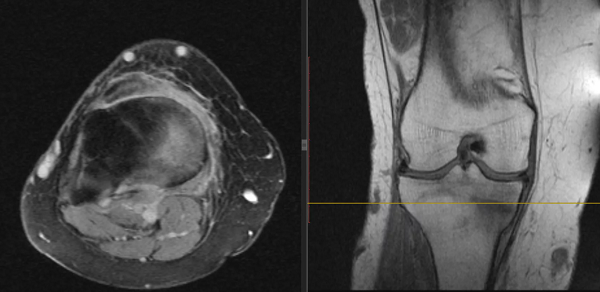
Рентгенограмма полного стресс-перелома шейки бедренной кости
Для исследования седалищной кости необходимы рентгенограммы таза, как минимум, в прямой задней проекции и косой каудальной проекции («вход в таз»), а также рентгенограмма пояснично-крестцового отдела позвоночника в боковой проекции. Для исследования лобковой кости необходимы рентгенограммы таза в прямой задней проекции, косых каудальной («вход в таз») и краниальной («выход из таза») проекциях и задней косой проекции (по Judet). Для исследования шейки бедренной кости необходимы рентгенограмма таза в прямой задней проекции, рентгенограмма тазобедренного сустава в прямой задней проекции и рентгенограмма таза в задней двусторонней проекции при положении больного с согнутыми и разведенными на 45° ногами (в положении лягушки).
Большую ценность в диагностике усталостных переломов имеет компьютерная томография. На томограммах видны те же признаки усталостных переломов, что и на рентгенограммах: склероз, кортикальная гипертрофия и светлая линия перелома. При сцинтиграфии костей видны очаги накопления изотопа на месте усталостных переломов. Сцинтиграфия обладает высокой чувствительностью, но низкой специфичностью в отношении усталостных переломов — частота ложноположительных результатов достигает 30%.
Магнитно-резонансная томография в отличие от сцинтиграфии не только высокочувствительный, но и высокоспецифичный метод, позволяющий отличать усталостные переломы от физиологической реакции кости на высокую нагрузку.
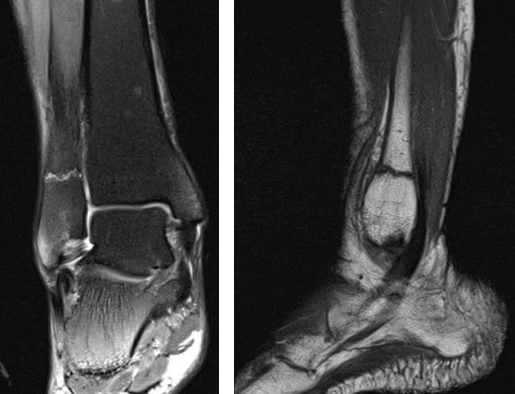
Магнитно-резонансная томография, показывающая краевой стресс-перелом шейки бедренной кости
Диагностика усталостных переломов (стресс-переломов) очень важна, и этот диагноз должен стоять первым среди подозреваемых при боли в области тазобедренного сустава у молодых активных людей. Особенно опасны усталостные переломы шейки бедренной кости. Дело в том, что если пропустить усталостный перелом (стресс-перелом) шейки бедренной кости, то последствия могут быть самыми тяжелыми. Без надлежащего лечения краевой перелом способен перейти в полный перелом шейки бедренной кости, который гораздо труднее лечить и который может потребовать операции.
Кроме того, полный перелом шейки бедренной кости может срастаться замедленно или даже вообще не срастаться. Еще одно осложнение усталостного перелома шейки бедренной кости — остеонекроз (асептический или аваскулярный некроз головки бедренной кости), для лечения которых могут понадобиться серьезные операции: остеотомия бедренной кости или эндопротезирование тазобедренного сустава.
Лечение
Лечение усталостных переломов тазовых и бедренных костей, как правило, консервативное, т.е. безоперационное. Для разгрузки больной ноги можно на первых порах использовать костыли. Затем, по мере того как боль спадает, разрешают наступать на больную ногу, постепенно увеличивая нагрузку до появления боли. Ту же тактику применяют, если боль в костях вызвана не переломом, а простой перетруженностью; в этом случае выздоровление наступает быстрее.
Во время восстановительного периода полезны упражнения, укрепляющие мышцы ног, но в то же время избавляющие кости от необходимости выдерживать вес тела. К таким упражнениям относятся, например, плавание, аквааэробика, занятия на велотренажере.
Лечение усталостных переломов шейки бедренной кости зависит от их расположения. Нижние усталостные переломы по механизму своего возникновения — компрессионные; они редко прогрессируют до полного перелома и поэтому лечатся консервативно. Больную ногу разгружают, ориентируясь на жалобы. Если опора на ногу болезненна, пациента ставят на костыли на срок до полутора месяцев; затем, если опора на ногу больше не вызывает боли, запрет снимают и назначают физические упражнения. Повышать нагрузку надо крайне осторожно, ориентируясь на выраженность боли. При неэффективности длительного консервативного лечения показана операция.
Хирургическое лечение. Верхние усталостные переломы шейки бедренной кости чаще переходят в полный перелом со смещением костных отломков, поэтому считаются показанием к профилактической чрескожной фиксации (остеосинтезу) головки и шейки бедренной кости. Под контролем рентгеноскопии сквозь наружную поверхность бедренной кости в головку ввинчивают, параллельно друг другу, три полых винта, для максимальной стабильности располагая их по углам воображаемого равнобедренного треугольника.
Остеосинтез шейки бедренной кости тремя винтами при стресс-переломе
Прогноз после усталостных переломов хороший, за исключением только верхних усталостных переломов шейки бедренной кости, которые требуют серьезного хирургического лечения. Если лечение усталостного перелома шейки бедренной кости будет неадекватным, то возможны серьезные осложнения и восстановление далеко не всегда будет полным. На возвращение к спорту может уйти до 6 месяцев (при усталостных переломах шейки бедренной кости, при других переломах — меньше). Повторные рентгенография и сцинтиграфия костей помогают определить, достаточно ли зажил перелом для возобновления тренировок. По мере увеличения нагрузки на больную ногу рентгенографию повторяют, чтобы убедиться, что перелом не прогрессирует.
При написании статьи использовались материалы:
Bencardino JT et al: Magnetic resonance imaging of the hip: sports-related injuries. Top Magn Reson Imaging 2003; 14(2): 145.
Shin AY, Gillingham BL. «Fatigue Fractures of the Femoral Neck in Athletes» J. Am. Acad. Ortho. Surg., Nov 1997; 5: 293 — 302.
Автор статьи – кандидат медицинских наук Середа Андрей Петрович
Источник
МРТ перелома что показывает
МРТ – безвредное и информативное исследование организма. Рассмотрим, видны ли на МРТ переломы, в каких случаях обосновано это обследование, лучше по сравнению с другими методами визуализации.
Показывает ли МРТ перелом костей?
МРТ показывает состояние всех тканей организма, но чем больше в них процентное содержание воды или жира, тем более яркими и светлыми они получаются на МР снимках. Кости имеют вид темных структур. МРТ перелома показывает изменение структуры кости, линию перелома, но на снимках КТ костная ткань получается более яркая, детализированная. Для изучения костной патологии предпочтительным методом остается КТ.
Исключение составляют случаи, когда нельзя использовать лучевое воздействие на организм:
- обследование детей, беременных;
- подозрение на сопутствующую патологию мягких тканей, которую хорошо видно и можно изучить только на МРТ.
Самым быстрым, простым методом диагностики переломов, который доступен даже в небольших районных больницах, остается рентген. Степень информативности этого метода ниже, чем у КТ или МРТ, поэтому первичная диагностика при помощи рентгена часто требует дальнейшего уточнения диагноза при помощи томографии. Если у врача остаются вопросы после изучения рентгеновского снимка, он назначит пациенту пройти МРТ или КТ в зависимости от клинической картины:
Если имеются боли, отек, нарушения чувствительности, парезы, велика вероятность того, что костные структуры сдавливают нерв или спинной мозг. Лучшим методом диагностики станет МРТ.
Если перелом не был спровоцирован серьезной травмой, скорее всего, речь идет о патологическом переломе. Нарушение целостности кости легче наступает при остеопорозе, в месте опухолевого поражения. Большинство опухолей в костях являются метастазами из первичного очага во внутренних органах (из молочной железы, легких, почек, щитовидной железы, простаты). Перелом кости может стать первым симптомом, который проявит наконец серьезное заболевание, а может произойти спустя несколько лет после успешного оперативного удаления первичного очага. МРТ для изучения опухолей – точный, информативный, достоверный метод, намного превосходящий рентген диагностику. Для уточнения характера выявленных изменений используют введением контраста. Снимки дают представление врачу о природе опухоли, ее структуре, размерах, воздействии на рядом расположенные ткани. Бывает так, что перелом при неправильном срастании тканей становится причиной опухоли. На МРТ при этом можно выявить вздутие кости, изменение ее структуры, ячеистость.
Отдельного внимания заслуживают травмы кисти, стопы. Здесь кости имеют небольшие размеры. Тени их накладываются одна на другую. Оценить состояние костной ткани гораздо точнее можно на трехмерных снимках МРТ и КТ, чем на плоскостных рентгеновских. На МРТ кроме костных нарушений будут видны также сдавление или разрыв нервов, сухожилий, отек, воспаление мышц, суставов.
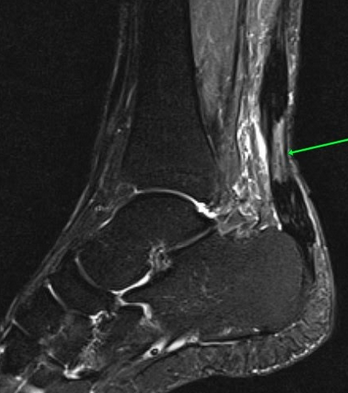
На Т2-ВИ в сагиттальной и корональной плоскостях определяется стресс-перелом дистальных отделов малоберцовой кости.
МРТ выявляет скрытые переломы. Это такие случаи, когда рентген не покажет линию перелома несмотря на то, что она есть. Если после травмы боли не проходят, а рентгеновский снимок не выявил никакой патологии, пациенту рекомендуют сделать МРТ соответствующей области.
С помощью МРТ более точно определяют свежие переломы: видны отек костной ткани, разрушение костных трабекул. МРТ хорошо дифференцирует свежие переломы от застаревших случаев.
Расшифровка и как выглядят переломы на снимке МРТ?
Плотное вещество кости лучше исследовать на снимках КТ. На МРТ снимках кость – самая темная ткань, на КТ – наиболее яркая и светлая. Зато МРТ лучше выявляет сопутствующие переломам повреждения костного мозга, спинного мозга, нервов, сухожилий, мышц, связок.
Свежие переломы всегда сопровождаются отеком мягких тканей вокруг костей, отеком самого вещества кости. На снимках это выглядит как затемнение без четких контуров.
На Т2-fs-ВИ в сагиттальной плоскости определяется разрыва пяточного сухожилия.
Если перелом произошел на месте опухолевого поражения кости, снимок МРТ показывает изменение структуры костной ткани. Для более детального изучения патологического очага применяют контрастную МРТ, интенсивно контрастируются места с опухолевыми изменениями на фоне здоровых тканей. Для этого в вену вводят контрастное вещество, основой которого является гадолиний. С током крови оно попадает во все ткани организма, накапливается в воспаленных, опухолевых очагах.
Кости черепа.
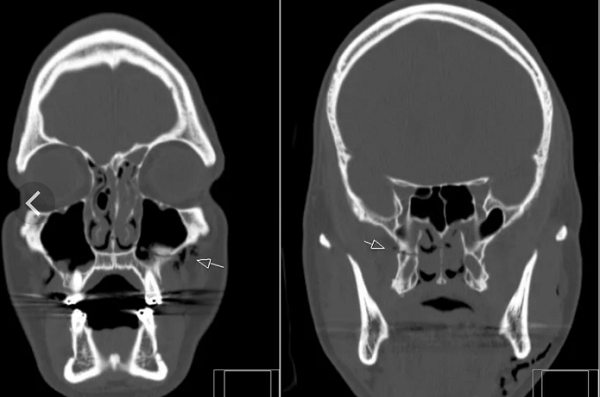
По МРТ можно определить перелом костей черепа. Кости свода плоские, видны на МРТ как темная тонкая полоска между кожей и мозговыми оболочками. При обследовании в разных проекциях можно обнаружить линии перелома. Однако они хорошо заметны и при обычной рентгенограмме. Она стоит дешевле и делается быстрее. Зато она не показывает, что происходит с мозгом и оболочками в результате травмы головы. На снимках МРТ можно определить, повреждены ли кроме костей мягкие структуры, есть ли гематомы, разрывы сосудов, очаги некроза, ушиб мозга. При травмах, которые сопровождаются неврологической симптоматикой, методом уточнения состояния головного мозга после перелома станет МРТ.
Перелом основания черепа, височных костей – всегда сложная травма. Она затрагивает множество структур, проходящих между костями, их отростками, внутри полостей. Наиболее полную картину после травмы черепа можно получить именно благодаря томографии на основе магнитного резонанса.
Верхние конечности
На МРТ направляют после рентгена, если перелом проходит в области кисти, лучезапястного сустава. Такие переломы наблюдаются при падении на вытянутую руку, особенно в детском и пожилом возрасте. Повреждения могут касаться также тазобедренного, локтевого, плечевого сустава, сопровождаться отрывом, ущемлением сухожилия, нерва.
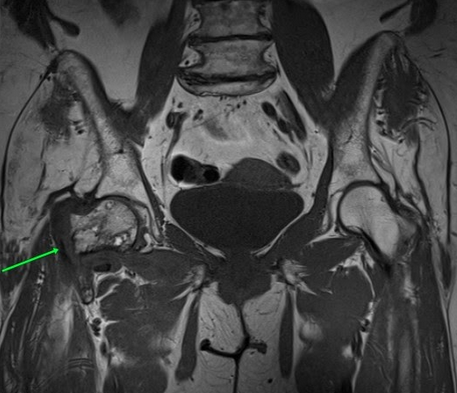
МРТ тазобедренных суставов.
МР-признаки базисцервикального перелома шейки правой бедренной кости с наличием зон инфаркта головки и шейки правой бедренной кости, синовита правого тазобедренного сустава, отека окружающих мягких тканей справа.
МРТ хорошо визуализирует последствия травм и переломов:
- Сдавление мягких тканей костными отломками.
- Разрывы сухожилий, реактивный синовиит.
- Нарушение целостности сосудов, нервов.
- Посттравматический туннельный синдром запястья – человека беспокоят восходящие боли в руки, нарушения чувствительности, на поздних этапах слабость мышц.
- Нарушение целостности ладьевидно-полулунной связки, которое приводит к нестабильности сустава.
- Асептический некроз ладьевидной, полулунной костей.
- Артрит как следствие травмы.
- Атрофия Зудека.
Врач решает, нужно ли делать МРТ или КТ после перелома в каждом случае индивидуально.
На МРТ выявляют ушибы костей, при которых нет перелома на рентгене, а пациента беспокоит боль и отек мягких тканей. Снимки выявляют очаги остеонекроза, можно определить их стадию.
Изучают на МРТ случаи переломов, если повреждены мягкие ткани, внутрисуставные структуры, долго не проходит симптоматика после травмы несмотря на проводимое лечение. МРТ делают, если планируется оперативное вмешательство, а также для контроля достигнутых результатов лечения. МРТ снимки позволяют создавать трехмерные изображения стопы, колена, поэтому врач может увидеть линии перелома, не заметные на обычной рентгенограмме, изучить состояние каждой косточки.
Иногда травма или нарушение кровоснабжения в области суставов стопы приводит к асептическому некрозу одной из костей. МРТ обязательно покажет такие очаги.
Перед операцией по поводу лечения перелома шейки бедра, вертлужной впадины, делают МРТ.
Компрессионный перелом
Если на позвоночник действует большая сила, или ткани позвоночника ослаблены (остеопороз, патологические очаги), могут возникнуть компрессионные переломы тел позвонков. Такие изменения наблюдаются в 90 % случаев, когда падение или неудачное приземление на ноги привело к перелому позвоночника. Механизм травмы – одновременное сжатие и сгибание позвоночника. Перелом часто происходит при ДТП, падениях во время гололеда. При этом позвонки становятся клиновидными, приобретают сплющенную в переднем отделе форму. Задние отделы чаще сохраняют целостность и изначальную высоту.
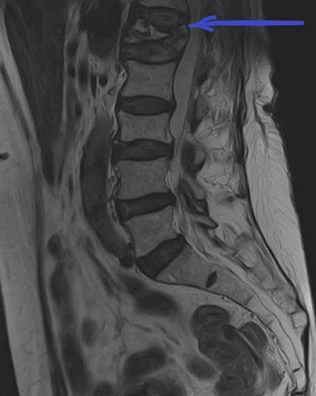
МРТ пояснично-крестцового отдела позвоночника. На Т2-ВИ в сагиттальной плоскости определяется компрессионный перелом L1 позвонка на фоне остеопороза.
К более сложным нарушениям относят переломы оскольчатые, отрывные, взрывного типа. При них нарушается целостность любых отделов позвонка, имеется много осколков. Они нередко смещаются и вызывают компрессию спинного мозга.
МРТ покажет изменение формы позвонка, линию перелома, дефекты костной замыкательной пластины. Может меняться высота между позвонками. Если к перелому привела слабость костной ткани, на снимках кость выглядит более светлой из-за снижения содержания солей кальция между костными трабекулами.
Компрессионный перелом виден на рентгене при достаточной степени деформации позвонка, хорошо визуализируется на КТ во всех случаях. МРТ выгодно отличается тем, что показывает свежий перелом. Это определяет тактику лечения – максимально щадящий режим для спины, иммобилизация корсетом. Также он выявляет сопутствующую патологию дисков, грыжу, дегенеративные и воспалительные болезни позвоночника, суставов, спинного мозга и его оболочек, нервов, сосудов.
Нередко компрессионный перелом приводит к смещению позвонка и сдавлению спинного мозга или выходящих на этом уровне спинномозговых нервов.
Бывают и другие деформации тел позвонков. Они не связаны с травмой, вызваны врожденной аномалией костной системы.
При повреждении каких костей можно делать МРТ?
Наиболее часто МРТ назначают при повреждении костей черепа, позвоночника, таза, кистей, стоп, суставов. МРТ даст полезную информацию обо всех структурах, которые находятся вблизи костей и могли пострадать от травмы.
В травмпунктах и отделениях скорой помощи первым делом пациенту делают рентген. Если врач считает нужным, далее проводят МРТ или КТ. При подозрениях на внутричерепное кровоизлияние методом выбора в первые 6 – 8 часов после травмы будет КТ. В более поздние сроки определенные изменения будут видны и на снимках МРТ.
Как часто можно проходить магнитно-резонансную томографию при переломе?
Магнитно-резонансная томография не несет лучевой нагрузки на организм. На данный момент не выявлены никакие отрицательные последствия проведения МРТ для организма взрослого, детей, беременных. В качестве перестраховки избегают делать МРТ только в 1 триместре беременности. Вреда не представляют исследования в любых количествах. Нужно понимать, что это должно быть обоснованное обследование. В противном случае это станет бесполезной тратой денег и времени. Просто так в качестве профилактики или для скрининга не стоит назначать себе МРТ.
Как часто нужно делать МРТ, скажет врач. Между двумя обследованиями должно пройти столько времени, чтобы в тканях успели произойти заметные на снимках изменения. Так как костная ткань мало пластична, то изменения фиксируют обычно через 3 – 6 месяцев, чтобы проконтролировать, как зажил перелом, как срослись все структуры после операции.
Что лучше при переломе: рентген или МРТ?
Факт наличия перелома рентген устанавливает четко. Видна линия перелома, наличие или отсутствие смещения костей, отломки. Если этой информации врачу достаточно для успешного излечения, дальше ничего не назначают в плане диагностики.
Если перелом сложный, захватывает несколько структур, скорее всего врач больного направит на КТ. Если есть опасность повреждения мягкотканных структур, присутствуют симптомы сдавления нервов, онемение, слабость поврежденной части тела, более обоснованным будет назначение МРТ. В современной медицине это метод наиболее информативного и полного обследования любой анатомической области.
При выборе способа дальнейшего обследования врач учитывает противопоказания к КТ и МРТ. Так, компьютерная томография представляет собой один из вариантов рентгеновского обследования. Его не назначают детям, беременным, кормящим женщинам, ослабленным больным.
От МРТ как метода обследования места перелома придется отказаться, если у пациента:
Имплантированы металлические штифты, трансплантаты, искусственный водитель ритма, помпа для введения инсулина, кохлеарные протезы.
Эпилепсия, психическое заболевание.
Контраст нельзя вводить при беременности, при аллергической реакции на гадолиний, тяжелых болезнях почек.
В индивидуальном порядке решают случаи, когда больной страдает клаустрофобией, имеет сильные боли, не может долго лежать без движения. Тогда прибегают к седации при МРТ перелома. При больших массе и объеме тела обследование можно пройти на открытом томографе. С детьми старшего возраста проводят беседу, объясняют, как важно лежать, не двигаясь и слушать врача. Маленьких детей чаще вводят в поверхностный медикаментозный сон.
При назначении обследования врач руководствуется не только тем, покажет ли МРТ перелом, но и главным вопросом – узнать, какие еще изменения в организме вызвала травма:
есть ли кровоизлияние;
разрыв нервов, связок и сухожилий;
очаги некроза, деформация мягких тканей.
Эта информация будет влиять на выбор тактики лечения больного, поможет восстановить все функции организма в полном объеме.
Также выбор метода диагностики зависит от наличия оборудования в больнице, срочности обследования, финансовых возможностей пациента. Врач рекомендует оптимальный метод, а больной выбирает, где и когда он может пройти обследование. Лучше выбирать медицинские центры с современными томографами большой мощности, опытными специалистами. Это станет залогом точного определения диагноза и результативного лечения.
Источник