- Симптомы доброкачественных и предраковых заболеваний шейки матки
- Симптомы доброкачественных болезней шейки матки
- Признаки предраковых патологий шейки матки
- Бесплатная консультация
- Лицензии
- Симптомы доброкачественных болезней шейки матки
- Признаки предраковых патологий шейки матки
- Отечность половых губ
- Воспаление вульвы
- Почему воспаляются половые губы
- Патологические причины
- Кандидоз
- Аэробный вагинит
- Вульводиния
- Бартолинит
- Непатологические причины
- Лечение отека половых губ
- Твердая шишка во впадине влагалища, что со мной?
- Ощущение инородного тела во влагалище
- Почему появляется ощущение инородного тела во влагалище
- Объемные процессы
- Инородное тело влагалища
- Грыжи влагалища
- Другие виды генитального пролапса
- Кольпит
- Диагностика
- Лечение
- Консервативная терапия
- Хирургическое лечение
Симптомы доброкачественных и предраковых заболеваний шейки матки
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
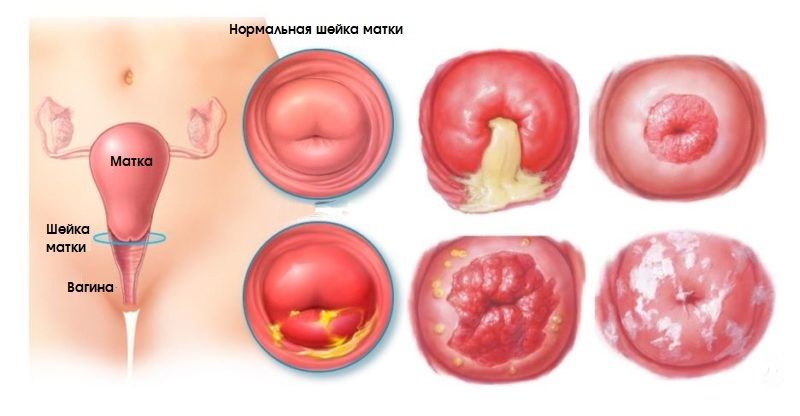
- лейкоплакию — типичным симптомом становится возникновение на поверхности шейки дополнительного слоя эпителия в виде плотных чешуек;
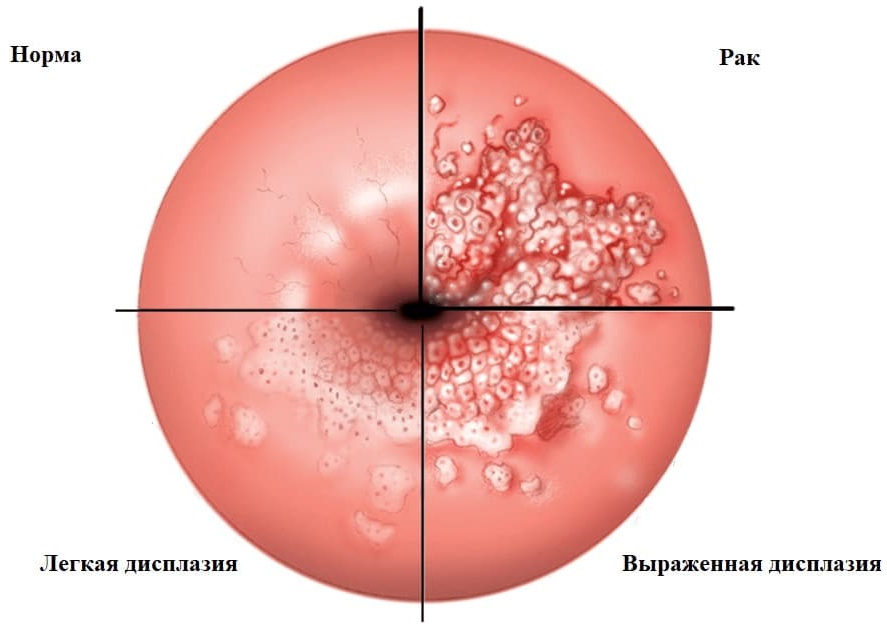
- дисплазию — нарушение строения клеток шейки матки, атипия, которая почти всегда в результате приводит к раку без лечения;
- эритроплакию шейки матки — это атрофия поверхностного слоя эпителия шейки матки, вызывает у врачей онкологическую настороженность;
- аденоматоз шейки матки — разрастание эпителия, который начинает выпячиваться в полость матки, образуя полип эндометрия;
- другие функциональные патологии, которые не вызывают рак — эрозию, эктопию, эктропион.
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
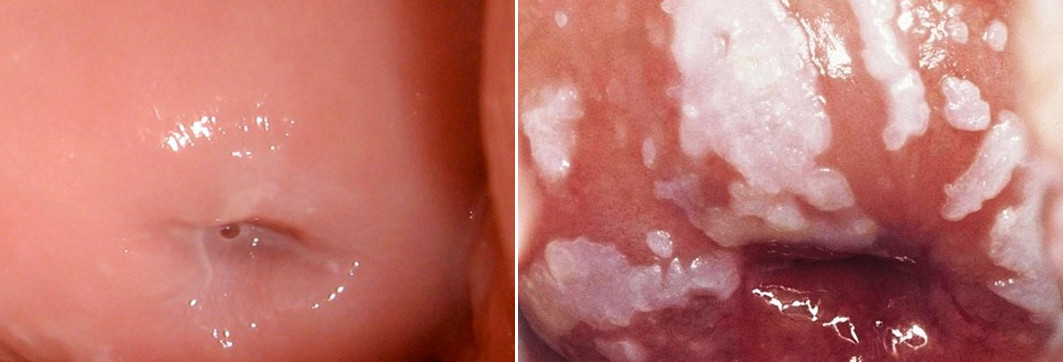
- внешние изменения на самой шейке матки, такие как белые чешуйки и пятна на поверхности органа при лейкоплакии, эти очаги слегка возвышаются над поверхностью эпителия;
- при истинной эрозии и эктопии врач видит красные участки цилиндрического эпителия на поверхности шейки, изъязвления и раневую ткань;
- возникают обильные выделения белого или прозрачного цвета — результат активности желез эпителия шеечного канала;
- болезненный половой акт, возникновение кровянистых выделений во время и после коитуса;
- тянущие боли внизу живота;
- если присоединяется бактериальная инфекция, возникает характерный неприятный запах, а выделения приобретают желтоватый оттенок.
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
- атипия по результатам анализа на онкоцитологию;
- изменение характера выделений, они могут стать слишком обильными, приобрести неприятный запах;
- в выделениях появляются прожилки крови, могут возникать межменструальные кровотечения;
- возникает боль во время полового акта;
- может измениться характер менструаций.
Лечение доброкачественных и предраковых заболеваний шейки матки не представляет никакого труда, но их важно вовремя выявить, чтобы нивелировать угрозу. Если у вас появились непривычные симптомы, связанные с гинекологией, обратитесь в клинику Dr.AkNer, здесь вам обязательно окажут нужную помощь.
Бесплатная консультация
Лицензии
Существует множество заболеваний шейки матки, часть из которых представляют угрозу с точки зрения малигнизации. Другие же не вызывают никакой онкологической настороженности. Важно знать основные типы патологий шейки матки и их симптомы, чтобы вовремя принять меры.
К основным доброкачественным и предраковым заболеваниям шейки матки относят:
- лейкоплакию — типичным симптомом становится возникновение на поверхности шейки дополнительного слоя эпителия в виде плотных чешуек;
- дисплазию — нарушение строения клеток шейки матки, атипия, которая почти всегда в результате приводит к раку без лечения;
- эритроплакию шейки матки — это атрофия поверхностного слоя эпителия шейки матки, вызывает у врачей онкологическую настороженность;
- аденоматоз шейки матки — разрастание эпителия, который начинает выпячиваться в полость матки, образуя полип эндометрия;
- другие функциональные патологии, которые не вызывают рак — эрозию, эктопию, эктропион.
Симптомы доброкачественных болезней шейки матки
К доброкачественным состояниям, как мы писали выше, относят эктопию, эктропион, лейкоплакию, эрозию. Для них характерны следующие симптомы:
- внешние изменения на самой шейке матки, такие как белые чешуйки и пятна на поверхности органа при лейкоплакии, эти очаги слегка возвышаются над поверхностью эпителия;
- при истинной эрозии и эктопии врач видит красные участки цилиндрического эпителия на поверхности шейки, изъязвления и раневую ткань;
- возникают обильные выделения белого или прозрачного цвета — результат активности желез эпителия шеечного канала;
- болезненный половой акт, возникновение кровянистых выделений во время и после коитуса;
- тянущие боли внизу живота;
- если присоединяется бактериальная инфекция, возникает характерный неприятный запах, а выделения приобретают желтоватый оттенок.
Доброкачественные заболевания шейки матки никогда не вызывают тяжелых симптомов. Женщина себя чувствует хорошо и не предъявляет никаких особенных жалоб. Как правило, ее могут беспокоить только обильные выделения и кровомазание после полового акта, но и это встречается не часто.
Признаки предраковых патологий шейки матки
Дисплазия шейки матки, аденоматоз, эритроплакия обычно проявляются стерто. Это еще одна причина, по которой необходимы регулярные посещения врача, ведь сама женщина не может увидеть, что у нее внутри и вовремя определить опасную болезнь. Распространенные симптомы предраковых заболеваний шейки матки такие:
- атипия по результатам анализа на онкоцитологию;
- изменение характера выделений, они могут стать слишком обильными, приобрести неприятный запах;
- в выделениях появляются прожилки крови, могут возникать межменструальные кровотечения;
- возникает боль во время полового акта;
- может измениться характер менструаций.
Источник
Отечность половых губ
Практически любая женщина, которая испытывает неприятные ощущения в интимной области, пребывает в смятении и беспокойстве за свое здоровье. Поэтому отечность, появившаяся на наружных половых органах — повод посетить специалиста, чтобы избежать возможных осложнений и хронизации процесса.
Воспаление вульвы
Женская половая система состоит из наружных и внутренних органов. Наружные половые органы включают большие и малые половые губы, клитор, вход во влагалище. Общее название для наружных половых органов — вульва, поэтому воспаление в области вульвы называется вульвитом. В таких случаях помимо отека (набухания) половых губ, могут беспокоить зуд, жжение, раздражение, кожа в области наружных половых органов выглядит воспаленной, отмечается покраснение, могут появляться эрозии. При развитии неблагоприятных для здоровья процессов в области вульвы имеет место вероятность распространения инфекции “дальше” — на выше расположенные органы, также вызывая воспаление влагалища — вагинит. Когда воспаление затрагивает и вульву и влагалище, такое состояние называется вульвовагинит.
Почему воспаляются половые губы
Патологические причины
Кандидоз
Набухать и воспаляться наружные половые органы могут из-за поражения их дрожжеподобным грибком Candida, который в норме обитает в нашем организме, но при его активном размножении появляется кандидоз, в простонародье это заболевание называют молочница. Отечность половых губ сопровождается при молочнице зудом, белыми творожистыми выделениями, имеющими кислый запах.
Аэробный вагинит
Аэробный (неспецифический) вагинит также может быть причиной отечности женских гениталий. Это заболевание, которое появляется на фоне дисбиоза влагалища: сокращения количества лактобактерий и появления в мазках энтерококков и других условно-патогенных микроорганизмов. При этой патологии помимо отека в области половых губ также характерны: дискомфортные ощущения в паху, обильные выделения, болезненные половой контакт и мочеиспускание.
Вульводиния
Массу неприятных эмоций женщине приносит такой симптом, как вульводиния — болезненные ощущения в области вульвы. Этот симптом может сопровождать отечность в области вульвы и появляться на фоне различных заболеваний женских половых органов — инфекций, аллергических реакции и других болезни репродуктивной системы. Эти болезненные ощущения заставляют женщину чувствовать себя неуверенно и скованно и являются причиной отказа от интимной жизни и даже развития депрессии. Часто пациентки описывают боль как острую или пульсирующую. Она может отдавать в область ануса, ягодиц и бедер.
Бартолинит
Припухлость и воспаление половых губ может быть обусловлено развитием бартолинита — воспаления бартолиновой железы. Эти железы располагаются в преддверии влагалища и вырабатывают естественную увлажняющую смазку. Так как расположены железы рядом с половыми губами, при бартолините они также отекают и воспаляются. Болезненные ощущения сопровождают женщину при ходьбе, беге, интимной близости. Тянуть с обращением к специалисту не стоит: если отнестись к бартолиниту с пренебрежением и не лечить, в области воспаления может сформироваться абсцесс.
Непатологические причины
Помимо патологических причин отечности половых губ, существуют и непатологические:
- Недостаток гигиены;
- Синтетическое нижнее белье;
- Стресс;
- Переохлаждения или перегрев;
- Возбуждение при половом контакте;
- Беременность;
- Послеродовый период.
Лечение отека половых губ
При отечности гениталий, которое спровоцировано не патологией, также могут возникнуть зуд, жжение, дискомфорт при сексе, нетипичные выделения. Однако, такая припухлость не представляет опасности. Необходимо устранить причину и симптомы исчезнут без какого-либо вмешательства. Однако, заниматься самостоятельной диагностикой и лечением не стоит, лучшим решением будет посетить специалиста.
После сбора анамнеза для установления причины, вызвавшей отечность половых органов, и оценки состояния половых органов может потребоваться осмотр на кресле, лабораторные исследования: общий и биохимический анализ крови, анализ урины, микроскопия мазка из влагалища; УЗИ органов малого таза и другие.
Иногда может потребоваться консультация других специалистов, например, уролога, дерматолога, венеролога и тд.
Только после установления диагноза и в соответствии с ним назначается лечение.
Если причина отечности половых губ не связана с серьезным заболеванием или инфекцией, то для устранения воспаления и заживления поврежденных тканей специалист может порекомендовать спрей Эпиген Интим. Это лекарственный препарат на основе активированной глицирризиновой кислоты, которая была выделена из корня солодки. Лекарство способствует устранению воспалительного процесса, уменьшению отека и покраснения тканей, зуда и дискомфорта за счет противовоспалительного и противозудного действия. Использование спрея Эпиген Интим также будет способствовать скорейшему заживлению и восстановлению кожного покрова и слизистых оболочек. Препарат можно применять даже беременным и кормящим женщинам. Спрей Эпиген Интим может стать ответом на вопрос “как снять зуд малых губ в домашних условиях” — за счет противозудного действия его можно использовать перед визитом к врачу для облегчения симптома.
Отек половых губ — симптом весьма специфический. Порой причиной его появления являются совсем безобидные факторы: тесное белье из ненатуральных тканей, раздражающих нежную интимную зону, гель для интимной гигиены с агрессивными компонентами. Также, набухание тканей гениталий связаны с фазами цикла. А иногда, причиной отечности могут стать серьезные инфекционные заболевания. Поэтому нужно обратиться к специалисту, который поможет избавиться от воспаления и отека.
Источник
Твердая шишка во впадине влагалища, что со мной?
Здравствуйте, доктор.Я понимаю, что онлайн сложно дать развернутый ответ, но все же очень прошу, помогите хоть чуточку разобраться, я уже с ума схожу. Дело в том, что сейчас я очень далеко от города и никак не могу попасть к гинекологу, а проблема пугает до жути. Недели три назад во время гигиенических процедур, я нащупала в ладьевидной впадине влагалища твердую шишку, почти неподвижную размером с небольшую вишневую кость или чуть меньше. На коже ничего нет, расположена именно внутри, под левой стенкой преддверия сбоку, но в разном положении размер кажется различным. Не выпирает. Очень напоминает лимфоузел на ощупь. Сначала решила, что бартолиновая железа как тут пишут, т.к. в той же области только глубже, но уже почти месяц нет никаких болей, температуры, если не давить очень сильно, она не мешает, не видна и если увеличивается,то незначительно, а еще, когда моя фобия набрала обороты, то прямо впритык я нащупала как бы мешочек с жидкостью, который спокойно продавливается пальцами и перекатывается. С другой стороны все гладко. Мне очень страшно, это похоже на онкологию. Как срочно нужно бить тревогу? Из заболеваний: Кесарево сечение 4 года назад, которое закончилось жутким воспалением и хрон.эндометритом, сбитый цикл, поликистоз яичников.
Хронические болезни: После кесарева было сильно воспаление, хр. эндометрит, поликистоз яичников, сбитый цикл
На сервисе СпросиВрача доступна консультация онколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Источник
Ощущение инородного тела во влагалище
Ощущение инородного тела во влагалище отмечается при объемных образованиях, воспалении, попадании чужеродных предметов в вагину. Обнаруживается при состояниях, обусловленных слабостью мышц тазового дна. Может сочетаться с болями, диспареунией, расстройствами мочеиспускания и дефекации, другими симптомами. Причина ощущения устанавливается по данным опроса, гинекологического осмотра, кольпоскопии, ультрасонографии, лабораторных исследованием. Лечение предполагает применение местных средств, специальные упражнения, гормонотерапию, хирургические операции.
Почему появляется ощущение инородного тела во влагалище
Объемные процессы
Симптом наблюдается при кистах, доброкачественных и злокачественных опухолях. На ранних стадиях ощущение инородного тела отсутствует, соответствующая жалоба появляется при достаточно большом размере образования. Среди доброкачественных неоплазий данный признак чаще провоцируют фибромы, миомы и липомы влагалища. Пациенток беспокоят тянущие или контактные боли, дискомфорт во время полового акта, иногда – проблемы с дефекацией и мочеиспусканием. Проявления медленно прогрессируют в течение месяцев или лет.
Кисты влагалища нередко протекают скрыто. Клиническая картина при крупных кистозных образованиях напоминает таковую при липомах, миомах и фибромах. При изъязвлении поверхности и нагноении кисты отмечается усиление болевого синдрома, появление патологических белей, признаки кольпита. Небольшие вагинальные полипы никак себя не проявляют. Для множественных и крупных полипов характерны ощущение давления, диспареуния, кровянистые выделения в процессе полового акта, кровотечения, не связанные с менструациями.
Среди злокачественных опухолей ощущение инородного тела чаще провоцирует саркома влагалища. Возникновению симптома предшествуют гноевидные или серозные выделения с примесью крови, контактная кровоточивость при сексуальных актах. В последующем отмечаются боли в животе, иррадиирующие в ноги и поясницу. Выявляются увеличение регионарных лимфоузлов, дизурия, расстройства дефекации, прогрессирующее ухудшение общего состояния. Чувство постороннего предмета также может беспокоить при экзофитном раке влагалища. Развитие неоплазии сопровождается кровотечениями, болями и патологическими выделениями.
Инородное тело влагалища
Чужеродные объекты попадают во влагалище при травмах, попытках сексуальной стимуляции, самостоятельном проведении медицинских процедур. У девочек причиной проникновения инородных тел в вагину становятся шалости, неловкие движения во время сидячих игр. Симптом возникает при попадании крупных предметов. При повреждении слизистой развивается клиника кольпита.
Грыжи влагалища
Ощущение инородного тела обусловлено выпячиванием соседних органов в полость вагины вследствие генитального пролапса. При цистоцеле чувство чужеродного предмета становится одним из первых симптомов заболевания. Усиливается при дефекации, мочеиспускании, кашле, поднятии тяжестей. Дополняется ощущением переполнения мочевого пузыря, ослаблением струи, императивными позывами на мочеиспускание, стрессовым недержанием мочи, тупыми болями в нижней части живота, болезненностью при сексуальных контактах.
Энтероцеле также проявляется ощущением инородного тела, тянущими болями внизу живота, диспареунией. Выявляются признаки вовлечения кишечника: болезненность в области пупка, метеоризм, связь симптомов приемами пищи, периодические запоры, ощущение неполного опорожнения кишечника. На поздних стадиях выпячивание визуально определяется, как красноватое образование в зоне половой щели.
При ректоцеле чувство инородного тела может беспокоить как в области влагалища, так и в прямой кишке. Превалируют затруднения при дефекации. Для опорожнения кишечника больные используют клизмы или принимают слабительные средства. При прогрессировании патологии для выхода каловых масс требуется давление руками на промежность, ягодицы или стенку влагалища. Развиваются болезни прямой кишки.
Другие виды генитального пролапса
Чувство округлого инородного тела, ощущение распирания являются первыми признаками опущения влагалища. В последующем наблюдается смешанная симптоматика, свидетельствующая о вовлечении нижних отделов ЖКТ и мочевыводящих органов: склонность к запорам, непроизвольное отхождение газов, стрессовое, а затем ургентное недержание мочи, затруднения при мочеиспускании. Возможна диспареуния.
При опущении матки к перечисленным выше проявлениям присоединяются нарушения менструальной функции (альгодисменорея или гиперполименорея). Возможно бесплодие. Существует вероятность инфицирования мочевыводящих путей с развитием цистита, пиелонефрита, гидронефроза, мочекаменной болезни. Возможно возникновение колита. При выпадении матки и влагалища слизистая постоянно травмируется. Могут образовываться участки некроза и трофические язвы.
Признак также наблюдается у пациенток с элонгацией шейки матки, если удлинение данной части органа сочетается с генитальным пролапсом. Ощущение чужеродного включения, как и в предыдущих случаях, появляется уже на начальной стадии болезни, в последующем дополняется урологической и проктологической симптоматикой.
Кольпит
Симптом ярче выражен при остром вагините. Патология сопровождается обильным слизистыми или слизисто-гнойными белями с неприятным запахом, иногда – примесями крови. Характерны жжение, зуд, отек, гиперемия наружных половых органов, давящие и распирающие боли внизу живота, в промежности, болезненное мочеиспускание. При хроническом кольпите симптоматика сглажена, состояние удовлетворительное, женщины часто отмечают снижение сексуальной активности из-за неприятных ощущений.
Диагностика
Диагностические мероприятия осуществляет врач-гинеколог. В ходе опроса специалист выясняет, как долго беспокоит симптом, при каких обстоятельствах появился. Собирает информацию об особенностях полового развития, сексуальной жизни, перенесенных гинекологических заболеваниях. Выявляет другие жалобы (на выделения, боли, нарушения цикла, кровотечения, расстройства дефекации и мочеиспускания). Обследование включает такие процедуры, как:
- Гинекологический осмотр. Могут обнаруживаться признаки воспаления, опущение женских половых органов, дефекты урогенитальной диафрагмы, объемные процессы. По показаниям проводят нагрузочные пробы, методику дополняют ректально-вагинальным или ректально-абдоминальным исследованием.
- Кольпоскопия. Осмотр с использованием микроскопа позволяет получить детальную информацию о состоянии влагалища и шейки матки, изучить кисты, полипы и новообразования, выявить дефекты слизистой. При необходимости осуществляется прицельная биопсия под визуальным контролем.
- Сонография. Неинвазивный диагностический метод, позволяющий оценить состояние внутренних органов. Наиболее информативны трансвагинальное и комбинированное УЗИ. Предоставляют данные о состоянии органов малого таза, содержимом грыжевых выпячиваний, изменениях окружающих тканей. Могут дополняться УЗИ мочевого пузыря, уретры, прямой кишки.
- Лабораторные анализы. Для подтверждения кольпита и определения микрофлоры исследуют мазок из влагалища. Для установления характера и степени дифференцировки неоплазий проводят морфологический анализ биоптата.
- Другие методики. В зависимости от вовлеченных органов могут потребоваться рентгенография пассажа бария, КТ брюшной полости, уретроскопия, цистоскопия, УЗИ почек, ректоскопия и иные исследования. Пациенток направляют на консультации к урологу, проктологу, онкологу.
Лечение
Консервативная терапия
Тактика консервативного лечения определяется этиологией заболевания. Инородные тела удаляют пальцем, зажимом, пинцетом или путем промывания. Больным кольпитом проводят местные мероприятия: спринцевания с противовоспалительными и смягчающими растворами, введение противомикробных таблеток и вагинальных свечей, тампонов с облепиховым маслом. Осуществляют коррекцию эндокринных и иммунных нарушений. На начальных стадиях пролапса выполняют следующие мероприятия:
- Укрепление мышц. Рекомендованы комплексы по Атабекову, упражнения Кегеля. Регулярные тренировки обеспечивают хороший результат при снижении мышечного тонуса, формируют определенную положительную динамику даже при наличии анатомических дефектов.
- Заместительная гормонотерапия. Показана пациенткам с посткастрационным синдромом, явлениями климакса. Помогает повысить тонус мышц, укрепить связочный аппарат. Применяются фитоэстрогенные и эстрогенсодержащие средства.
- Коррекция сопутствующих расстройств. При энтероцеле и ректоцеле показана специальная диета для предупреждения запоров. Для механической поддержки половых органов в качестве временной меры применяют пессарии. Длительная фиксация поддерживающими устройствами нежелательна, поскольку может способствовать дальнейшему опущению, но вынужденно применяется при наличии противопоказаний к операции.
Перечисленные методы могут дополняться физиотерапевтическими процедурами. При слабости мускулатуры тазового дна назначаются электромиостимуляция, лазеротерапия и другие методы. В схемы лечения злокачественных новообразований входят полихимиотерапия, внутриполостная брахитерапия, дистанционная лучевая терапия.
Хирургическое лечение
С учетом особенностей патологии выполняются следующие операции:
- Доброкачественные объемные образования: хирургическое удаление неоплазий и полипов влагалища, малоинвазивные вмешательства (плазменная коагуляция, электрокоагуляция, радиоволновой и лазерный методы), иссечение кист.
- Злокачественные неоплазии: удаление матки с придатками, различные варианты расширенной гистерэктомии, в том числе – с цистэктомией или вульвэктомией.
- Вагинальный пролапс: вагинопексия, кольпорафия, установка сетчатых имплантатов, слинговые вмешательства, кольпоклейзис.
- Инородные тела: удаление в условиях операционной при подозрении на травму влагалища, вагинопластика при формировании рубцов и тяжелых механических повреждениях.
Источник