- Почему возникает привкус гноя во рту? Причины и методы устранения симптома
- Причины возникновения привкуса гноя во рту
- Стоматологические проблемы
- Заболевания горла и носоглотки
- При кашле привкус гноя во рту
- При глотании
- Заболевания желудка и поджелудочной железы
- Особенности питания
- Симптоматика
- К какому врачу стоит обратиться для проведения диагностики?
- Лечение
- Медикаментозная терапия
- Народные средства
- Полезное видео
- Что значит цвет мокроты при кашле?
- Причины возникновения мокроты
- О чем говорит цвет мокроты при кашле
- Мокрота ржавого или коричневого цвета
- Мокрота желтого цвета
- Мокрота зеленого цвета
- Мокрота розового или красного цвета
- Мокрота белого цвета
- Мокрота серого или черноватого цвета
- Важно узнать точную причину выделения мокроты
Почему возникает привкус гноя во рту? Причины и методы устранения симптома

Без правильного лечения устранить симптом невозможно.
А значит стоит ознакомиться с основными причинами возникновения гнойного привкуса и действенными методами терапии.
Причины возникновения привкуса гноя во рту
Имейте в виду! На возникновение неприятного привкуса гноя в ротовой полости влияет множество факторов.
Среди них выделяют неправильное питание, длительный прием медикаментов, табакокурение и злоупотребление алкоголем.
Однако существуют и другие, более серьезные проблемы, провоцирующие появление симптома.
Стоматологические проблемы

Так как различные воспалительные процессы, развивающиеся на слизистой оболочке, зачастую сопровождаются формированием небольших гнойников.
При надавливании из них выделяется жидкость, в результате чего больной ощущает неприятный вкус.
Следует знать! Возникновение симптома также может быть обусловлено следующими патологиями:
- пародонтит – воспаление тканей пародонта, приводящее к ослаблению связочного аппарата зубов и образованию глубоких зубодесневых карманов с гнойным содержимым;
- периодонтит – воспаление корня зуба и прилегающих к нему тканей, которое появляется вследствие кариозного разрушения зуба;
- альвеолит – поражение и инфицирование зубной лунки после удаления зуба.
Появляется у людей с ослабленным иммунитетом, сахарным диабетом или недостаточной свертываемостью крови; - абсцесс щеки – гнойно-воспалительный процесс в тканях челюстно-лицевой зоны.
Вызывают расстройство инфекционные заболевания, травмы челюсти, прорезывание зубов мудрости и некачественная санация;
- кандидоз ротовой полости – заболевание, вызванное грибком Кандида.
После попадания инфекции в организм, патология развивается из-за недостатка витаминов, микротравм слизистой, приема лекарственных препаратов и ношения неправильно установленных зубных протезов.
К возможным причинам появления гнойного привкуса относится и ненадлежащий уход за полостью рта, поэтому стоит тщательно чистить зубы и использовать качественную зубную пасту.
Заболевания горла и носоглотки
К сведению! Патологии ЛОР-органов, при которых происходит поражение слизистой оболочки носоглотки, вызывают сильный неприятный запах изо рта и гнилостный привкус.
В случае отсутствия необходимого лечения количество болезнетворных микроорганизмов значительно увеличивается.

Данный симптом характерен для хронического ринита, верхнечелюстного синусита и тонзиллита.
При кашле привкус гноя во рту
Присутствие гнойного привкуса во время кашля является признаком нарушения функции органов дыхательной системы.
Знайте! В слизистой дыхательных путей происходит выделение желто-зеленой мокроты с примесью гноя и крови, что приводит к появлению неприятного вкуса и говорит о наличии таких заболеваний, как:
- гнойный бронхит;
- бронхиальная астма;
- абсцесс легких;
- трахеит;
онкология.
Симптом нередко указывает на осложнения, возникшие после гриппа, который не был вылечен вовремя.
При глотании
Появление привкуса при совершении глотательных движений наблюдается в следующих состояниях:
- абсцессы пазух носа или горла;
- ангина с формированием пробок на миндалинах;
- нагноительные процессы, вызванные травмами носовых ходов инородными предметами;
- хроническое течение насморка с выделением большого количества секрета, стекающего по задней стенке носоглотки.
Заболевания желудка и поджелудочной железы
Справка! Сбои в работе желудочно-кишечного тракта, которые происходят по причине возникновения колита, гастрита и других патологических процессов провоцируют появление гнойного привкуса и запаха из ротовой полости.
В зависимости от стадии и типа болезни неприятный вкус может сопровождать больного постоянно или присутствовать определенное количество времени.

Проблема может быть вызвана чрезмерным употреблением алкогольных напитков, преобладанием жиров и простых углеводов в ежедневном рационе, нарушением оттока желчи и приемом антибиотиков.
Особенности питания
Несбалансированное меню, постоянное переедание и употребление еды с ярко выраженным запахом перед сном оказывают неблагоприятное влияние на состояние ротовой полости и организма в целом.
Поэтому периодически пациент может ощущать привкус гноя.
Будьте в курсе! Кратковременный гнойный вкус может быть следствием злоупотребления крепкими спиртными напитками, чаем, кофе или, напротив, недостатком жидкости в организме.
Симптоматика
Установить точную причину гнойного привкуса в ротовой полости поможет дополнительная симптоматика, появление которой свидетельствует о развитии патологических процессов в организме пациента.

- повышение температуры тела до 38 градусов;
- сильная головная боль и головокружение;
- озноб и лихорадочное состояние;
- воспаление и кровоточивость десен;
- зубная боль;
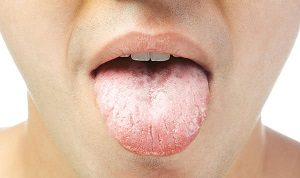
- появление белесого налета на языке;
- неприятный запах изо рта;
- отрыжка и изжога;
- боль в горле;
- сухость слизистых оболочек;
- гиперемия миндалин;
- заложенность носа и отек слизистой;
- кашель с мокротой;
- общая слабость;
- увеличения лимфатических узлов;
болевые ощущения в брюшной полости;
- нарушение стула.
Если неприятный привкус не исчез сразу же после чистки зубов, следует незамедлительно обратиться за консультацией к специалисту.
К какому врачу стоит обратиться для проведения диагностики?
Для определения причины появления гнойного вкуса пациенту необходимо как можно скорее посетить стоматолога.
В случае, если дантист не обнаружит стоматологических проблем, нужно отправиться к отоларингологу. Доктор проведет осмотр и направит на обследование, после чего установит диагноз.
Обратите внимание! Среди основных диагностических мероприятий выделяют:
- визуальный осмотр гортани;
- проведение эндоскопии для оценки состояния полости носа;
- обследование ротовой полости для выявления налета на языке и слизистой оболочке.

Наиболее точную информацию даст бакпосев, по результатам которого можно определить, какие патогенные микроорганизмы вызвали воспалительный процесс.
Лечение
Эффективное лечение гнойного привкуса в ротовой полости заключается в использовании медикаментов, назначенных врачом и рецептов альтернативной медицины, способных ускорить выздоровление.
Следует знать! Терапия проводится с учетом выявленной причины возникновения неприятного симптома и индивидуальных особенностей организма пациента.
Медикаментозная терапия
Избавиться от привкуса гноя и избежать повторного появления проблемы помогут:
Ибупрофен – средство, оказывающее умеренное жаропонижающее и обезболивающее действие.
Устраняет воспалительные процессы в полости рта, снижает повышенную температуру до нормального уровня и подходит как взрослым, так и детям от 6 лет.- Амоксиклав – антибиотик широкого спектра действия, воздействующий на клеточную оболочку бактерий и разрушающий болезнетворные микроорганизмы.
Препарат уничтожает многие виды бактерий, которые вызывают инфекционные заболевания и влияют на появление гнойного привкуса во рту. - Фурацилин – противомикробное средство для местного и наружного применения.
Главное действующее вещество препарата (нитрофурал) проявляет активность в отношении различных вирусов и грибков рода Кандида, деформирует белковые структуры микробных клеток и приводит к их гибели.
Устойчивость патогенной микрофлоры к Фурацилину развивается медленно, поэтому средство можно использовать на протяжении длительного времени. - Имупрет – противовоспалительный и иммуномодулирующий препарат растительного происхождения для лечения бактериальных инфекций.
В состав средства входят экстракты лекарственных растений, снижающие степень выраженности отека дыхательных путей и оказывающие антисептическое действие.
- Хлорофиллипт – антибактериальный препарат для устранения воспалений и гнойных поражений.
Борется с устойчивыми к действию антибиотиков микроорганизмами и предупреждает развитие респираторных заболеваний.
Лекарство выпускается в форме спрея, таблеток, спиртового и масляного растворов. - Галазолин – сосудосуживающие капли, устраняющие отек слизистой оболочки и заложенность носа.
Средство способствует нормализации проходимости носовых ходов, евстахиевой трубы и отверстий пазух, что облегчает дыхание. - Доксициклин – высокоэффективный полусинтетический антибиотик для лечения инфекционных болезней.
Подавляет синтез белка возбудителей патологии и предотвращает возникновение неприятных симптомов.
Препарат противопоказан детям до 8 лет, беременным и кормящим женщинам, а также пациентом с почечной или печеночной недостаточностью.
Народные средства
Обратите внимание! Для лечения народными средствами используют:
- Солевой раствор – уничтожает патогенные бактерии, снимает отек и вытягивает из ранок гной.
В стакан теплой воды добавить чайную ложку соли, перемешать до растворения кристалликов и полоскать ротовую полость каждые 4 часа.
- Отвар из шалфея и календулы – помогает в лечении заболеваний дыхательной системы, укрепляет десна, снимает воспаления.
В 400 мл воды всыпать по одной чайной ложке высушенных растений, прокипятить и процедить после охлаждения.
Полоскать горло 3 раза в день. - Водный настой прополиса – повышает местный иммунитет, выводит мокроту и обладает анальгезирующим действием.
Кусочек прополиса натереть на терке, залить 250 мл кипятка и настаивать в течение суток.
Лечебный настой можно использовать для полоскания горла и принимать внутрь 2-3 раза в день.
Полезное видео
Из данного видео вы узнаете 3 тревожных признака во рту, при наличии которых стоит обратиться к врачу:
Чтобы предотвратить появления постоянного привкуса гноя во рту, стоит придерживаться правильного питания и активного образа жизни, отказаться от вредных привычек и обязательно соблюдать личную гигиену.
Эти простые правила помогут не только улучшить общее самочувствие, но и сохранить здоровье ротовой полости, что важно для каждого человека, который заботится о состоянии своего организма.
Источник
Что значит цвет мокроты при кашле?
Мокрота — слизь, которую вырабатывают трахеи и бронхи, смешанная с выделениями слизистой оболочки носа и слюной. Для чего она нужна? С ней из организма выводятся пыль и микробы, которые неминуемо попадают внутрь с нашим дыханием. Сама по себе эта субстанция не является признаком заболевания: здоровый организм генерирует примерно 100 мл прозрачной мокроты каждый день — она незаметно проглатывается и растворяется желудочным соком.
Другое дело — патологический процесс, в котором может вырабатываться до 1,5 л вязкой слизи в сутки. В этом случае она выводится с кашлем и может выглядеть совершенно по-разному. Цвет мокроты при кашле говорит о специфике заболевания и степени его тяжести.
Причины возникновения мокроты
Слизистый секрет в горле — естественная реакция нашего тела на появление раздражителя. Таким образом организм защищается от инфекции: мокрота увеличивается в объеме, и человек непроизвольным кашлем освобождается от вирусов и вредоносных бактерий. После выздоровления количество слизи возвращается к обычному неощутимому уровню. Если же ощущение мокроты в горле стало постоянным, это может говорить о хроническом ЛОР-заболевании, либо о проблемах в пищеварительной и других системах организма.
Причины возникновения избытка слизи могут быть разными:
- простуда;
- бронхит;
- бронхиальная астма;
- пневмония (воспаление легких);
- туберкулез;
- гайморит;
- хронический ринит;
- онкологическое заболевание легких.
Помимо перечисленных патологий, причиной отделения мокроты может быть и курение. У курильщиков слизистая оболочка дыхательных путей постоянно подвергается токсическому воздействию никотина и сигаретных смол. Хроническое воспаление постепенно провоцирует выделение мокроты в количествах, заставляющих человека кашлять каждое утро.
О чем говорит цвет мокроты при кашле

Мокрота ржавого или коричневого цвета
Ржавый цвет мокроты при кашле, как и ее коричневые оттенки, часто встречается у курильщиков. Происходит это за счет накапливания продуктов горения табака.
В других случаях красновато-рыжий оттенок слизи — признак появления крови в дыхательных путях. Однако, впадать в панику не нужно: такое случается при разрыве мелких кровеносных сосудов во время сильного кашля, причем чем темнее оттенок слизи, тем больше времени прошло с момента кровопотери.
Мокроту коричневого и ржавого цвета могут вызвать:
- воспаление бронхов или легких;
- закупорка кровеносных сосудов;
- пневмония;
- кистозный фиброз;
- абсцесс легких.
Мокрота желтого цвета
Бронхиальная слизь желтого оттенка встречается часто. Это своеобразный ответ нашей иммунной системы на появление инфекции в дыхательных путях.
Желтый оттенок слизи характерен для:
Если же мокрота желтого цвета при кашле содержит примеси гноя, это может свидетельствовать о пневмонии. Ярко-канареечный оттенок характерен для аспергиллеза легких — заболевания, которое вызывает плесневый грибок Aspergillus.
Во многих случаях слизь желтого цвета появляется на начальных стадиях простудных заболеваний. С течением патологического процесса она приобретает зеленоватый оттенок.
Мокрота зеленого цвета
Зеленый цвет слизи — признак активной бактериальной инфекции. Возбудителями могут быть стафилококки, стрептококки, клебсиеллы.
Заболевания, которые протекают с отделением мокроты зеленых оттенков:
- гайморит;
- синусит;
- гнойный бронхит;
- ларингит;
- пневмония;
- муковиcцидоз (мокрота выделяется в виде комочков);
- абсцесс легкого (густая зеленая слизь с выраженным неприятным запахом).
Мокрота зеленого цвета при кашле получает такую окраску за счет белых кровяных телец — нейтрофилов. Это самая многочисленная группа лейкоцитов, и именно они «привлекаются» организмом для борьбы с грибковыми и бактериальными инфекциями. Нейтрофилы попросту поглощают патогенные микроорганизмы — поэтому они всегда оказываются в том месте, где появляется возбудитель болезни.
Мокрота розового или красного цвета
Розовый оттенок мокроты, как правило, говорит о несильном кровотечении, которое провоцируют агрессивные приступы кашля. Однако, если симптоматика не уменьшается более трех дней, или же мокрота обретает более насыщенный красный цвет — следует немедленно обратиться к врачу.
Красный цвет слизь получает из-за наличия кровяной примеси. Такой признак характерен для:
- туберкулеза;
- абсцесса;
- легочного инфаркта;
- онкологических заболеваний органов дыхания;
- отека легких.
Кроме того, пенистая слизь с кровяными включениями — характерный признак сибирской язвы.
А вот пенистая мокрота розового цвета при кашле зачастую свидетельствует об отеке легких, который в свою очередь может быть вызван сердечной недостаточностью. Появление такой слизи при отхаркивании — повод обратиться к кардиологу.
Кровянистая мокрота часто говорит об опасном состоянии, поэтому медлить с обращением к врачу ни в коем случае нельзя.
Мокрота белого цвета
Белая мокрота — сигнал о воспалительном процессе в дыхательных путях.
- Часто ее можно наблюдать на начальных стадиях вирусного бронхита (на более поздних стадиях слизь становится желтой или зеленоватой).
- Еще одна причина появления белой мокроты — нахождение в экологически небезопасном месте и, как следствие, интоксикация организма. Кроме того, она может быть вызвана приемом некоторых лекарственных препаратов или наркотиков.
- Если белая слизь выделяется в виде комочков, и консистенция напоминает творожистую, это может быть признаком пневмонии грибкового происхождения. Антибиотики в этой ситуации не спасают: для лечения такого типа воспаления требуется особая антигрибковая терапия.
Мокрота белого цвета при кашле означает, что слизистая оболочка дыхательных путей отекла. Из-за этого жидкая прозрачная слизь не может легко по ним продвигаться, и постепенно приобретает вязкость и белый окрас.
Мокрота серого или черноватого цвета
Легкий серый оттенок мокроты естественен для инфекционных заболеваний в их начальной стадии. Это может быть:
Насыщенный серый или черный цвет слизи встречаются довольно редко. В частности, кашлем с отделением такого рода мокроты страдают шахтеры и представители других профессий, в которых приходится вдыхать воздух с большим количеством взвешенных частиц: угольной пыли, железной стружки и т. д.
Темный цвет мокроте могут придавать и красящие вещества таких продуктов, как Кока-Кола, крепкий чай, темный шоколад.
Курение также может спровоцировать серый и черный цвет слизи: это характерно для курильщиков с длительным «стажем».
В некоторых случаях серый цвет мокроты при кашле свидетельствует о запущенной стадии туберкулеза, а также об онкологическом заболевании органов дыхания.

Важно узнать точную причину выделения мокроты
Появление влажного кашля, сменяющего сухой, обычно рассматривается как переход к стадии выздоровления. Если речь идет об обычной респираторной инфекции или гриппе, в большинстве случае это действительно так. Однако, причин возникновения мокроты множество, и выяснить актуальную необходимо, чтобы понять, с каким заболеванием вы столкнулись.
Выделение мокроты при длительном кашле может быть вызвано:
- вирусными инфекциями (ОРВИ, грипп, круп, коклюш);
- воспалением бронхов и легочной ткани (бронхит, пневмония);
- аллергией (бронхиальная астма);
- гнойно-деструктивным процессом в дыхательных органах;
- туберкулезом;
- онкологическими заболеваниями (рак легких).
Помимо оттенков, мокрота различается по консистенции: она может быть жидкой, слизистой, а также может содержать примеси крови и гноя.
Кроме того, есть ряд заболеваний, при которых мокрота может скапливаться и без кашля. В таких случаях она ощущается как комок в горле, от которого сложно избавиться. Скопившаяся слизь вызывает сильный дискомфорт, мешает нормальному дыханию, появляется першение, зуд, а затем и боль в горле. Сам по себе этот симптом может говорить о разных заболеваниях — поэтому здесь тоже необходима диагностика.
Мокрота без кашля может быть вызвана:
- аллергическим, вирусным или бактериальным синуситом или гайморитом;
- фарингитом;
- тонзиллитом;
- скрытой формой туберкулеза.
Важно помнить, что даже легкая форма синусита при отсутствии лечения может легко перерасти в менингит, несущий угрозу уже не только здоровью, но и жизни человека.
О том, что значит цвет мокроты при кашле и без него в каждом конкретном случае, экспертно может судить только врач. Обратившись в нашу клинику, вы можете рассчитывать на медицинскую помощь самого высокого уровня. У нас вы получите подробную консультацию и направление на анализы, которые можно сдать здесь же: мы располагаем собственной лабораторией с современным оборудованием, дающим быстрые и точные результаты.
В зависимости от поставленного диагноза, пациенту назначаются:
- жаропонижающие, противовоспалительные препараты;
- антибиотики;
- отхаркивающие средства;
- лечебные ингаляции;
- промывания;
- физиотерапия.
В Клинике доктора Пеля принимают опытные специалисты — взрослые врачи и педиатры. Вы всегда можете записаться на прием отоларинголога в Санкт-Петербурге на нашем сайте, выбрав удобное для вас время. А если ситуация не требует немедленного посещения врача, или у вас нет возможности приехать в клинику — можно записаться на онлайн-консультацию или вызвать специалиста на дом.
Источник

 Вызывают расстройство инфекционные заболевания, травмы челюсти, прорезывание зубов мудрости и некачественная санация;
Вызывают расстройство инфекционные заболевания, травмы челюсти, прорезывание зубов мудрости и некачественная санация;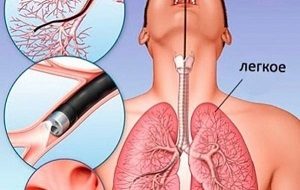 онкология.
онкология. болевые ощущения в брюшной полости;
болевые ощущения в брюшной полости; Ибупрофен – средство, оказывающее умеренное жаропонижающее и обезболивающее действие.
Ибупрофен – средство, оказывающее умеренное жаропонижающее и обезболивающее действие. 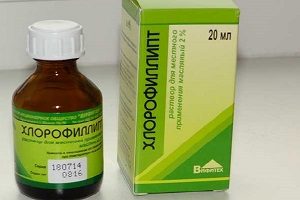 В состав средства входят экстракты лекарственных растений, снижающие степень выраженности отека дыхательных путей и оказывающие антисептическое действие.
В состав средства входят экстракты лекарственных растений, снижающие степень выраженности отека дыхательных путей и оказывающие антисептическое действие. В стакан теплой воды добавить чайную ложку соли, перемешать до растворения кристалликов и полоскать ротовую полость каждые 4 часа.
В стакан теплой воды добавить чайную ложку соли, перемешать до растворения кристалликов и полоскать ротовую полость каждые 4 часа.