- Гиперсомния патологическая, идиопатическая и другие виды этой болезни: причины, симптомы и лечение лекарственными препаратами и другими способами.
- Причины
- Симптоматика
- Как диагностируют и лечат гиперсомнию
- Астения — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины астении
- Симптомы астении
- Патогенез астении
- Классификация и стадии развития астении
- Осложнения астении
- Диагностика астении
- Какой врач лечит астению
- Сбор анамнеза
- Инструментальная и лабораторная диагностика
- Дифференциальная диагностика
- Лечение астении
- Прогноз. Профилактика
Гиперсомния патологическая, идиопатическая и другие виды этой болезни: причины, симптомы и лечение лекарственными препаратами и другими способами.
Некоторым людям малое время сна или его отсутствие может принести большие неприятности и даже смерть. И есть и еще одна большая проблема – избыточная продолжительность такого вида отдыха организма. Называется данное состояние гиперсомнией, она характеризуется сильной дневной сонливостью и достаточно продолжительным сном ночью.
Раньше считалось, что норма для любого человека – 7 часов сна. Но на основании многолетних наблюдений выяснилось: у каждого взрослого индивидуума свой индивидуальный график, позволяющий ему чувствовать себя в отличной форме при определенной продолжительности и режиме сна.
Так, Гай Юлий Цезарь спал всего 3 часа в сутки, Александр Македонский и Наполеон – 4, Томас Джеферсон и Никола Тесла – 2 часа, Маргарет Тэтчер – от 1,5 до 4 часов. Великие художники Леонардо да Винчи и Сальвадор Дали практиковали «рваный» сон — каждые 4 часа весь день. А вот Альберт Энштейн предпочитал сон по10-12 часов! Для этих великих людей такой распорядок был нормальным, но, все же, нарушение сна, в частности, его излишняя продолжительность – серьезная проблема.
Причины

Если в работающей как часы системе координации циклов происходит сбой (даже на одном участке), то он ведет к нарушению — начинает преобладать торможение. «Виновниками» этого может быть:
- сильное переутомление;
- стресс на работе и дома, эмоциональное потрясение, нервозность;
- травмы головы (черепно-мозговая и др.);
- постоянный «недосып», продолжающийся длительное время;
- шизофрения или какое-либо другое психическое расстройство;
- прием лекарств (транквилизаторов, нейролептиков, разных антигистаминных или понижающих сахар) или наркотиков;
- инфекционные вирусные заболевания (сифилис мозга, энцефалит и менингит);
- нарушение (остановка) дыхания — апноэ, и сопровождающая его кислородная
- опухоли, кисты, гематомы;
- нарушения в эндокринной системе и связанные с ними болезни (сахарный диабет, проблемы с щитовидкой);
- болезни печени и почек;
- генетика;
- сердечная недостаточность;
- гипертония;
- истощение организма.
Это далеко не все причины гиперсомнии. Ее развитие может быть связано с переездом на новое место жительства, смена образа жизни, отпуск в резко отличающейся от обыденности обстановке, рождение ребенка и т.д.

Патологическая гиперсомния может появиться вследствие нервного расстройства, а также при феномене сна.
Идиопатическая или психофизиологическая гиперсомния возникает у совершенно здоровых людей в возрасте 15-30 лет на фоне хронического недосыпания или при постоянном стрессе. Сопровождается «сонным опьянением», синдромом, при котором человек после пробуждения растерян, не может сориентироваться в пространстве, ничего не помнит, ведет себя странно.
Посттравматическая гиперсомния – последствия травм психических и физических, сопровождающиеся стрессом. Но ее клинические проявления достаточно непредсказумы, например, «истерическая спячка» — сон на протяжении долгого периода с краткими пробуждениями. Инфекционные поражения мозга и другие патологии могут грозить летаргическим (непрерывным многодневным) сном.
Психопатическая гиперсомния присуща больным с неврологическими нарушениями. Она уникальна тем, что индивидуум может спать несколько дней, а ЭЭГ показывает, что его мозг бодр и активен.
Нарколепсия присуща для дневного сна, который неспокоен и не несет отдыха. Это наиболее тяжелая форма расстройства. Человек при этом не способен контролировать себя, может уснуть в любой позе где угодно. Люди, давно страдающие таким расстройством, чувствуя приближение приступа, заранее подыскивают удобное место и принимают позу, которая позволит им спокойно поспать в комфортных условиях. При засыпании и в процессе сна больного могут посещать галлюцинации. Его мышцы так расслабляются, что иногда после пробуждения он не в состоянии пошевелиться, иногда наступает даже паралич на длительный период.
Ятрогенная (лекарственная) гиперсомния развивается после применения определенных медикаментов.
Синдром Клейне-Левина или периодическая гиперсомния – сонливое состояние возникает время от времени вместе с усилением чувства голода. Обычно это присуще молодым мужчинам (до 40 лет) и проходит самостоятельно.
Также существуют виды, природа которых невыяснена. Как правило, их относят к идиопатической.
Систематизация расстройства проводится также по его проявлениям:
перманентная гиперсомния – монотонное желание поспать. Такое состояние постоянно, сопровождает больного весь день. Возникает вследствие травм сильных психофизических нагрузок, приема лекарственных средств;
пароксизмальная – приступы сонливости приходят внезапно и бесконтрольно.
Симптоматика

Наличие данного расстройства предполагается в том случае, если человек спит ночью от 12 до 14 часов беспробудно. Его очень тяжело разбудить, а самому, по будильнику, ему проснуться очень тяжело. Приступать к повседневным делам больному трудно – он не в состоянии сделать физическую и умственную работу. В народе подобную ситуацию описывают таким образом: «Поднять подняли, а разбудить забыли». Иногда у постороннего наблюдателя даже может сложиться впечатление, что индивидуум находится в состоянии алкогольного опьянения.
Днем сонливость может «накатывать» периодически, внезапно, при этом память и внимательность становится хуже, мозговая деятельность – тоже, а вместе с этим всем падает и работоспособность. Человек вял, безынициативен, выглядит и чувствует себя уставшим, его движения замедленны. Ему нужно поспать в течение светового дня, но лишь у некоторых после сна все проходит, а у большего количества больных состояние нисколько не улучшается.
Как уже упоминалось, некоторые страдающие таким расстройством не могут контролировать засыпание. Это может произойти в любом месте и в любой позе, имеет неприятные последствия (см. выше описание нарколептической гиперсомнии).
На основании вышеизложенного нетрудно предположить: больные подобным расстройством имеют в повседневной жизни большие проблемы из-за своего недуга. Они не способны на должном уровне выполнять профессиональные обязанности, могут непредвиденно уснуть и т.д. Поэтому избыточную продолжительность сна необходимо обязательно лечить. Квалифицированные специалисты Московского Психоэндокринального Центра помогут больному благодаря своим знаниям и профессионализму.
Помните: патологической сонливостью организм сигнализирует о своем перенапряжении, которое связано либо с неправильным режимом, либо с более серьезными проблемами.
Как диагностируют и лечат гиперсомнию

тест латенции сна оценивает надобность его количества для определенного организма;
стэнфордская шкала сонливости. Пациент должен выбрать в опроснике наиболее точный вариант из предлагаемых семи.
полисомнография – использование множества источников (расположения тела во время сна, миограмма, электрокардиограмма, ЭЭГ, запись движения глазных яблок и дыхательных движений), способных выявить характерные для болезни факторы (наступление этапа быстрого сна и укорочение времени засыпания).
Исследуя пациента для постановки диагноза врач должен исключить наличие функциональных расстройств и болезней: синдрома хронической усталости и т.п.
Природу заболевания более точно поможет выявить компьютерная томография.
В задачу специалиста входит выяснение причин болезни, которых у гиперсомнии множество. Это поможет выбрать тактику и способ лечения, которые разнообразны. Рассмотрим лишь некоторые.
Лечение гиперсомнии в случае наличия самостоятельного психического или нервного расстройства предполагает коррекцию всего образа жизни больного, введение строгого режима, физиотерапию, прием медикаментов и витаминов, психотерапию. Следует отметить, что повышенная сонливость может быть сигналом начала шизофрении, поэтому стоит провести углубленное исследование пациента психиатром.
Лекарственные средства и их дозировку врач подбирает индивидуально для каждого пациента, стараясь прописать такие, которые имеют минимальные побочные действия, но хорошую эффективность. Обычно это антидепрессанты, а для устранения дневной сонливости подходят стимулирующие препараты: мазидол, пемолин и пр.
Если заболевание вызвано передозировкой лекарств, то для их выведения понадобится дезинтоксикационная терапия, которую следует проводить в срочном порядке. При этом пациент должен выпить большое количество жидкости в сочетании с мочегонными средствами – это поможет вывести препараты из организма.
Нарколепсия, в силу генетического характера, лечится симптоматически, то есть, устраняются отдельные ее проявления. Больному рекомендуется строго соблюдать режим дня, спать после обеда, а сонливость преодолевать с помощью психостимулирующих препаратов. Последние нельзя пить на ночь, так как это нарушит сон, а на следующий день человек получит усиление симптомов болезни. Если днем таблетки забыли, то вечером это делать нельзя – лучше вообще пропустить этот день.
При катаплексии (утрате мышечного тонуса), сопровождающей нарколепсию, показаны имипрапин, протриптилин, флуоксетин, кломипрамин, вилоксазин. Эти трицеклические антидепрессанты устранят активность мозга и сделают ночной сон нормальным.
Идиопатическую гиперсомнию диагностируют в случае не определения причин нарушения сна. Она похожа на нарколепсию (хотя патологической активности мозга не наблюдается), потому и лечится похоже: строгий контроль режима, дневной сон, психостимуляторы.
Гиперсомнию, сопровождаемую апноэ (остановкой дыхания), обычно называют «пиквикским синдромом». В «букете» к ним идет гипертония, избыточный вес, храп, снижение полового влечения, энурез и даже снижение умственных способностей. В этом случае главным способом лечение является похудение. В очень тяжелых случаях понадобятся дыхательные аналептики или искусственная вентиляция легких.
Избыточная продолжительность сна вовсе не безвредна, как кажется на первый взгляд. Страдающий ею человек не отдыхает во сне, пропускает самые интересные моменты в жизни. Поэтому при малейшем проявлении этой болезни следует обращаться к медикам.
Источник
Астения — симптомы и лечение
Что такое астения? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шуваловой Светланы Николаевны, психотерапевта со стажем в 35 лет.
Определение болезни. Причины заболевания
Астения (Asthenia) — это физическая и нервно-психическая слабость, которая сопровождается постоянной повышенной утомляемостью, перепадами настроения, раздражительностью, расстройствами сна и другими вегетативными нарушениями, а также болью в мышцах, головокружением и проблемами с пищеварением. В таком состоянии человеку требуется больше времени на отдых, объём и продуктивность работы и привычных действий снижается [1] [4] .
Причины астении
- эмоциональное и умственное перенапряжение;
- депрессия[12] ;
- нарушение циркадных ритмов, например из-за работы в ночную смену;
- дефицит витаминов, особенно группы В, С и D;
- недоедание;
- соматические болезни, например хронические заболевания желудочно-кишечного тракта, сердечно-сосудистой, нервной, бронхолёгочной и эндокринной систем, болезни почек и онкология;
- инфекционные заболевания, например грипп, гепатит, пневмония, бруцеллёз, туберкулёз, сифилис, гонорея и генитальный герпес;
- последствия черепно-мозговой травмы, менингита или энцефалита;
- хронические сосудистые заболевания головного мозга, например атеросклероз, ишемия и дисциркуляторная энцефалопатия;
- различные операции;
- послеродовой период;
- интоксикация;
- психические заболевания.
Астения встречается как при неврологических и психических расстройствах, в частности при неврозах, поражении головного мозга, неврастении и шизофрении, так и при остром или хроническом стрессе [2] [3] .
Также она может быть символическим выражением эмоциональной реакции, т. е. возникает тогда, когда человек не может реализовать какие-то свои глубинные желания [7] .
Симптомы астении
Пациенты предъявляют разнообразные жалобы.
Основным симптомом астении является усталость, которая не исчезает даже после долгого отдыха. Человек становится рассеянным, часто отвлекается, не может сосредоточиться на какой-то мысли или задаче [3] .
К нарушениям эмоциональной сферы относится тревожность, необъяснимый страх, внутреннее напряжение, раздражительность, плаксивость, перепады настроения, быстрая утомляемость, вплоть до хронической усталости.
Также для астении типичны нарушения сна:
- пациенту становится трудно засыпать;
- он часто просыпается посреди ночи и рано встаёт;
- ему снятся кошмары;
- даже после продолжительного сна он чувствует себя разбитым, неотдохнувшим.
К вегетативным симптомам астении относятся чувство нехватки воздуха, одышка, усиленное потоотделение, перепады артериального давления, незначительное повышение температуры, вплоть до развития термоневроза — постоянного подъёма температуры на фоне стресса. Нередко пациенты жалуются на метеозависимость, тахикардию, неприятные ощущения или боли в области сердца. Консультация кардиолога и обследование обычно не проясняет ситуацию, так как никаких заболеваний сердца выявить не удаётся. От того, что причину плохого самочувствия не удалось обнаружить, тревога только усиливается. Нередко появляются симптомы сексуальных расстройств: снижается или пропадает сексуальное влечение, нарушается эрекция.
Также при астении повышается чувствительность: звуки становятся слишком громкими, свет — слишком ярким, прикосновения — слишком болезненными. Пациента начинает раздражать даже привычная обстановка: невыносимо громким и неприятным может показаться шум за окном, смех близких, звяканье ложечки о стакан и т. п.
Со стороны желудочно-кишечного тракта довольно часто появляются жалобы на снижение или отсутствие аппетита, подташнивание, неприятные ощущения в области желудка и неустойчивость стула.
К типичным жалобам астении также относится мышечное напряжение, вплоть до боли в шеи, плечах, руках и пояснице. Из-за этого пациенты часто обращаются к массажистам, неврологам и мануальным терапевтам. Их лечение помогает справиться с симптомами лёгкой формы астении, не осложнённой депрессией. Но это не значит, что обследоваться и искать причину развития астении не нужно.
Со временем присоединяется головная боль напряжения. Болезненные ощущения могут возникать в области лба и висков, опоясывать всю голову, вызывая ощущение «повязки», давить на глаза и на все области головы (так называемая «шапочка невротика»). При этом нередко ухудшается зрение: становится трудно сфокусировать взгляд, появляется пелена перед глазами, снижается резкость картинки. Многие жалуются на дискомфорт в виде песка или тумана в глазах и свинца в голове. При выраженном напряжении мышц часто кажется, что боль появляется, даже когда расчёсываешь волосы. Хроническое напряжение мышц лица не даёт эмоционально расслабиться, иногда больно даже улыбаться.
К признакам психической истощённости относятся:
- проблемы с концентрацией внимания и запоминанием;
- быстрая утомляемость даже при обычном общении;
- апатия или снижение эмоций;
- потеря интереса к окружающим;
- чувство беспомощности и обречённости;
- нетерпеливость;
- постоянная смена занятий, нежелание доводить дело до конца [3] .
Патогенез астении
Астения — это общая реакция организма на любое состояние, связанное с истощением его энергетических ресурсов. Её можно расценивать как универсальный защитный механизм и способ адаптации. Он работает как при объективных нарушениях, приводя к симптоматической астении, так и при предполагаемой или воображаемой угрозе, вызывая психогенную астению.
Если астения возникает на фоне соматической болезни, например онкозаболевания, её развитие связано с ростом и распадом опухоли, её распадом, реакцией иммунитета, постоянным стрессом и побочным эффектом лечения. Иногда признаки астении возникают раньше, чем симптомы опухоли.
Ухудшение симптоматической астении может указывать на прогрессирование основной болезни или присоединение неврологических нарушений. И наоборот: если соматическое заболевание удалось устранить, то симптомы астении уменьшаются.
Психогенная астения становится первичной психологической защитой от внутриличностного конфликта, который обычно не осознаётся больным. Чтобы объяснить возникшую усталость и другие симптомы, человек ищет причину в состоянии организма, что приводит к появлению признаков астении [7] .
Причиной развития астенического синдрома принято считать нарушение процессов, связанных с образованием и использованием энергии в клетках, развитие окислительного стресса и нарушение центральных механизмов, регулирующих энергообмен.
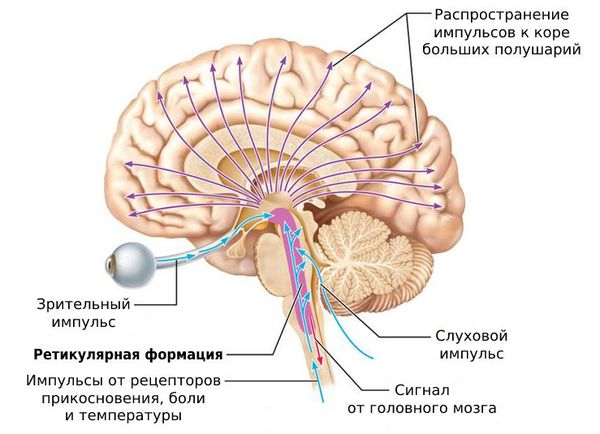
В первую очередь при астении снижается активность ретикулярной формации ствола головного мозга. Этот центр управляет энергетическими ресурсами организма и регулирует реакцию на стресс. Из-за этого нарушается восприятие и внимание, цикл сна и бодрствования, общая и мышечная активность, регуляция вегетативных и поведенческих реакций.
При нарушении энергетических процессов в клетках, дисбалансе серотонина и норадреналина клетки мозга начинают неправильно реагировать на нейромедиаторы, которые передают информацию от нейрона к нейрону, и нейропептиды, которые участвуют в регуляции обмена веществ. В результате сначала ослабевают процессы торможения, затем раздражения, а при прогрессировании состояния развивается охранительное запредельное торможение.
Если неврологический дефицит долго не проходит, помимо астении у больного могут развиться психические нарушения, например депрессия и тревожное расстройство, которые будут усугублять симптомы астении.
Классификация и стадии развития астении
В зависимости от причины, вызвавшей астению, болезнь классифицируют на шесть форм:
- Экзогенно-органическая астения — развивается на фоне основной болезни, например сердечно-сосудистых заболеваний, после перенесённой инфекции, тяжёлых операций и родов, но чаще всего на фоне рака. Так как организм борется с болезнью и работает на пределе своих возможностей, его силы быстро истощаются, возникает слабость, перепады настроения, проблемы со сном.
- Психогенно-реактивная астения — связана с неврастенией и синдромом перегрузки, т. е. истощением организма на фоне длительного стресса. Часто развивается у тех, кому приходится постоянно адаптироваться: синхронных переводчиков, авиадиспетчеров, дежурных врачей. Люди с такой астенией отличаются усталостью, раздражительностью, несдержанностью, чувством вины и рассеянностью. Их беспокоит дневная сонливость и бессонница.
- Конституциональная астения — развивается из-за врождённого нарушения вегетативной нервной системы. У таких людей часто возникает головокружение и обморок, усиливается сердцебиение и потливость. Они отличаются робостью, пассивностью и впечатлительностью. Даже незначительное эмоциональное напряжение может вывести их из себя.
- Астеническая депрессия — начинается незаметно, протекает медленно, с периодами улучшения и ухудшения. Сопровождается сниженным настроением, но без чувства тоски, вины и безнадёжности. Человек становится пассивным, безынициативным и слезливым.
- Эндогенная астения — может долгое время не проявлять себя, будучи компенсированной, но при воздействии внешних факторов легко обостряется. Сопровождает и является проявлением психического заболевания, например шизофрении. По-другому её называют шизофренической и астеноподобной. Начинается с мучительной утомлённости, раздражительности и нарушения сна. В дальнейшем даже незначительное напряжение, например просмотр фильма, может сопровождаться усталостью, усиливается чувство разбитости, возникает тяжесть в голове.
- Астения, связанная с употреблением психоактивных веществ — развивается у зависимых людей. Тяжелее всего протекает при злоупотреблении психостимуляторами. Больного беспокоит ноющая боль в разных частях тела. Когда пациент хочет спать, то зачастую не может уснуть, а если засыпает, то сон будет беспокойным. На фоне длительного приёма психоактивных веществ может развиться затяжная депрессия [1] .
Экзогенно-органическая астения подразделяется на две формы, которые встречаются одинаково часто:
- Функциональная астения — временная реакция организма на острый стресс и повышенные нагрузки. Может возникнуть после родов, перенесённой инфекции и пограничных психических расстройств, например на фоне депрессии, тревоги и бессонницы. Носит обратимый характер.
- Органическая астения — связана с хроническими заболеваниями, иногда развивается после черепно-мозговой травмы и на фоне прогрессирующей соматической болезни. Чаще всего возникает при заболеваниях сосудов и гипертонии[1] .
В зависимости от длительности астения бывает острой и хронической. Как правило, острая астения является временной и функциональной. Хроническая же, наоборот, чаще является органической и отличается длительным течением.
С клинической и нейрофизиологической точки зрения выделяют три стадии астении (степени выраженности) :
- Астения с гиперстенией (чрезмерным физическим напряжением) — характерна повышенная чувствительность и раздражительность, проблемы с концентрацией внимания и снижение работоспособности. При этом жалоб на слабость и отсутствие сил может не быть.
- Стадия «раздражительной слабости» — сохраняется повышенная чувствительность, характерны непродолжительные вспышки раздражительности, которые быстро истощают и часто заканчиваются слезами («слезами бессилия»). Внимание и работоспособность быстро снижаются. На этой стадии пациент активно начинает работать, но скоро устаёт.
- Гипостеническая астения (стадия «чистой астении») — отличается полным упадком сил, истощением всех психических процессов [14] . Сопровождается выраженной мышечной слабостью: тело становится ватным, трудно передвигать ноги. Из-за постоянной сонливости, непреходящей усталости, безынициативности и бессилия человеку трудно взяться за работу.
Осложнения астении
Осложнениями астении можно считать усугубление её клинических проявлений:
- физическое истощение из-за снижения или отсутствия аппетита, нарушение менструального цикла, проблемы с потенцией;
- психическое истощение, нередко ведущее к развитию депрессии и тревожному расстройству с изматывающими паническими атаками.
Нарушения сна при астении могут привести к развитию или рецидиву психических расст ройств и негативно повлиять на работу мозга: сначала человек просто становится невнимательным, но со временем возникают более серьёзные нарушения, вплоть до чрезмерной дневной сонливости с приступами сна. Если регулярно недоспать, повышается склонность к депрессии, психозу, инсульту и ожирению [15] . В целом из-за бессонницы ослабевает весь организм.
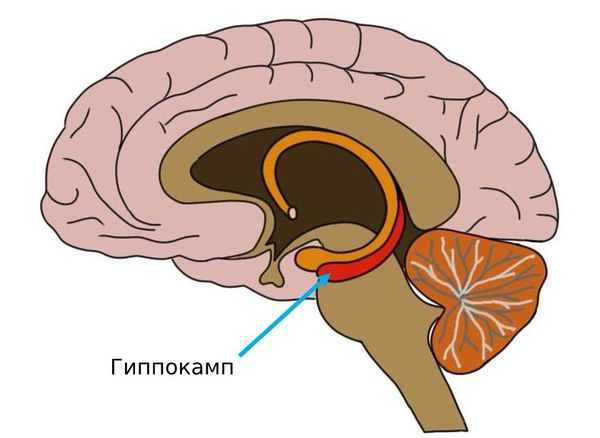
Уже само состояние астении является стрессом для организма, что может снизить концентрацию серотонина и привести сначала к острому повышению норадреналина и дофамина, а затем к их хроническому дефициту. Изменение уровня этих нейромедиаторов вместе с нехваткой нейротропного фактора мозга могут привести к атрофии и разрушению уязвимых нейронов в гиппокампе и других областях мозга. Атрофия гиппокампа возникает при хроническом стрессе, глубокой депрессии, тревожных расстройствах (особенно ПТСР ) и воспалении сосудов головного мозга [11] .
Диагностика астении
Какой врач лечит астению
Диагноз «астения» считается устаревшим. Чаще всего он сопутствует другому заболеванию и лечится в рамках основной болезни.
При появлении таких симптомов, как слабость, вялость, быстрая утомляемость, стоит обратиться к терапевту или врачу общей практики. Он назначит нужные обследования и при выявлении основного заболевания, которое стало причиной астении, направит к профильному специалисту.
Когда возникает головная боль, слабость в руках и ногах, нарушается чувствительность, координация и мышечный тонус, лучше обратиться к неврологу.
Если астения развилась на фоне стресса, психологической травмы, тревожности или депрессии, требуется консультация психотерапевта или психиатра.
При хроническом или онкозаболевании нужно обратиться к своему лечащему врачу, например онкологу или кардиологу, так как астения в данном случае может быть маркером обострения болезни или рецидива опухоли.
Сбор анамнеза
Диагноз «астения» ставится на основании симптомов. Поэтому во время консультации важно рассказать врачу о своём настроении, качестве сна, проблемах с выполнением работы и привычных занятий. Доктор оценит умственное и эмоциональное состояние, уточнит, в каких условиях живёт пациент, какой у него режим дня, есть ли проблемы в семье или на работе, какие болезни он перенёс, были ли операции, травмы и пр.
Из-за субъективности симптомов диагностика проводится с помощью разнообразных тестов и опросников, например:
- шкала САН — оценивает самочувствие, активность и настроение;
- многомерный опросник на утомляемость MFI — оценивает общую усталость, физическую и умственную утомляемость, снижение мотивации и активности;
- одномерная шкала Chalder’s — определяет степень усталости.
Также информативен опросник диагностики психологической дезадаптации О. Н. Родиной и многоуровневый личностный опросник «Адаптивность» А. Г. Маклакова и С. В. Чермянина [2] [5] .
Хорошо зарекомендовали себя таблицы со всеми признаками астении. Они помогают врачу сократить время опроса, а пациенту — не упустить все симптомы, которые его беспокоят.
Для оценки сопутствующих симптомов, таких как боль, нарушение сна, напряжённость, раздражительность, перепады настроения, также используют опросники:
- список симптомов (CDC Symptom Inventory);
- болевая анкета, или комплексный болевой опросник (КБО);
- визуально-аналоговая шкала боли (ВАШ);
- тест Бека и Гамильтона;
- вегетативная анкета;
- сонная анкета.
Чтобы объективно оценить умственную и физическую утомляемость, нарушение сна, изменение личности, иммунные сдвиги, проблемы сердечно-сосудистой системы и эмоционально-мотивационные процессы, используются:
- тест Бурдона и Шульте, кривая запоминания;
- тест на уровень притязаний, монотонию и моторное планирование.
Помимо перечисленных есть много других тестов и их вариаций, они постоянно совершенствуются. Подобрать нужный и наиболее актуальный тест может только врач.
Инструментальная и лабораторная диагностика
Специальных обследований, подтверждающих диагноз «астения», не существует. Но чтобы исключить соматическую причину болезни, нужно обязательно пройти инструментальные и лабораторные исследования.
Клиническая оценка пациентов с ведущей жалобой на хроническую усталость требует:
- уточнить историю болезни, включая используемые препараты;
- провести исчерпывающую диагностику соматического, неврологического, когнитивного и психического статуса;
- сделать общий и биохимический анализ крови, анализ на гормоны щитовидной железы и анализ мочи.
Дополнительное обследование обычно включает:
- анализ крови на С-реактивный белок (маркер воспаления), ревматоидный фактор и креатинфосфокиназу (мышечный фермент);
- тесты, подтверждающие инфекционные заболевания, например ПЦР (полимеразная цепная реакция);
- исследование сердечно-сосудистой системы (ЭКГ, велоэргометрию, холтеровское мониторирование и УЗИ сердца) ;
- нейровизуализацию (МРТ головного мозга);
- полисомнографию для исключения сонных апноэ ;
- электронейромиографию, чтобы обнаружить отклонения в нервно-мышечной передаче, характерные для миастении ;
- иммунологические тесты.
Дополнительно может потребоваться консультация узкого специалиста, например кардиолога, невролога, гастроэнтеролога или эндокринолога.
Дифференциальная диагностика
В первую очередь важно отличить астению от переутомления.
Также нужно дифференцировать астению от гиперсомнии (дневной сонливости), ипохондрического и депрессивного невроза.
Астенический синдром на фоне онкозаболевания важно отличить от синдрома Ламберта — Итона (LEMS). Это редкое аутоиммунное нарушение сопровождается слабостью мышц туловища, бёдер и ягодиц, проблемами с артикуляцией, нарушением зрения, симптомами сенсорной полиневропатии и прогрессирующей вегетативной дисфункции: гипотрофией мышц рук и ног, снижением рефлексов, онемением и ползанием мурашек.
При опухолях вилочковой железы встречается миастения, которая проявляется повышенной утомляемостью и прогрессирующей слабостью поражённых мышц во время нагрузки. Кроме клинической картины важным диагностическим критерием является результат электронейромиографии (ЭНМГ).
При опухолях гипоталамо-гипофизарной зоны возникает панастения в виде приступа общей мышечной слабости на фоне гипоталамической эпилепсии. Диагноз можно подтвердить с помощью МРТ головного мозга и электроэнцефалограммы (ЭЭГ).
Лечение астении
Единого подхода к лечению астении не существует. Как правило, оно бывает длительным и комплексным. Включает в себя:
- медикаментозную терапию;
- психотерапевтическое воздействие;
- физиотерапию;
- соблюдение режима.
При лечении астенического синдрома важно соблюдать режим дня , высыпаться и исключать стрессоры. Желательно подольше отдыхать, менять обстановку, по возможности проходить санаторно-курортное лечение. Даже поездка на несколько дней в соседний город может улучшить самочувствие. Также важно создать комфортную атмосферу дома, работать в спокойной обстановке, гулять на свежем воздухе, не отказываться от физических нагрузок и полноценно питаться. В меню должно быть достаточно белка, овощей и фруктов.
Медикаментозное лечение может включать приём транквилизаторов, нейролептиков, нейропротекторов, адаптогенов, бета-адреноблокаторов и антидепрессантов.
Неспецифическое медикаментозное лечение может включать:
- антиоксиданты;
- витамины С, В1, В5 («антистрессовый витамин»), В12, А, Е, D;
- метаболитики;
- ноотропы [13] ;
- препараты кальция, магния, цинка и оротата калия;
- гепатопротекторы, воздействующие на симптомы астении при болезнях печени;
- иммуномодуляторы;
- сосудистые препараты;
- растительные средства на основе гинкго билоба и женьшеня;
- комбинированные препараты, например поливитамины и седативные средства.
Из-за различных подходов к лечению астении утверждать об эффективности неспецифических методов сложно: данные исследований разрознены и противоречивы.
Психотерапия воздействует на общее состояние организма, выявленные невротические синдромы, причины и патогенез астении. Хороший результат даёт не только рациональная психотерапия, но и личностно-ориентированный подход, арт-терапия, медитативные и телесно-ориентированные практики.
Эффективны сеансы психорегуляции. Они направлены не только на психологический компонент астении (поведенческие нарушения, страхи, неуверенность в себе), но и на функциональную составляющую болезни , т. е. астенические состояния и вегетативные расстройства, такие как головные боли, учащённое сердцебиение, головокружение, чувство нехватки воздуха, дискомфорт в желудке, кишечнике и т. п. [6]
Из физиотерапевтических методов лечения при отсутствии противопоказаний эффективными могут быть водолечение, фото- и ароматерапия . Также доктор может порекомендовать лечебную физкультуру и массаж.
Прогноз. Профилактика
При грамотной терапии и соблюдении режима прогноз благоприятный . Поэтому исход во многом зависит от настроя пациента на лечение и его осознания причин болезни.
Больничный лист, отсрочка и освобождение от армии по диагнозу «астения» не даются. Инвалидность устанавливается только по основному заболеванию.
Профилактика астении заключается в грамотном планировании времени, создании оптимальных условий труда и полноценного отдыха. Важно делать перерывы в работе, избегать переутомления, выделять больше времени на восстановление психических и физических сил. Помнить, что работать нужно для того, чтобы жить, а не наоборот.
Физическая нагрузка должна быть умеренной, а рацион — восполнять объём потраченной энергии. Также важно:
- вовремя лечить соматические болезни;
- внимательно относиться к своему самочувствию во время стресса, особенно после родов;
- позволять себе «слышать себя и своё тело», воспринимать «сигналы бедствия» и вовремя обращаться за помощью, так как организм в любом случае отреагирует на физическую или эмоциональную перегрузку и заставит изменить привычный уклад жизни.
Для профилактики можно применять медитацию и дыхательные антистрессовые техники. Снять эмоциональный стресс можно с помощью ежедневных 10-минутных упражнений с элементами кинезиологии [10] .
Обратиться к врачу нужно, если :
- нарушился сон, появились тревожность, раздражительность и гнев, ухудшились взаимоотношения с окружающими, усугубились вредные привычки;
- изменилось отношение к работе, не получается облегчить своё состояние, снять напряжение, избавиться от чувства опустошённости или истощённости [9] .
Каждый воспринимает стрессовое событие по-разному. Чтобы оценить влияние напряжённой ситуации на состояние организма, можно воспользоваться шкалой воспринимаемого стресса [8] .
Лучше узнавая себя, свои способы реагирования на стресс, мы получаем возможность опереться на свои сильные стороны и эффективнее адаптироваться к происходящему.
Источник