- Влияние стресса на липидный обмен
- Обеспечение регуляции жирового обмена центральной нервной системой. Исследование липидов и их классификация. Синтез жирных кислот в организме. Рассмотрение условий, являющихся стрессовыми для животных. Влияние стресса на липидный обмен и функции органов.
- Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
- Обмен липидов (жиров)
- Управление высоким уровнем холестерина и других липидов в крови
- Зачем вообще задумываться о липидах в крови?
- Почему так важно удерживать рекомендованный врачом уровень холестерина в крови?
- Почему же у одних людей эти заболевания развиваются, а у других нет?
- Откуда в нашей крови берутся липиды?
- Синтез и разрушение липидов
- Нормальный уровень липидов в крови
- Нарушенный уровень холестерина в крови
- Расшифровка анализа липидного спектра крови
- Теперь Вы понимаете, как важно поддерживать нормальное содержание липидов в крови.
- Проявляйте активную заботу о себе!
Влияние стресса на липидный обмен
Обеспечение регуляции жирового обмена центральной нервной системой. Исследование липидов и их классификация. Синтез жирных кислот в организме. Рассмотрение условий, являющихся стрессовыми для животных. Влияние стресса на липидный обмен и функции органов.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 03.12.2014 |
| Размер файла | 43,6 K |
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
Реферат на тему:
«Влияние стресса на липидный обмен»
Курс 1 группа 2
Обмен липидов (жиров)
Липиды— это довольно большая группа органических веществ, которые различаются по химическому составу, структуре и выполняемой в организме функции, но они сходны по своим физико-химическим свойствам. Все они не растворяются в воде, а растворяются только в органических растворителях — эфире, спирте, бензоле, хлороформе и т.п. Липиды, или жиры, делятся:
1. На простые, представляющие эфиры жирных кислот и различных спиртов. К этой группе относятся нейтральные жиры, или так называемые триглицериды, состоящие из глицерина, жирных кислот и высокомолекулярных одноатомных спиртов.
2. На сложные липиды — эфиры жирных кислот и спиртов, содержащих другие радикалы. К ним относятся:
А) фосфолипиды (фосфатиды) — эфиры жирных кислот и спиртов, содержащие азотистые основания (холин, этаноламин, сфингозин и др.) и фосфорную кислоту. Изменение содержания в крови фосфолипидов (лецитина) чаще всего бывает при нарушениях жирового обмена. Повышенное количество фосфолипидов наблюдается обычно наряду с липемией (Патологическая гиперлипемия свидетельствует о нарушении утилизации жира в крови и сама по себе неблагоприятно влияет на обмен жиров в организме, способствуя снижению синтеза жирных кислот и частичному переводу клеточного ацетилкофермента А на биосинтез холестерина. Особенно неблагоприятна в этом отношении липемия, обусловленная повышением содержания в крови триглицеридов, богатых насыщенными жирными кислотами, и являющаяся фактором риска развития атеросклероза. Во многих случаях липемия опровождается понижением концентрации в плазме крови липопротеинов высокой плотности, необходимых для транспорта холестерина из тканей, а иногда повышением концентрации липопротеинов низкой и так называемой промежуточной плотности, содержащих холестерин.) . Содержание кетоновых тел в крови (кетонемия, ацетонемия) увеличивается при снижении потребления в организме углеводов или замене последних в рационе жирами и белками. При недостаточности углеводов расщепление жира усиливается с образованием большого количества кетоновых тел.; (http://zootycoon.ru/fiziologiya/653-izmenenie-biohimicheskogo-sostava-krovi-zhivotnyh-chast-5.html)
Б) гликолипиды или цереброзиды, состоящие из жирных кислот (главным образом из лигноцериновой, цереброновой, нервоновон), азотистого основания (сфингозин, дигидросфингозин) и сахара (галактозы), по не содержащие фосфорной кислоты и глицерина; в) сульфолнпиды (сульфатиды), то есть сложные липиды, в состав которых входит сульфатная группа.
3. Дериваты липидов — это продукты распада сложных и простых липидов, но еще сохраняющие общие физико-химические свойства, присущие жирам. К ним относятся насыщенные и ненасыщенные жирные кислоты, моноглицериды, диглицериды, высокомолекулярные спирты, стерины, стероиды и т. д. (http://infotolk.ru/352.html)
Жиры поступают в организм в основном с растительными кормами в виде нейтральных жиров — триглицеридов, свободных жирных кислот, фосфолипидов и некоторых других соединений. У животных с однокамерным желудком под влиянием ферментов и желчи большая часть жиров расщепляется до моно и диглицеридов, жирных кислот и глицерина. В клетках эпителия ворсинок из них образуются нейтральные жиры.
Капельки жира из клеток попадают в лимфатическую систему, а затем в кровь, откуда они быстро проникают в жировую ткань, печень и другие органы. В тканях и печени жиры могут расщепляться и вновь синтезироваться. Жиры тканей животного отличаются по составу и свойствам от растительных жиров и обладают видовой специфичностью. Животный жир содержит больше высокомолекулярных насыщенных кислот (пальмитиновой и стеариновой) по сравнению с растительным жиром.
Линоленовая, линолевая и арахидоновая жирные кислоты в организме животных не синтезируются и должны поступать в организм с кормом. Они называются незаменимыми жирными кислотами.
Жиры входят в состав протоплазмы клеток и клеточных мембран, способствуют растворению в себе витаминов A, D, Е, К, являются источником незаменимых жирных кислот, способствующих росту организма. Используются как источник энергия, участвуют в процессе терморегуляции, защищая от переохлаждения наиболее важные внутренние органы, а жир подкожной клетчатки — все тело.
В организме жиры могут синтезироваться из глюкозы, уксусной кислоты и безазотистой части аминокислот. Лучше всего образуется жир из глюкозы у свиней, которые могут его накапливать на лишенном жира рационе.
Белковый, углеродный и жировой обмен в организме регулируется центральной нервной системой через высшие вегетативные центры гипоталамуса, а также железами внутренней секреции: щитовидной, поджелудочной, гипофизом, надпочечниками и др. Конечные продукты обмена веществ выводятся из организма почками, кожей, легкими и желудочно-кишечным трактом. (http://www.activestudy.info/obmen-zhirov/)
В последнее время актуальнейшей проблемой современного животноводства стал стресс. По мере индустриализации сельского хозяйства эта проблема всё больше обостряется, что обусловлено многими причинами и факторами.
На протяжении всей жизни организм животного подвержен влиянию многих факторов, способных вызвать стресс. По данным многих исследований стрессовое состояние животного на 70 — 80 % зависит от кормления и содержания и лишь на 20 — 30 % от генетического материала. На современной животноводческой ферме животное практически полностью защищено от влияния неблагоприятных факторов окружающей среды, и в то же время здесь можно видеть грубые ошибки в создании микроклимата, которые имеют непосредственное влияние на продуктивность, воспроизводительную способность и т.д. Так, например, в результате воздействия неблагоприятного микроклимата продуктивность снижается на 10 — 35 %, воспроизводительная способность — на 15 — 30 %, затраты кормов на единицу продукции увеличиваются на 15 — 40 %, заболеваемость и отход молодняка — на 15 — 35 %.
Влияние температурного режима является одним из важнейших микроклиматических факторов, так как её изменения могут повлечь за собой серьезные изменения в адаптационных механизмах животных. Не маловажное значение это имеет для теплокровных животных, у которых существует температурный гомеостаз, поддерживающий относительно постоянную температуру тела. И особенно опасно для животных сочетание низкой температуры с высокой влажностью, ветром, атмосферными осадками, грязью на выгульных площадках и загонах. При таких условиях среднесуточный прирост снижается в среднем на 25 — 31 %, а потребность в корме повышается на 20 — 30 %. Однако при выращивании животного нужно иметь в виду, что повышение резистентности при умеренных температурных перепадах приводит к закаливанию животных, хотя и требует дополнительных энергетических затрат. (http://www.rae.ru/snt/?section=content&op=show_article&article_id=4656)
Хищные пушные звери, как животные с хорошо развитой нервной системой, подвержены стрессу. Он возникает в результате резко изменяющихся внешних условий. Так, например, резкое изменение температуры, смена распорядка дня, переход от одного рациона к другому, длительное отсутствие воды и пищи, и другие внезапные воздействия вызывают стрессовое напряжение и как следствие, снижается естественная резистентность организма, замедляется рост и развитие, снижается плодовитость, ухудшается качество шкурки, увеличивается заболеваемость и падеж. (http://rudocs.exdat.com/docs/index-571746.html?page=3#879856)
Как известно, при стрессе одним из ведущих повреждающих факторов, детерминирующих развитие вторичных изменений органов и тканей, является интенсификация процессов перекисного окисления липидов (Меерсон,1981, 1984; Петрович, Гуткин,1986; Децина, Бачинский,1990). Стрессорная активация свободнорадикального окисления липидов показана в сердце (Меерсон и др., 1980,1993), мозге (Куклей и др., 1994; Таранова и др.,1994), крови (Горизонтов,1983; Микаелян и др.,1983, 1988).
Есть все основания полагать, что реакции перекисного окисления и их регуляция должны иметь особое значение для бронхолегочного аппарата, что связано, прежде всего, с большой интенсивностью липидного обмена в легком (Оыромятникова, Гончарова, Котенко,1987). Особенностью этого обмена является непосредственное участие в нем липидов сурфактанта, главным образом фосфолипидов, являющихся потенциальным субстратом свободнорадикальных реаы (Симбирцев, Беляков, Ливчак, 1983; Верболович, Петренко, Подгорный, 1983). ( Однако, в доступной литературе отсутствуют данные об активности сурфактанта и интенсивности процессов перекисного окисления липидов в легких при стрессовых воздействиях.
Проведен сравнительный анализ характера изменений функционального состояния вне- и внутриклеточного компонентов сурфатантной системы легких при стресс-индуцирующих воздействиях. Новизна полученных данных заключается в выявлении различных вариантов изменений активного легочного сурфактанта в условиях действия холодового, эмоционально-болевых (иммобилизация, электрораздражение) и химического (этанол) стрессоров.
Проведена сравнительная оценка процессов перекисного окисления липидов в легких и печени при стресс-индуцирующих состояниях. Показано, что процессы свободнорадикалъного окисления липидов в этих органах не всегда изменяются однонаправленно.
Исследована функциональная активность сурфактанта при экстремальных воздействиях в сопоставлении с процессами перекисного окисления липидов в легких, что позволило установить характерные для различных стрессорных ситуаций типы изменений метаболической функции легких по изучаемым параметрам липидного обмена.
Показано модулирующее адаптивное влияние витамина Е (а-токоферола) на базальный и стрессорный уровень показателей функциональной активности сурфактантной системы легких.
При действии стресс-индуцирующих факторов выявляются эффекты изменения липидного обмена на органном уровне, которые реализуются в виде нарушений функциональной активности сурфактантной системы и процессов перекисного окисления липидов в легких. Витамин Е (а-токоферол) оказывает адаптивное действие на функциональную активность сурфактанта и уровень перекисного окисления липидов в легких и печени.
Неодинаковая направленность и различная степень изменений функциональной активности сурфактантной системы легких и процессов перекисного окисления липидов в условиях действия холодового, эмоционально-болевого (иммобилизация, электрокожное раздражение) и химического (этанол) стрессоров определяются модальностью и интенсивностью действующих стимулов.
В условиях различных стрессовых ситуаций со стороны сурфактантной системы и перекисного окисления липидов в легких установлено наличие трех типов реакций, которые могут быть обозначены как функционально-нормативный, функционально-паранормативный и стабильно-гетеростазкый.
Анализ функционального состояния сурфактантной системы легких (ССЛ) и уровня перекисного окисления липидов (ПОЛ) проводили на различных моделях стресса в трех сериях опытов. При исследовании влияния холода разной интенсивности (1-я серия экспериментов) на изучаемые параметры животных содержали в холодильной камере в течение 1 часа при -5° С и +4° С в одиночных клетках, не ограничивающих их подвижность.
Моделью эмоционально-болевого стресса служила острая иммобилизация, которую вызывали путем фиксации животных на спине в течение 3-х часов (2-я серия опытов).
Экспериментальная стрессорная ситуация моделировалась также электрической стимуляцией кожи (3-я серия опытов). Для этого использовали прямоугольную камеру (40x40x40 см) с решетчатым металлическим полом, соединенным с источником переменного тока фиксированного сопротивления, получаемым с помощью лабораторного автотрансформатора. Электрический ток напряжением 30 В подавали на протяжении 30 мин с интервалами в 30 сек.
О развитии стресса у животных судили по изменению количества эозинофильных гранулоцитов в крови (проба на эозинопешпо) (Ронин, Старобинец, 1989), части опытов определяли относительную массу надпочечников (по отношению массе тела), измеряли ректальную температуру тела. липидный обмен стресс животное
Для оценки функционального состояния ССЛ применяли методики получек бронхоальвеолярных смывов и экстрактов, полученных при гомогенизации кусчка ткани респираторной зоны легкого, с последующим изучением их поверхностной активности (ПА).
О ПА легочных смывов и экстрактов судили по величине поверхностного : натяжения максимального (ПН макс) и минимального (ПН мин). ПН измеряли на дифицированных весах Вильгельми-Ленгмюра в динамике методом Дю-Нуи, основанном на измерении сил взаимодействия поверхности раздела фаз жидкое твердое тело. На основании полученных данных вычисляли индекс стабильное (ИС) изучаемых поверхностно-активных фракций легких по формуле Клементса:
(ПН макс + ПН мин)
Температурное (холод) и эмоционально-болевые (иммобилизация, электрораздражение) воздействия оказались стресс-реализующими, что выражалось в соответствующих изменениях некоторых показателей стресс-реактивности животных. Анализ крови на эозинопению показал достоверное снижение по сравнению с контролем числа эозинофилов при действии острого холода (на 43,7%, р
Источник
Управление высоким уровнем холестерина и других липидов в крови
под редакцией профессора, д.м.н., заведующего кафедрой кардиологии и ревматологии УО БелМАПО Андрей Марьянович Пристром
Уважаемые читатели! В первых числах октября, мы планируем разместить на нашем сайте ответы проф. А.М. Пристрома на вопросы о лечении измененного уровня холестерина в крови. До 27.09.2021 Вы можете присылать интересующие Вас вопросы на почтовый ящик holesterin.vopros@gmail.com.
Зачем вообще задумываться о липидах в крови?
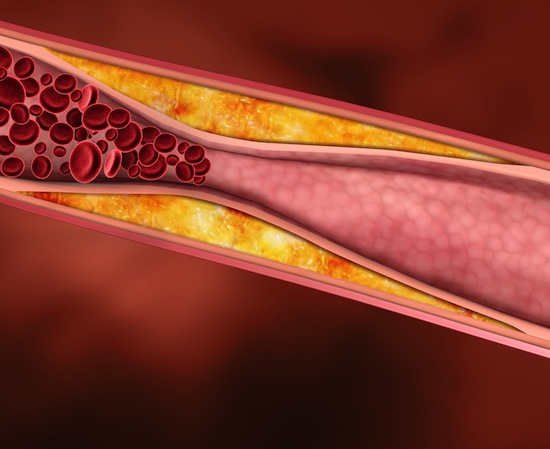
Почему так важно удерживать рекомендованный врачом уровень холестерина в крови?
Почему же у одних людей эти заболевания развиваются, а у других нет?

Каждый мужчина в возрасте старше 40 лет и каждая женщина старше 50 лет один раз в год должны быть обследованы врачом для оценки наличия факторов сердечно-сосудистого риска. Для такой оценки разработаны таблицы. Жители нашей страны, как и всего постсоветского пространства, оцениваются по таблицам, разработанным для стран с высоким сердечно-сосудистым риском. Это обусловлено большим влиянием на сердечно-сосудистую смертность социокультурных факторов. Для оценки риска учитывается пол, возраст, систолическое артериальное давление, уровень общего холестерина крови и курение.
Вы не можете изменить свой пол или возраст, человечество мечтает научиться в будущем влиять на наследственность, но уже сегодня Вы можете взять под контроль другие важнейшие факторы риска сердечно-сосудистых заболеваний. Одним из таких контролируемых факторов является нормальный уровень липидов в крови.
Откуда в нашей крови берутся липиды?
95% всех жиров, которые мы съедаем, составляют триглицериды (ТГ). Остальные 5 % приходится на фосфолипиды, свободные жирные кислоты, жирорастворимые витамины и холестерин. Липиды нужны клеткам нашего организма для выработки энергии – 1 гр. липидов генерирует 9 ккалорий, а 1 гр. белков или углеводов только 4 ккал. И еще для многих других целей, например для производства гормонов, синтеза клеточных оболочек, синтеза желчных кислот.
Липиды попадают в кровь из двух источников: из пищи и в процессе метаболизма в печени и жировой ткани. В крови они циркулируют не сами по себе, а с помощью переносчиков – липопротеинов. Нашему организму для нормальной работы нужны разные виды липидов.
Триглицериды – это особенная разновидность жиров, потребляемых нами вместе с пищей, которая расходуется на производство и поддержание энергии, или откладываются в жировой ткани. Триглицериды являются также основным сырьем для производства холестерина в печени.
Холестерин необходим для синтеза желчи, а желчь нужна нам для пищеварения. Холестерин используется также для синтеза некоторых гормонов и для строительства клеточных оболочек. Холестерин почти полностью производится в печени, но в небольшом количестве попадает к нам с пищей животного происхождения. В растительной пище холестерин не содержится.
Липиды – это жирорастворимые органические вещества. Они не растворяются в воде, а, значит, и в крови. Для того, чтобы циркулировать в крови и достигать органов и клеток жиры должны связываться со специальными переносчиками – липопротеинами. Белковая оболочка липопротеинов надежно защищает заключенные в ней липиды, как ракушка хранит свою жемчужину, а также помогает липидам попадать в те клетки, где эти липиды нужны, открывая их, как ключ открывает замок.
Основными типами липопротеинов являются:
| ЛПОНП – липопротеины очень низкой плотности | ЛПНП – липопротеины низкой плотности | ЛПВП – липопротеины высокой плотности |
| Основные переносчики триглицеридов. Транспортируют триглицериды в места их хранения и использования. В небольшой своей части они также отвечают за транспортировку холестерина. | Основные переносчики холестерина к клеткам организма. ХС ЛПНП часто называют «плохим» холестерином, так как они способны откладываться на стенках артерий, что приводит к сужению их просвета и затруднению кровотока. | ЛПВП состоят в основном из протеиновых оболочек. Холестерин, содержащийся в них, обозначается как ХС ЛПВП и условно считается «хорошим» холестерином. Они помогают удалению избытка холестерина из кровотока. |
Синтез и разрушение липидов
В процессе пищеварения, мы потребляем жиры, белки и углеводы. Основным местом сбора и последующей переработки жиров является печень. В ней образуются липопротеины и холестерин. Весь холестерин, который не используется клетками, возвращается в печень и опять перерабатывается. Если эти метаболические процессы находятся в равновесии, стенки артерий остаются чистыми и эластичными, если эти метаболические процессы нарушены, уровень липидов в крови изменяется, стенки артерий повреждаются и теряют гладкость и упругость.
Нормальный уровень липидов в крови
В современном мире, в странах, где нет недостатка еды, для поддержания нормального уровня липидов в крови основным условием является ограничение калорийности ежедневного рациона и употребление с пищей «правильных» жиров. Искомый уровень холестерина в крови, который часто называется целевым уровнем, поддерживается нормальной работой печени, способной синтезировать недостающее количество любого из липидов. Если все эти процессы уравновешены – на стенках артерий не происходит вредных отложений.
Нарушенный уровень холестерина в крови
В кровь поступает слишком много ХС ЛПНП и слишком мало ХС ЛПВП Нарушение нормального уровня холестерина в крови в основном происходит из-за плохих пищевых привычек. Иногда может происходить нарушение синтеза липидов в печени и из-за этого их здоровое соотношение может нарушаться. Это часто случается при наследственных заболеваниях, например при наследственной гиперхолестеринемии. Слово гиперхолестеринемия – означает общее повышение уровня липидов в крови. Если уровень ХС ЛПНП повышается, а ХС ЛПВП понижается, в крови накапливается избыток холестерина. А это приводит к повреждению и закупорке артерий.
Нарушенный уровень холестерина в крови является причиной образования бляшек (структур, в образовании которых основную роль играют липиды), которые откладываются на стенках артерий. С течением времени они растут и закупоривают артерии. Снижение кровотока приводит к развитию сердечно-сосудистых заболеваний. Так как артерии образуют сеть по всему телу, могут быть повреждены многие органы и ткани.

Бляшки сужают просвет артерий, кровоток через них понижается. Стенки артерий становятся более жесткими. Жесткие стенки плохо растягиваются при увеличении кровотока, например при повышенном артериальном давлении. Сопротивление со стороны стенок сосудов растет, что еще больше усиливает скорость движения крови, возникают очаги завихрения, турбулентности. Стенки сосудов в местах отложения бляшек становятся уязвимыми и надрываются, для того, чтобы «залатать» эти разрывы в крови образуются тромбы, которые еще больше затрудняют кровоток. Тромбы могут отрываться от стенок сосудов и, двигаясь по кровеносной системе застревать в мелких сосудах, провоцируя их полную закупорку в разных органах и тканях.
Когда какой-то орган или ткань плохо кровоснабжаются из-за тромбированных и суженных сосудов наступает кислородное голодание клеток. Это может привести к приступам ишемии сердечной мышцы и инфарктам, инсультам, повреждениям почек, расстройству периферического обращения – под этим состоянием понимают боли специфического характера в ногах, усиливающиеся при ходьбе.
Расшифровка анализа липидного спектра крови
Лабораторный анализ выявляет содержание в крови ХС ЛПНП, ТГ, ХС ЛПВП и общее количество холестерина (ОХС).
Когда Вы смотрите на бланк с результатами липидограммы, отличные от нормы показатели могут быть выделены жирным шрифтом или стрелочками (повышения или понижения).
Приведенные справочно «нормальные» показатели (как правило, в последней колонке) не должны расцениваться Вами, как показатели, к которым Вам надо стремиться. Правильные лично для Вас уровни холестерина крови устанавливаются Вашим лечащим врачом. И основным показателем, за которым Вам придется следить, является ХС ЛПНП, для которого Ваш лечащий врач установит индивидуальный для Вас целевой уровень в зависимости от других Ваших факторов сердечно-сосудистого риска и имеющихся у Вас заболеваний. Это может быть уровень ХС ЛНП от 1,4 ммоль/л, до 3,0 ммоль/л
Вот пример лабораторных данных:.
| Показатель | Результат | Единица измерения | Нормальные показатели (справочно) |
| ОХС | 6.0  | Ммоль/л | 3.1-5.2 |
| ХС ЛПВП | 1.3  | Ммоль/л | Более 1.68 для женщин и 1.42 для мужчин |
| ХС ЛПНП | 4.0  | Ммоль/л | Менее 3.9 |
| ТГ | 1.6 | Ммоль/л | 0.14 – 1.82 |
В нашей стране принято измерять показатели липидограммы в ммоль на литр – ммоль/л. Иногда показатели оцениваются в других единицах – мг на децилитр — мг/дл. Тогда для перевода в ммоль/л необходимо показатели в мг/дл умножить на коэффициент 0,026.
Данные современных рандомизированных (т.е. со случайной выборкой пациентов) клинических исследований показали, что повышенный уровень ХС ЛПНП является причиной ССЗ атеросклеротического происхождения. Относительно уровня ХС ЛПНП действует принцип “чем ниже, тем лучше”, при этом отсутствует нижний порог снижения.
Теперь Вы понимаете, как важно поддерживать нормальное содержание липидов в крови.
Для этого, Вам нужен действенный план контроля.
Он должен включать:
- Отказ от курения (если Вы еще не бросили курение – это непременно необходимо сделать). Отказ от курения приведет не только к улучшению показателей Вашей липидограммы, но и к нормализации содержания глюкозы крови. Отказ от курения также снижает риск развития нарушения периферического кровообращения и других тяжелых заболеваний, таких как рак легкого.
- Разработку здоровой диеты, которая позволит Вам снизить содержание ТГ и ХС ЛПНП в крови, нормализовать артериальное давление и уровень глюкозы в крови.
- Повышение расхода калорий за счет регулярной физической нагрузки. Дозированная физическая нагрузка способствует увеличению ЛПВП в крови. Физические упражнения приводят к нормализации веса, артериального давления и уровня глюкозы в крови.
- Снижение веса. Потеря веса до нормального уровня также способствует повышению уровня ЛПВП, снижению уровня ТГ и глюкозы в крови, снижению артериального давления. Если жесткое и осознанное соблюдение мер, изложенных в пп. 1-4 в течение 6 месяцев не привело к снижению уровня ХС ЛПНП, Ваш врач назначит Вам специальные лекарственные средства. Лекарственные средства могут назначаться и с самого начала лечения. Все зависит от Вашего индивидуального уровня риска сердечно- сосудистых заболеваний.
- Прием лекарственных средств. Лекарственные средства позволят не только поддерживать нормальные для Вас (целевые) значения липидов крови, но и снижать другие сердечно-сосудистые риски, такие как повышенное артериальное давление, повышенный уровень глюкозы в крови, повышенный уровень мочевой кислоты в крови.
Обратите внимание, что каждый пункт в описанном плане затрагивает несколько факторов риска, и приводит к последовательным изменениям. Например, потеря веса положительно сказывается на уроне глюкозы в крови, способствует снижению давления, снижению уровня ТГ, а это улучшает Ваше самочувствие и устойчивость к физическим нагрузкам, которые в свою очередь способствуют потере веса. Дайте себе твердое обещание придерживаться выработанного плана и результаты не заставят себя ждать!
Давайте теперь остановимся на некоторых из этих пунктов подробнее:
Разберитесь в том, как Вы можете изменить свои вкусовые привычки. Наш организм нуждается в определенном количестве жиров, белков и углеводов. Не все жиры одинаково полезны. Научитесь выбирать для себя продукты, содержащие «правильные» жиры (их иначе называют полиненасыщенные жирные кислоты), которые содержатся в оливковом масле, орехах, семечках и рыбе. Ограничивайте «неправильные» (насыщенные жирные кислоты) – они повышают содержание ХС ЛПНП в крови. Насыщенные жиры содержатся в мясе, коже птицы, цельном (необезжиренном) молоке и молочных продуктах. Полностью исключите продукты, содержащие «трансжиры». Трансжиры – это производные жирных кислот. Они могут быть природного происхождения, но чаще образуются при термической обработке жиров. Поэтому мы сталкиваемся с ними в маргарине, кондитерском жире и других твердых пищевых жирах, соусах и выпечке заводского производства, фастфудах. Производят искусственные трансжиры путем гидрогенизации – насыщают водородом дешевые растительные масла (в основном пальмовое масло) под воздействием высоких температур. Кстати, такую же процедуру Вы проделываете и у себя на кухне, при жарке на растительном масле при высокой температуре. Общее количество трансжиров в ежедневном рационе не должно превышать 2-3 грамма по рекомендации ВОЗ.
Старайтесь есть больше клетчатки, она снижает количество всасываемых жиров в кишечнике. Клетчатка содержится во фруктах, овощах, цельном зерне. Если Вам не удается получить нужное количество клетчатки из еды – Вы можете дополнить свое питание пищевыми добавками.
Ограничьте потребление соли. Высокое содержание соли в еде приводит к повышению артериального давления. Чтобы добиться уменьшения потребления соли старайтесь есть больше свежих продуктов, а не приготовленных. Много соли содержится в продуктах для быстрого приготовления, замороженных полуфабрикатах, в чипсах, сухариках и других упакованных снеках.
Ограничьте прием алкоголя. Алкоголь опасен для Вашего сердца и в целом для здоровья.
Ограничьте употребление сладостей, выпечки с добавлением сахара, сахаросодержащих напитков, в том числе газированных, упакованных соков. Глюкоза в количествах, превышающих наши непосредственные энергетические потребности и «запасающую емкость» организма, является строительным материалом для синтеза жирных кислот. Из нее образуются ТГ, откладывающиеся и образующие жировую ткань. Добавление сахара в еду и напитки увеличивает их калорийность, ведет к набору веса, ухудшению липидного обмена и увеличению уровня «плохих» липидов в крови.
Для здорового питания имеет значение не только качество продуктов, но и их количество. Чтобы не переедать сервируйте еду в тарелках меньшего размера, накладывайте себе меньшие порции, старайтесь ограничивать себя одной порцией, избегая «добавок».
Здесь, Вы можете посмотреть и сохранить для себя таблицу употребления продуктов в пищу с целью снижения уровня холестерина ЛПНП.
Физическая активность включает в себя не только спортивные занятия, но и другие приятные вещи. Например, занятия по саду, игры с детьми. Старайтесь больше двигаться в течение дня. Например, поднимайтесь и спускайтесь по лестнице, а не в лифте, ограничьте время, проводимое у телевизора или за компьютером.
В самом начале Вам будет трудновато и захочется остановиться. Старайтесь не давать себе поблажек. Если Вы втянулись в спортивные занятия или другую физическую активность, Вы очень скоро начнете получать от этого удовольствие, а перемены, которые произойдут в Вашем самочувствии, только укрепят Вашу решимость продолжать. Не делайте перерывы, не расхолаживайтесь, особенно в самом начале. Поищите в прессе или в интернете успешные и вдохновляющие примеры людей Вашего возраста. Подумайте, как они преодолели себя и стали заниматься ходьбой, или другой физической активностью. Найдите единомышленников, вместе с которыми Вам будет приятно заниматься. Вы будете мотивировать друг друга.
| Типы лекарственных средств | Эффекты, которые они производят |
| Статины. |
Статины являются препаратами первой линии для нормализации ХС ЛПНП и позволяют снижать его уровень в среднем на 30-50%.
Уровень ХС ЛПНП снижается в монотерапии на 20-30%, а в комбинации с высокоинтенсивным статином на 60-70%.
Применяются с целью снижения повышенного уровня ХС ЛПНП.
Лекарственные средства для снижения уровня липидов в крови принимаются только по назначению врача. Они назначаются в определенных дозах и с соблюдением определенного режима приема. Расспросите врача обо всем, что касается назначенного Вам лекарственного средства. Если Вам что-то не понятно, или Вы о чем-то беспокоитесь, обязательно консультируйтесь с врачом. Не стесняйтесь спрашивать. Лучше спросить, чем самому менять терапию. Ведь речь идет как правило о назначенной схеме лечения, и если Вы самостоятельно отменяете какой-нибудь препарат – ломается вся схема. Кроме того, большинство лекарств нужно принимать постоянно, так что чем больше Вы будете обо всем этом знать, тем лучше.
Запомните название принимаемого препарата, дозу и способ приема. Обязательно расскажите врачу о любых неприятных ощущениях, которые сопровождают прием лекарства. Никогда не отменяйте препарат самостоятельно и не регулируйте его дозу без консультации врача.
Найдите способ, который поможет Вам не пропускать прием лекарства, например, лекарственный органайзер, или установленный в Вашем телефоне таймер.
Следите за тем, чтобы некоторое количество препарата у Вас всегда оставалось в запасе, вовремя получайте новый рецепт и покупайте лекарство, чтобы в его приеме не было перерыва.
Проявляйте активную заботу о себе!

Контроль над уровнем липидов в крови нужен в первую очередь Вам самим, это Ваша забота. Врач может проконсультировать Вас, но он не заставит Вас выбирать правильную еду, увеличить физические нагрузки или бросить курить. В то же время Вы можете и должны обсудить с ним все волнующие Вас вопросы. Постарайтесь правильно понять и осознать все его рекомендации. Изменения в Вашем состоянии и нормализация липидного спектра крови не наступят быстро, на это нужно время. Но помните, что даже самые маленькие подвижки могут существенно снизить Ваши сердечно-сосудистые риски.
Уважаемые читатели, если у Вас остались или, наоборот, возникли вопросы, Вы можете их задать до 27.09.2021 письменно по адресу holesterin.vopros@gmail.com.
Мы соберем Ваши вопросы, проанализируем и зададим их во время беседы с профессором, д.м.н., заведующим кафедрой кардиологии и ревматологии УО БелМАПО Андреем Марьяновичем Пристромом. Ответы А.М. Пристрома будут опубликованы на нашем сайте в первых числах октября. Следите за обновлениями на нашем сайте!
Источник


