Большеберцовый синдром
Причины большеберцового синдрома (другое название — медиальный тибиальный стресс-синдром (MTSS)) до сих пор остаются предметом дебатов.
Однако он является общепризнанным клиническим состоянием, для которого характерны различные симптомы и признаки, ранее считавшиеся симптомами стрессовых переломов, компартмент-синдрома глубокого заднего фасциального футляра и периостита большеберцовой кости.
MTSS считается наиболее часто диагностируемым синдромом, связанным с интенсивными физическими нагрузками. Большеберцовый синдром вызван стрессовыми изменениями фасции, надкостницы и костной ткани вдоль задне-внутренней поверхности большеберцовой кости.
С чисто анатомической точки зрения и камбаловидная мышца, и длинный сгибатель пальцев, и глубокая фасция голени прикрепляются к большеберцовой кости как раз там, где у пациентов с большеберцовым синдромом локализуется болевой синдром.
Исследования показали, что у спортсменов с большеберцовым синдромом имеет место снижение костной плотности в этой зоне большеберцовой кости по сравнению со спортсменами, не имеющими таких жалоб, или людей, вообще не занимающихся спортом. Кроме того, при последующем лечении плотность большеберцовой кости у этих спортсменов восстанавливалась.
Классическая клиническая картина при медиальном тибиальном стресс-синдроме (большеберцовом синдроме) это мучительная боль вдоль внутреннего края средней и нижней трети большеберцовой кости, усиливающаяся при физической нагрузке и частично исчезающая в состоянии покоя.
Характер дискомфортных ощущений может быть различным и варьироваться от тупой ноющей боли до интенсивных болевых ощущений, которые нередко усиливаются после физической нагрузки. Провоцирующим фактором могут стать беговые тренировки в закрытом помещении по наклонному покрытию. При осмотре обнаруживается достаточно выраженная болезненность вдоль задне-внутреннего края большеберцовой кости. Иногда в этой же области определяется уплотнение тканей.
Рентгенография назначается для исключения других причин болевого синдрома в области большеберцовой кости.
На сцинтиграммах может отмечаться линейное усиление захвата изотопа вдоль задне-внутреннего края большеберцовой кости на протяжении около одной трети длинны кости. Картина периостита в области фасциального прикрепления камбаловидной мышцы более четко может быть видна на МР-томограммах.
Консервативное лечение может быть вполне себе эффективно и обычно заключается в отказе на некоторое время от физических нагрузок с последующим постепенным возобновлением физической активности. Другие методы лечения, включающие растяжение и укрепление мышц, теплые ванны и аппликации льда, иммобилизацию, локальные инъекции кортикостероидов и тейпирование, могут принести временный эффект. У пациентов с плоскостопием может быть эффективно ортезирование стопы. Одним из многообещающих и инновационных методов лечения большеберцового синдрома является экстракорпоральная ударно-волновая терапия (ЭУВТ).
Роль хирургии в лечении медиального тибиального стресс-синдрома остается предметом споров.
Операция может быть эффективна только при соответствующем строгом отборе пациентов и подробном разъяснении им сути их заболевания и задач хирургического лечения.
Фасциотомию мы предлагаем только в случаях неэффективности проводимого и тщательно контролируемого консервативного лечения, а также пациентам, которые готовы поставить точку в своей спортивной карьере. Мы подробно обсуждаем с каждым все риски и ожидаемую пользу от предстоящего оперативного вмешательства, позволяя пациенту самому принять решение, какому методу лечения он желает отдать предпочтение.
Операция заключается в рассечении фасции по задне-внутренней поверхности голени.
Видео о нашей клинике травматологии и ортопедии
Источник
Большеберцовый стресс синдром (ББСС)
Большеберцовый стресс синдром (ББСС), более известный как медиальный тибиальный стресс синдром — medial tibial stress syndrome (MTSS). Американская академия хирургической ортопедии классифицирует эту патологию, как боль голени или внутри голени.
Большеберцовый стресс синдром, как правило, возникает после повторяющейся травмы мышечной ткани расположенной вокруг большеберцовой кости. Это передняя и задняя большеберцовые мышцы.
Это привычная травма для спортсменов, чаще – легкоатлетов. Травмируются мышцы, задействованные при беге и прыжках. Зона боли – средняя или нижняя 1\3 голени (см. рисунок выше). Общепринятое название патологии (medial tibial stress syndrome) – предполагает появление боли внутри голени. Страдают места прикрепления передней и задней большеберцовых мышц.

ББСС – одна из наиболее частых травм и случается не только у спортсменов, но и у лиц с другого рода нагрузкой на голени.
ББСС составляет приблизительно 15% травм при беге (от 13% до 17% по данным разных источников). У профессиональных танцоров – 22% и более. У 4%- 8% военных при общей физической подготовке, связанной с бегом.
Причина возникновения боли – резкие нагрузки, чаще с ускорениями. Более вероятно возникновение большеберцового стресс синдрома у нетренированных лиц, не подготовленных к нагрузке или нагрузка без разминки. Возникший мышечный дисбаланс, дисбаланс мышц при нагрузке приводит к микротравматизации мышц и перенапряжению мест из прикрепления. Возникают миофасциальные изменения с миафациальными болями и энтезитами.
В большеберцовом стресс синдроме могут также участвовать икроножная мышца (m. gastrocnemius), камбаловидная мышца (m.soleus), длинный сгибатель пальцев и др мышцы. Боль возникает при вовлечении соединительно-тканных волокон сухожилий мышц, которые вплетаются в надкостницу и тем самым фиксирует мышцу к большеберцовой кости. Зонами перегрузки при движении являются места прикрепления мышц, которые локально травмируются. Наиболее травматична перегрузка мышц при беге вверх и вниз по склону, по пересеченной местности, по твердой поверхности. Также травматизации способствует неудобная и изношенная обувь.
Лица, у который разово возник ББСС, склоны к рецидивам заболевания. Это обусловлено либо особенностями стереотипа движений и характером постоянных нагрузок, либо предрасположенностью соединительной ткани к воспалительным процессам.
Диагностика
Диагноз устанавливается доктором на основании подробного опроса пациента и врачебного осмотра, что предусматривает проведение пальпации, статического и динамического исследования разных групп мышц. Важно исключить стрессовый перелом, компрессию нервного ствола и сосудов, синдром задней большеберцовой артерии. Эти симптомы по своим проявлениям похожи на большеберцовый стресс синдром. Поэтому для выбора оптимальной тактики лечения важна инструментальная диагностика.
Рентгенография костей и мягких тканей голени крайне важна для оценки состояния голени: боль может быть обусловлена стрессовыми переломами или другими процессами в данном участке тела. Информативна МРТ диагностика костей голени и прилежащих мягких тканей. УЗИ исследование мягких тканей голени может быть весьма информативной, особенно для уточнения сосудистой патологии, выявления невропатий (патология нервных стволов, например — невринома), разрывов мышц и др.
Иногда, в сложных случаях и при длительно хронических болях, а также для проведения дифференциальной диагностики, возможно использование сцинтиграфии костной ткани.
Лечение
Типичным лечением в острых случаях ББСС являются покой, лед, обездвиживание (фиксация) близлежащих суставов (как правило — голеностопного) и постепенное возвращение к двигательным нагрузкам. Выздоровление наступает с уменьшением (уходом) воспаления в тканях. Обездвиживание сустава проводится при помощи ортеза и стелек, которые препятствуют излишним движениям и сопутствующей дополнительной травме мышц при их растяжении. Попросту – удерживание стопы в среднефизиологическом положении.
В ряде случаем следует поменять обувь для бега и ходьбы.
Для профилактики ББСС тренируют равновесие (balance training), для чего используют доску для балансирования (balance board).
Используют медикаментозную терапию (нестероидные противовоспалительные препараты, локальную стероидную терапию, кальций совместно с витамином D при наличии показаний).
При длительном или хроническом большеберцовом стресс синдроме эффективна ударно-волновая терапии.
Метод ударно-волновой терапии позволяет «достать» глубокие рубцовые изменения и энтезиты в области надкостницы, а также проработать сами мышцы при локальных миофасциальных изменениях.
Руководитель Украинского института Неврологии
и Мышечно-скелетной медицины,
доктор медицинских наук В.В.Гонгальский
Источник
Медиальный тибиальный стресс синдром
1. Синонимы:
• Стрессовый перелом, расколотая голень, медиальный большеберцовый стрессовый синдром
2. Определения:
• Усталостный перелом: перелом вследствие патологической нагрузки на нормальную кость
• Перелом вследствие остеопороза: перелом вследствие нормальной нагрузки на патологически измененную кость
• Расколотая голень: относится к клиническому состоянию, в котором отмечается боль в большеберцовой кости, обычно ассоциированная с бегом:
о Также называется медиальный большеберцовый стрессовый синдром
о Представляет собой спектр травм от стрессового отека до периостита и острого кортикального перелома дистальных 2/3 большеберцовой кости
1. Общая характеристика:
• Основные диагностические критерии:
о Лентовидная линия перелома в кортикальном и/или медуллярном слое большеберцовой или малоберцовой костей
• Локализация:
о Может возникнуть в любом месте нижней конечности
о Большеберцовая кость: задняя поверхность проксимальной 1/3 > дистальной 1/3 > средней 1/3:
— Иногда исходит из кортикального канала крупной медуллярной артерии на задней поверхности дистальной большеберцовой кости
о Малоберцовая кость: дистальная 1/3 > проксимальная 1/3
о Передняя средняя 1/3 большеберцовой кости: особый случай:
— Для заживления обычно требуется хирургическое лечение
• Размер:
о Может варьировать от крохотного слабовыраженного надлома кортикального слоя до продолговатой линии перелома несколько сантиметров в длину
• Морфология:
о Иногда линейный вид, но может быть и криволинейной
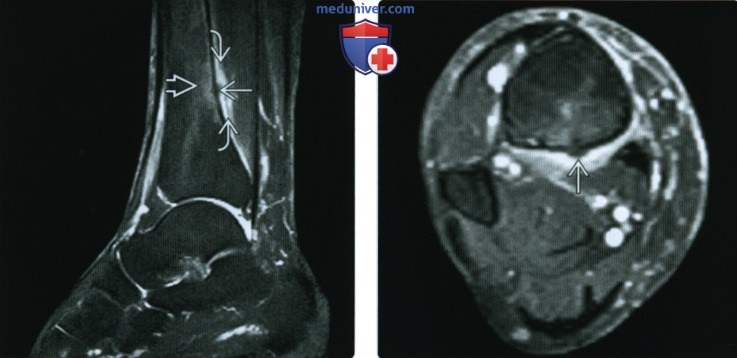
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: у этою же пациента определяется очаговый перелом и формирование костной мозоли на задней поверхности кортикального слоя большеберцовой кости. Стрессовые переломы ноги могут возникать почти в любом месте кортикального слоя или могут вовсе не поражать кортикальный слой. 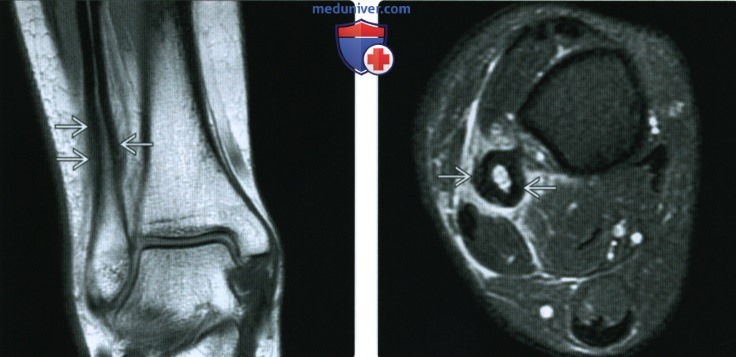
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, аксиальный срез: у этой же пациентки определяется диффузное утолщение кортикального слоя малоберцовой кости. Отмечается окружающий мягкотканный отек и отек костного мозга в медуллярном пространстве на этом уровне. Большеберцовая кость нормальная. 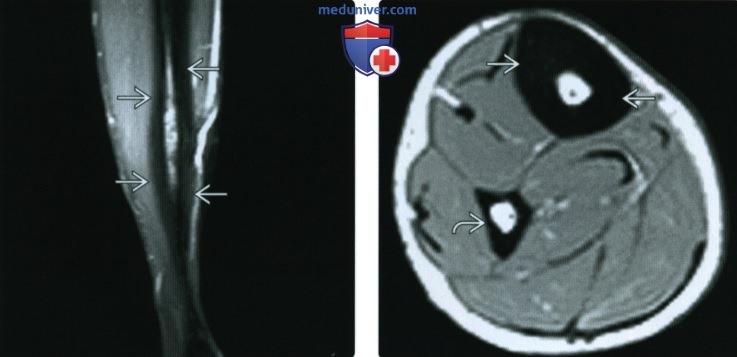
(Справа) МРТ PDBИ, аксиальный срез: у этой же пациентки определяется обширное утолщение кортикальною слоя большеберцовой костив. Линия перелома не отмечается. Кортикальный слой малоберцовой кости нормальный. Заживление или зажившие стрессовые переломы в длинных костях иногда приводят к утолщению кортикального слоя; чаще всего оно очаговое.
2. Рентгенография при стрессовой травме голени:
• Периостальное формирование новой кости
• Линейный склероз
• Просветление кортикального слоя
• Эндоостальное утолщение кортикального слоя
• Отек мягких тканей
• «Устрашающая черная линия» при передних стрессовых переломах середины большеберцовой кости
3. КТ при стрессовой травме голени:
• Данные аналогичны данным рентгенографии
• Более чувствительна по отношению к линиям переломов и периостальному формированию новой кости
• Может быть более ценным методом диагностики если при МРТ определяется неспецифический отек
4. МРТ при стрессовой травме голени:
• Спектр признаков:
о Регионарный отек костного мозга с отсутствием перелома
о Периостальный и/или эндооссальный отек костного мозга с отсутствием перелома
о Периостальное и/или эндоостальное формирование новой кости
о Кортикальная или медуллярная линия перелома
о Может прогрессировать в острый линейный перелом ± смещение
о Фаза заживления: утолщение кортикального слоя
о Утолщение кортикального слоя может бессрочно персистировать после заживления перелома
• Гипоинтенсивная линия перелома в медуллярном слое кости, окруженная отеком костного мозга:
о Иногда поперечный о Может быть продольным
• Перелом кортикального слоя выявляется с трудом
о Гипоинтенсивный перелом с гипоинтенсивным кортикальным слоем:
о Иногда у перелома отмечается ↑ интенсивности сигнала на МРТ в Т2ВИ
• Периостальное формирование новой кости: гипоинтенсивный сигнал на всех последовательностях
о Различный реактивный мягкотканный отек вокруг кости
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о Рентгенография является диагностическим методом первой линии
о МРТ выполняется при негативных данных рентгенографии и при подозрении на стрессовую травму
• Советы по протоколу исследования:
о Комбинация аксиальных и длинных аксиальных (коронарные и сагиттальные) Т1 ВИ и Т2ВИ в режиме подавления сигнала отжира/последовательностях, чувствительных к жидкости необходима для визуализации перелома кортикального слоя, периостального формирования новой кости и линейного медуллярного перелома
6. Радионуклидная диагностика:
• Сцинтиграфия костей:
о Очаговое увеличение поглощения радиометки в области перелома в трех фазах
о Может быть продольным возле кортикального слоя
о Менее специфична чем МРТ
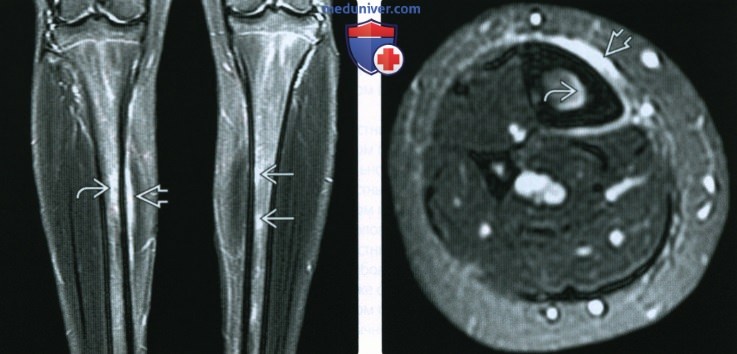
(Справа) МРТ правой ноги, STIR, аксиальный срез: у того же пациента определяется периостальный и эндоостальный отек. Кортикальный слой нормальный, линия перелома не визуализируется. Такая картина ранней стрессовой реакции характерна для бегунов. 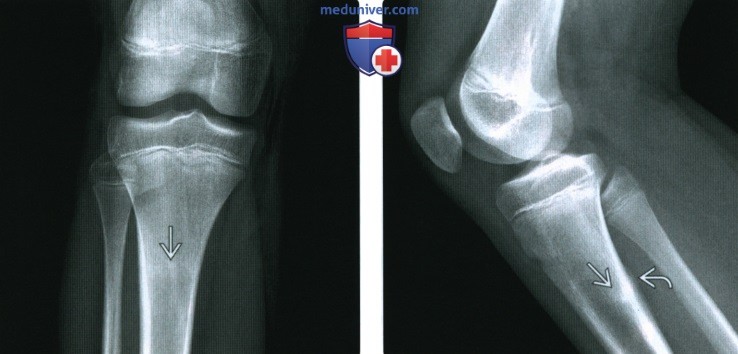
(Справа) При рентгенографии в боковой проекции у этого же пациента определяется пучок склероза, а также очаговая область утолщения кортикального слоя сзади Б. Стрессовые переломы у бегунов могут или не могут распространится на кортикальный слой. Любая кортикальная поверхность может быть поражена, поэтому для полной оценки травмы необходимо несколько проекций. 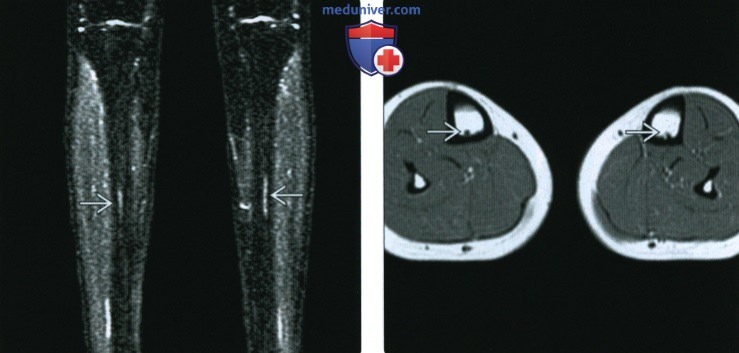
(Справа) МРТ Т1ВИ, аксиальный срез: у этого же пациента определяются субкортикальные очаги гипоинтенсивного сигнала, соотносящиеся с признаками на коронарном срезе. Медуллярные артерии входят в большеберцовую кость через характерные отверстия в заднем кортикальном слое; они не должны быть ошибочно приняты за переломы.
в) Дифференциальная диагностика стрессовой травмы голени:
1. Нормальное утолщение кортикального слоя:
• Передняя поверхность кортикального слоя большеберцовой кости иногда толще чем в других областях
• Кортикальный слой малоберцовой кости также асимметричный
2. Нормальный канал артерии, питающей большеберцовую кость:
• Крупная костная артерия входит в заднюю поверхность кортикального слоя большеберцовой кости в дистальной 1/3
• Проходит кверху на различное расстояние
• Канал может вызвать дополнительную нагрузку, таким образом, становясь стартовой точкой стрессовой травмы
3. Компартмент-синдром:
• Состояние повышенного давления внутри мышечного ложа ноги с отеком мышц и фасции
• Кость обычно нормальная
4. Остеомиелит:
• Иногда сопровождается отеком костного мозга, утолщением или просветлением кортикального слоя и отеком мягких тканей
• Дифференциальный диагноз проводится на основании анамнестических и лабораторных данных
5. Остеоид-остеома:
• Очаг патологического процесса: внутрикортикальное просветление, окруженное утолщением кортикального слоя и отеком
• Очаг патологического процесса может иметь центральные кальцификаты
• Отсутствие линейного перелома
• Ухудшение боли ночью и облегчение ее при приеме аспирина
• Диагностический метод выбора — КТ
6. Поверхностная остеосаркома:
• Периостальная остеосаркома: пластинчатое или игольчатое периостальное формирование новой кости
о ± поражение костного мозга
• Паростальная остеосаркома: толстое костное образование, берущее начало от периостальной поверхности:
о Опухоль на ранних стадиях представляет из себя аморфное образование кости и периостальную реакцию, которая имитирует стрессовую реакцию/перелом
о Обычно отмечается поражение костного мозга
7. Энтезофиты:
• Места прикрепления мышц/сухожилий могут вызвать очаговое утолщение кортикального слоя
• При травме энтезофиты могут быть окружены отеком, визуализируемым при МРТ
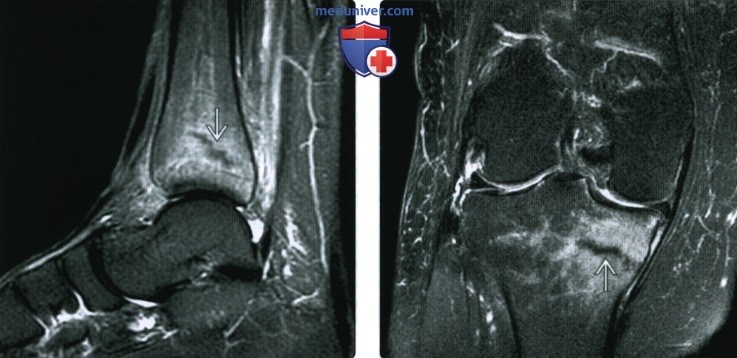
(Справа) МРТ Т2ВИ, режим подавления сигнала от жира, коронарный срез: у женщины 5 7 лет с болью в колене после начала комплекса упражнений определяется медуллярный перелом при остеопорозе медиальной поверхности большеберцовой кости с окружающим отеком костного мозга. 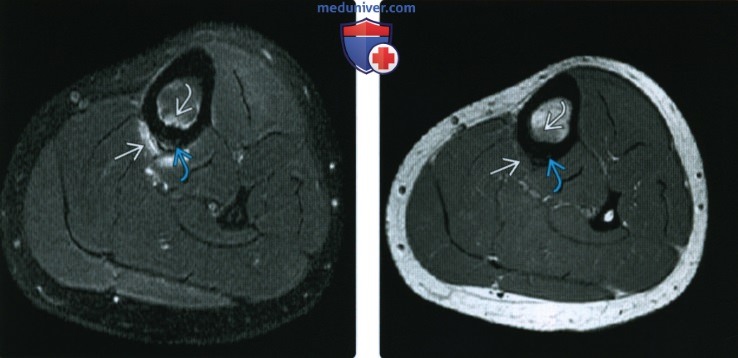
(Справа) МРТ Т1, аксиальный срез: у этого же пациента определяется периостальный В и медуллярный В отек. Отмечается утолщение кортикального слоя и гиперинтенсивный сигнал от кортикальною слоя, что соответствует 4 типу стрессового перелома. 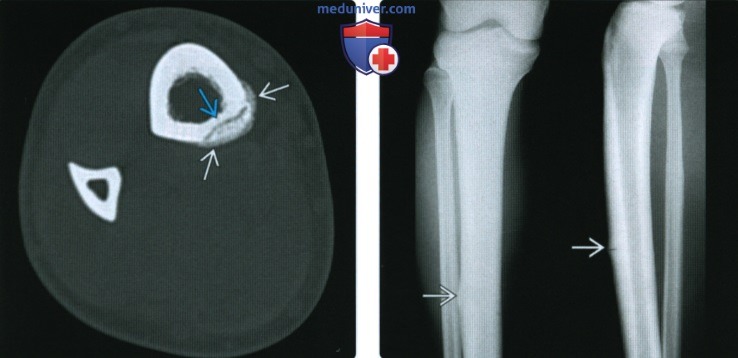
(Справа) При рентгенографии в передне-задней и боковой проекциях у баскетболиста 26 лет с болью в ноге, длящейся месяц, определяется поперечный линейный стрессовый перелом В передней средней 1/3 большеберцовой кости. Перелом в такой локализации обычно плохо заживает без хирургического лечения.
1. Общая характеристика:
• Этиология:
о Кость отвечает на повторяющуюся нагрузку ремоделированием:
— Кортикальный слой кости ремоделируется путем резорбции и построением новых трабекул
— Стрессовая травма возникает во время периода резорбции трабекул:
Повторяющееся воздействие превосходит способность тканей к заживлению/ремоделированию
о Стрессовые переломы со временем прогрессируют:
— Первоначальная нагрузка распространяется по всему сегменту (стрессовая реакция)
— Может возникнуть очаговая недостаточность трабекул в данной зоне (стрессовый перелом)
— Такая очаговая недостаточность вызывает деформацию, которая увеличивает нагрузку на соседние трабекулы:
Процесс распространяется вдоль линий нагрузки
— Слабость мышц также может играть роль:
Ослабленные мышцы оказывают меньшее противодействие нагрузке на кость
2. Стадирование, степени и классификация стрессовой травмы голени:
• Стадии при визуализации:
о Стрессовый отек с отсутствием перелома
— В раннюю фазу может быть в пределах перикортикальных зон
о Очаговое кортикальное, субкортикальное или медуллярное ослабление, или перелом при остеопорозе
о Перелом со смещением
• МРТ классификация стрессовых травм большеберцовой кости Фредериксона (степени 1-3: стрессовая травма, степень 4: стрессовый перелом):
о 0 = отсутствие патологии
о 1 = периостальный отек с отсутствием ассоциированной патологии костного мозга (КМ)
о 2 = периостальный отек + отек КМ на Т2 ВИ
о 3 = периостальный отек + отек КМ на Т1- и Т2 ВИ
о 4 = внутрикортикальный патологический сигнал +/- линия перелома и отек КМ на Т1/Т2 ВИ
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Постепенное начало боли при физической активности
о Начало обычно ассоциировано с изменением времени или типа активности
• Другие признаки/симптомы:
о Отек и очаговая болезненность
2. Демография:
• Возраст:
о Усталостный перелом: молодые активные взрослые и подростки:
— 10% всех спортивных медицинских травм
— Большеберцовая кость подвергается стрессовым переломам в 10 раз чаще чем малоберцовая кость
о Перелом при остеопорозе: средний или пожилой возраст
• Пол:
о Усталостный перелом: Ж > М
о Перелом при остеопорозе: Ж » М
• Национальность:
о Усталостный перелом: отсутствие расовой предрасположенности
о Перелом при остеопорозе: белые, азиаты > афроамериканцы
• Эпидемиология:
о Усталостный перелом:
— Наиболее распространенный у бегунов
— Также отмечается у футболистов, танцоров и гимнастов
о Перелом при остеопорозе:
— Обычно у пожилых женщин с низким ИМТ
3. Течение и прогноз:
• При постоянной физической активности прогрессирует в линейный перелом
• Разрешение при снижении активности
4. Лечение:
• Обычно консервативное:
о Снижение причинной активности
о Ограничение нагрузки на ногу
о Лед
о Физиотерапия
• В случае перелома при остеопорозе необходимо лечить сопутствующую остеопению
• Стрессовый перелом передней поверхности средней 1/3 большеберцовой кости зачастую требует хирургической обработки и трансплантации для заживления
е) Диагностическая памятка:
1. Следует учесть:
• Тщательное исследование генерализованной остеопении у пожилых пациентов со стрессовой травмой
• Оценка травм мышцы и сухожилий
2. Советы по интерпретации изображений:
• Рекомендуется выполнение биопсии, поскольку длительное незаживление кости может свидетельствовать о низкодифференцированной остеосаркоме
3. Рекомендации по отчетности:
• Описание распространения поражения кортикального и медуллярного слоев
ж) Список использованной литературы:
1. Beck BR et al: Tibial stress injury: relationship of radiographic, nuclear medicine bone scanning, MR imaging, and CT Severity grades to clinical severity and time to healing. Radiology. 263(3):811 -8, 2012
2. Kijowski R et al: Validation of MRI classification system for tibial stress injuries. AJR Am J Roentgenol. 198(4):878-84, 2012
3. Reshef N et al: Medial tibial stress syndrome. Clin Sports Med. 31 (2):273-90,2012
4. Miller T et al: The classification systems of stress fractures: a systematic review. Phys Sportsmed. 39(1):93-100, 2011
5. Sourlas I et al: Proximal tibial stress fractures associated with primary degenerative knee osteoarthritis. Am J Orthop. 38(31:120-4, 2009
6. Gaeta M et al: Diagnostic imaging in athletes with chronic lower leg pain. AJR Am J Roentgenol. 191(5):1412-9, 2008
7. Heyworth BE et al: Lower extremity stress fractures in pediatric and adolescent athletes. Curr Opin Pediatr. 20(1):58-61, 2008
8. Jowett AJ et al: Medial malleolar stress fracture secondary to chronic ankle impingement. Foot Ankle Int. 29(7):716-21, 2008
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 30.10.2020
Источник



