- Сложности при уходе за пожилым с деменцией
- Когда пожилой родственник перестает быть адекватным…
- Обустройство жилого пространства
- Диета и режим дня
- Агрессия при деменции
- Склонность к побегам из дома
- Уход за лежачим пациентом с деменцией
- Как продлить жизнь больному деменцией?
- Как сохранить собственную психику?
- Депрессия при деменции лечение
Сложности при уходе за пожилым с деменцией
С возрастом у человека постепенно угасают все естественные процессы в организме, и работа мозга, к сожалению, не исключение. Близкие могут заметить, что пожилой родственник постепенно утрачивает основные бытовые навыки, страдает забывчивостью, совершает нелогичные поступки – это признаки развивающейся деменции, необратимого процесса, перечеркивающего все нейронные связи. Жизнь рядом с больным деменцией – тяжелое бремя: родным остается только смириться с неизлечимым недугом и постараться обеспечить пациенту максимально комфортные условия существования.
Когда пожилой родственник перестает быть адекватным…
Если у близкого человека старческая деменция, что делать родственникам, и как понять, что это болезнь, а не обычные капризы? Чаще всего деменция начинается довольно безобидно. Человек может жаловаться близким и соседям, что его не кормят, за ним следят, пытаются похитить, в комнату или квартиру пускают какие-то вещества или газы. Это может показаться смешным, если бы не было таким грустным. Болезнь довольно быстро прогрессирует, и со временем пожилые люди перестают узнавать членов семьи, обвиняют их в кражах или насилии, приносят домой со свалки мусор, и буквально воюют с каждым, кто пытается это выбросить. Некоторые думают, что деменция не коснется тех, кто всю жизнь был занят активной умственной деятельностью. Болезнь не выбирает, и даже доктора наук или заслуженного руководителя можно встретить на помойке, увлеченно копающегося в отходах.
Не нужно думать, что больной делает это специально, только чтобы поиздеваться и посмеяться над близкими. Это заболевание разрушает мозг, и пациент даже не отдает отчета в своих действиях. Человек утрачивает способность усваивать или обрабатывать информацию. Он становится очень чувствительным к критике: любое замечание или попытка что-то объяснить приводят к протесту и новому приступу. Как вести себя с больным деменцией? Близким придется проявлять максимум терпения и внимания, не перечить, объяснять что-то мягко и ненастойчиво. Если больной почувствует агрессию, он станет воспринимать родных как врагов, и наладить с ним контакт будет очень сложно.
Обустройство жилого пространства
Нужно максимально продумать, как обустроить жилье пациента, чтобы оно было комфортным и, главное, безопасным. Важно постараться убрать из зоны доступа электрические и газовые приборы, спички, зажигалки. При уходе из дома рекомендуется перекрывать газовый вентиль, так как больные деменцией имеют привычку зажигать плиту и оставлять ее, просто забывая о ней. Не стоит даже пытаться спрашивать, зачем они это делают – пациенты будут все отрицать, возникнет глубокая обида, слезы, возможны истерики.
На начальной стадии заболевания человек становится просто забывчивым, невнимательным, неуклюжим. По мере развития болезни он уже не может жить в одиночестве: кому-то из близких придется на себе испытать, как жить с человеком, у которого деменция. Опасность для пациента представляют колющие, режущие предметы. Даже посуду лучше выбирать из пластика, а не из материалов, которые могут разбиться на осколки. Ножи, вилки, ножницы, бытовая химия и лекарства – все это нужно убирать из поля досягаемости. Мебель нужно расположить так, чтобы у больного не было риска пораниться об острые углы, желательно обеспечить простор для передвижения. В ванной и туалете должны лежать противоскользящие коврики.
Диета и режим дня
Одним из самых важных моментов по уходу за пожилым человеком, страдающим деменцией, является организация четкого и налаженного режима дня. Нельзя позволять пациенту спать слишком долго по утрам. Будильник поможет вставать в одно и то же время. От конкретного времени просыпания зависит и то, во сколько больной ляжет вечером спать. Если он будет просыпаться в 6-7 часов утра, у него возникнет необходимость ложиться спать не позднее 22.00. Ночь пройдет спокойно, и у родственников будет возможность выспаться. Гулять тоже нужно в одно и то же время.
Несмотря на неустойчивое психическое состояние, пациента не нужно изолировать от общества. Общение с окружающими, особенно на ранней стадии, поможет задержать и немного отсрочить развитие болезни. При возможности, можно обеспечить посещение кружков или клубов по интересам. Умственная нагрузка способна препятствовать стремительному отмиранию клеток.
Уход за больным с деменцией дома предполагает изменение режима питания. Придется исключить из рациона жареные, острые, копченые блюда, сделав акцент на отварных продуктах или обработанных паром. Фрукты, орехи, рыба и морепродукты – прекрасные природные антиоксиданты, они крайне полезны при всех заболеваниях мозга и нервных расстройствах.
Агрессия при деменции
Специалисты часто говорят, что люди, больные деменции, живут в своей собственной Вселенной. Там действуют свои правила и законы. Нередко спокойный, уравновешенный на протяжении всей жизни человек становится озлобленным и агрессивным под воздействием заболевания. Категорически запрещается оставлять маленьких детей в одном помещении с пожилыми людьми, страдающими деменцией. Они не отдают отчета в своих действиях и могут нанести вред ребенку, не способному защититься.
Самое удивительное то, что агрессия может проявиться внезапно, в любой момент близкие должны быть готовы к вспышке. Больные устраивают скандалы, кидаются в драку, бросают предметы, бьют посуду, могут укусить, ущипнуть или схватить за
волосы того, кто рядом. Близким очень сложно сохранить эмоциональный контакт с такими пациентами. Все привязанности и чувства к близкому человеку стираются под воздействием постоянного неадекватного поведения. Что делать при старческой деменции с агрессией, и как объяснить соседям, что над пожилым родственником никто не издевается?
В первую очередь, нужно помнить, что агрессия может быть сигналом о каком-то дискомфорте, который испытывает пациент. Это могут быть проблемы с физическим самочувствием, психологические травмы или неудобства бытового характера. Человек кричит, дерется, чтобы привлечь внимание. Часто злость проявляется на фоне приема лекарственных средств. В этом случае нужно проконсультироваться с врачом и обсудить возможность замены препарата аналогом.
Что касается соседей, не нужно скрывать от них диагноз близкого человека. Во время прогулок или непродолжительных визитов они сами смогут оценить состояние больного и понять, что родственники не издеваются над ним, а сами являются жертвами его неадекватного состояния.
Основные правила поведения при вспышке гнева у пациента:
- Не показывать страха;
- Сделать шаг назад (максимально отстраниться, но так, чтобы видеть больного);
- Выслушать и попытаться спокойно утешить;
- Перевести его внимание на другой вопрос;
- Не отвечать злостью и не наказывать больного.
Не нужно держать негатив в себе. Если есть кто-то, кто способен выслушать и дать совет, лучше позвонить такому человеку и выговориться. Внутреннее напряжение, не находящее разрядки, приведет к проблемам психосоматического характера.
Склонность к побегам из дома
Еще одна распространенная проблема, с которой часто сталкиваются близкие человека, страдающего старческим слабоумием – склонность к бродяжничеству и побегам из дома. Казалось бы, у него все есть для комфортной жизни: благоустроенное жилье, уход и внимание со стороны родственников, но пациент продолжает убегать, а его родные сбиваются с ног в поиске.
Если у человека деменция, как жить тем, кто рядом, и как справиться с постоянными «сюрпризами» с его стороны? Прежде всего, нужно поговорить с соседями, продавцами из близлежащих магазинов, чтобы они сразу предупреждали родственников пожилого человека, если увидят его на улице в одиночестве. Нужно раздать им номера телефонов, по которым можно позвонить и сообщить, где находится пациент.
Самому больному нужно надеть на руку браслет, где тоже будут указаны контактные данные родных. Идеальный вариант – «умные» часы или телефон с функцией отслеживания перемещения абонента.
Уход за лежачим пациентом с деменцией
Старческое слабоумие не действует избирательно: оно может настичь любого, в том числе и лежачего больного. В этом случае родственникам приходится еще сложнее. Кроме больших физических нагрузок, связанных с обслуживанием лежачего пациента, появляются проблемы психологического характера. Находясь в неподвижном состоянии, больные перестают контролировать естественные процессы организма. Учащаются походы в туалет, причем многие умудряются снимать подгузники и размазывать продукты жизнедеятельности по стенам, кровати, пачкаются сами. Если доходит до такого уровня деменция, уход в домашних условиях становится для родственников настоящей пыткой. Нужно круглосуточно находиться рядом и пресекать любые попытки снять памперс.
Так же от родных требуется выполнение ряда обязательных мероприятий: проведения, санитарно-гигиенических процедур, профилактики пролежней, введения медикаментозных препаратов, кормления с ложки или через зонд (в случае нарушения глотательного рефлекса). В этом случае лучше обратиться в пансионат для лежачих больных деменцией, там ежедневно выполняют все необходимые мероприятия по уходу и еженедельно за динамикой состояния здоровья наблюдает врач-терапевт.
Как продлить жизнь больному деменцией?
Деменция – необратимый процесс. Согласно медицинским исследованиям, больные могут прожить с этим диагнозом до 10 лет. Перед родственниками встает задача: если у мамы, папы, бабушки или дедушки старческое слабоумие, как помочь близкому и постараться сохранить остатки интеллекта?
На начальных стадиях болезни нужно усиленно тренировать мозг: разгадывать с пациентом кроссворды, решать задачи из школьной программы, смотреть телевикторины и предлагать свои варианты ответов. Рекомендуется заниматься щадящей физкультурой, больше гулять на свежем воздухе. Есть специальные несложные упражнения при деменции для пожилых, их легко выполнять, но при этом они требуют концентрации внимания, что очень полезно для таких пациентов.
Приветствуется общение с хорошо знакомыми людьми. Полезны беседы, обсуждения, разговоры по телефону. Несмотря на проявления болезни, родственникам нужно помнить, что перед ними тот же любимый и близкий человек, которого они привыкли знать всю жизнь. Все изменения в характере происходят не по его воле, а под воздействием неизлечимого заболевания. Деменцию вылечить нельзя, но можно задержать и отложить ее прогрессирование.
Как сохранить собственную психику?
Любому человеку очень сложно привыкнуть, что у его близкого развивается старческое слабоумие. Некоторые впадают в отчаяние: у папы или у мамы деменция,
что делать, как им помочь? После отчаяния наступает злость, потом бессилие и апатия. Нельзя допускать, чтобы на фоне болезни близкого появились проблемы с собственным здоровьем. Ухаживающие нередко допускают ошибки в уходе, выполняя, на первый взгляд, естественные действия. Психологи дают ряд рекомендаций, что нужно делать, а какие моменты категорически запрещены:
- Родственники должны просто смириться с болезнью близкого;
- При первых симптомах слабоумия нужно обращаться к врачу;
- Нельзя самостоятельно назначать лечение;
- Нельзя доверять уход несовершеннолетним членам семьи;
- Не нужно насильно вытаскивать пациента из его выдуманного мира, придется научиться лжи во благо;
- Не пытаться вылечить родственника нетрадиционными методами;
- Нельзя зацикливаться на уходе больным, игнорируя собственные потребности. По возможности, нужно меняться с кем-то из близких, давать себе отдых и эмоциональную разгрузку;
- Рекомендуется пользоваться помощью специалистов: профессиональных сиделок или волонтеров. Тот, кто пытается справиться с уходом за пациентом в одиночку, очень быстро выгорает и впадает в депрессию от безвыходного положения.
Главное условие – не нужно ждать от больного родственника благодарности. Из-за специфики заболевания он не оценит всех усилий, и даже наоборот, может обвинить родных в невнимательности, злости и жестокости.
Источник
Депрессия при деменции лечение
Деменция и депрессия – два наиболее распространенных психиатрических возрастных заболевания. При этом из-за похожих симптомов даже специалисту бывает сложно их различить. С одной стороны, на начальном этапе деменции (а также нередко до её наступления) может проявляться депрессивная симптоматика, с другой – депрессия сама по себе может приводить к расстройствам внимания, памяти, другим когнитивными нарушениями, с некоторых случаях довольно тяжелым.
Более того, пока без окончательного ответа остается вопрос, является ли депрессия одним из факторов развития деменции. Многие специалисты отвечают на него утвердительно, справедливо указывая на известный факт: чем больше у пожилого пациента было депрессивных эпизодов, тем выше риск развития у него деменции (1). При этом указанная связь прослеживается только с депрессией пожилого возраста, депрессия среднего возраста риск деменции не повышает (2).
Предположение о том, что депрессия может способствовать развитию деменции, не противоречит современным представлениям ученых о биологических механизмах возрастных нарушений в работе головного мозга. Известно, что депрессия воздействует на гормоны стресса, фактор роста нейронов и негативно сказывается на объеме гиппокампа (3). Кроме того, не так давно ученые узнали, что некоторые антидепрессанты, например циталопрам, снижают производство амилоида – белка, аномальные отложения которого приводят к развитию болезни Альцгеймера (4). Возможно, по этой причине на фоне увеличения количества назначаемых антидепрессантов в развитых странах снижается заболеваемость деменцией.
Деменция или депрессия?
Попробуем сначала разобраться с тем, как отличить деменцию от депрессии. От этого будет зависеть лечение, которое назначит врач.
Основанием для подозрения на депрессию могут служить:
частые высказывания о смерти,
регулярные проблемы с засыпанием и ранние пробуждения,
жалобы на постоянные головные боли,
Для проверки подозрений на депрессию используются различные тесты (шкалы, опросники), в том числе шкала депрессии Гамильтона или опросник Бека. Второй удобен тем, что пациент сам отвечает на вопросы, подсчитывает количество баллов и находит соответствующий ему ответ.
Необходимо учитывать также, что у пожилых пациентов некоторые депрессивные симптомы (например, ощущение безысходности, страх, ярко выраженная медлительность, апатия) проявляются, как правило, иначе чем у молодых, что может легко привести к заблуждению и оценке заболевания как начальной деменции. Для обеспечения максимально специализированной диагностики у пожилых людей был разработан специальный тест: гериатрическая шкала депрессии (GDS). Шкала GDS – это самооценка пациента, состоящая из 30 (в кратком варианте – из 15) вопросов. Оба варианта применяются в клинической практике.
| Депрессия | Деменция | |
| Начало, продолжительность | Внезапное, недели | Скрытое, хроническое |
| Течение | Переменное | Прогрессирующее |
| Когнитивные функции | Колебания | Непрерывное ухудшение |
| Ориентирование | Присутствует | Дезориентация |
| Проблемы | Сильные жалобы | Недооценивает |
| Настроение | Возбуждение, безучастность, чувство вины, страх | Изменения личности, перепады настроения, обвинения к окружающим |
| Либидо | Снижено | Сохраняется |
Как поступают врачи, когда не могут решить, с чем имеют дело: с деменцией или депрессией?
В этом случае работает «презумпция депрессии» как условно обратимого состояния: если есть подозрение на депрессию, назначают антидепрессанты, но исключая препараты с выраженным холинолитическим эффектом (имипрамин, амитриптилин и др.), так как они могут негативно сказываться на состоянии пациента со склонностью к когнитивным нарушениям, усугубляя их.
Деменция и депрессия
Разумеется, наличие депрессии само по себе не означает отсутствия у больного деменции. Ученые считают, что не менее 20% пациентов с деменцией страдают от депрессии, и большинство демонстрируют отдельные её симптомы (5).
Депрессия, сопровождающая деменцию, снижает качество жизни пациента, усугубляет когнитивные и функциональные расстройства, ухудшает его способность ухаживать за собой и связана с более высокой смертностью, а также стрессом и депрессией у тех людей, которые окружают пациента, ухаживают за ним (6; 7).
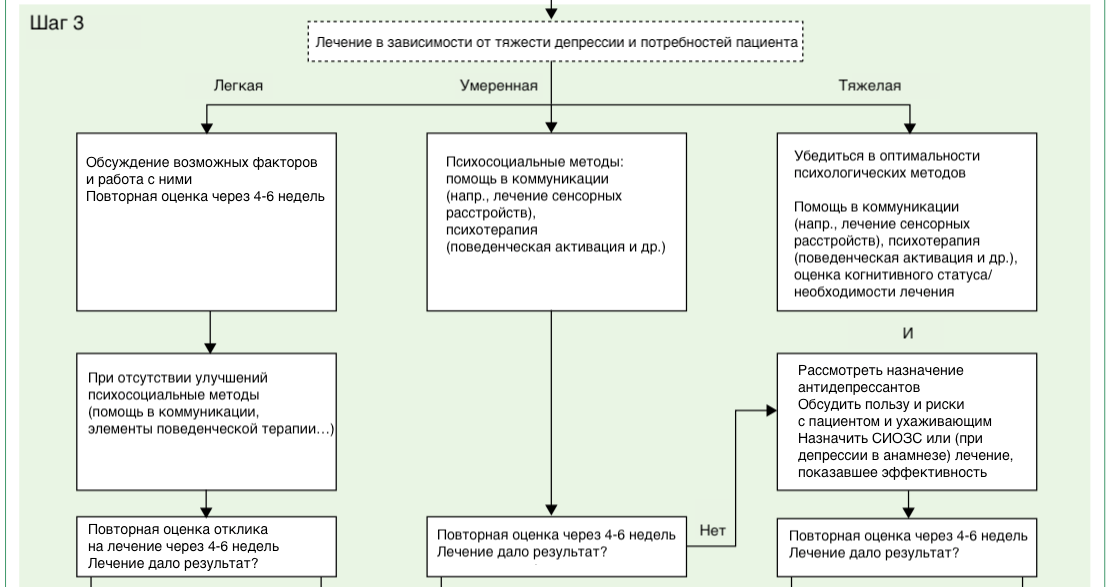
Принципы оценки депрессии у пациента с деменцией и ведение пациента с депрессией
Схема демонстрирует, что существует множество проблем со здоровьем (делирий, хронические болевые синдромы …), которые могут иметь общие симптомы с депрессией. Это тоже важно учитывать при диагностике, выделять такие случаи и назначать соответствующее лечение.
Тщательная оценка также требуется для разграничения депрессии и других проявлений деменции (апатии, неспособности сосредоточиться, забывчивости). Лечение должно быть персонализировано с учетом потребностей пациента и должно зависеть от тяжести симптоматики.
При легкой депрессии можно ожидать улучшений без назначения специального лечения. Бывает достаточно провести коррекцию факторов, повышающих предрасположенность к депрессии: одиночество, праздность (отсутствие занятий по душе), общение с ухаживающим, который сам находится в состоянии депрессии (8).
При более выраженных симптомах можно использовать нелекарственные методы.
Пока не собрано достаточных доказательств того, что психологическая помощь может значимо влиять на коррекцию симптомов депрессии у пациентов с деменцией. Систематический обзор выявил шесть качественных исследований психологической терапии, в которых (суммарно) участвовали 439 участников с деменцией и депрессией/депрессивной симптоматикой. В целом, психологическая терапия, включая когнитивную поведенческую терапию, персонализированную терапию или консультирование, по сравнению с традиционным лечением, позволяла несколько снизить выраженность симптомов, но качество данных довольно низкое (9).
По данным пилотного (предварительного, с небольшим количеством участников) исследования, снижению депрессии может способствовать вовлечение в различные формы активности и организация событий, вызывающих положительный эмоциональный отклик (10).
Значимых результатов использования физических упражнений для лечения депрессии у пациентов с деменцией не обнаружено (11).
Решающим аргументом в пользу медикаментозной помощи при депрессии будет клинически значимый риск, что пациент причинит вред себе или окружающим – намеренно или по недосмотру. Если такой риск есть, в первую очередь необходимо наметить действия по его снижению.
Обычно антидепрессанты – терапевтическое средство первой линии для лечение депрессии при деменции, хотя доказательства их эффективности отсутствуют по сей день (12). Это касается традиционных антидепрессантов и новых (неселективных ингибиторов обратного захвата серотонина (миртазапин)). Отсутствие эффективности при лечении легкой и умеренной депрессии с помощью антидепрессантов или психологической помощи, пожалуй, вполне объяснимо. На слишком сложное, гетерогенное многофакторное явление трудно воздействовать с помощью какой-то одной меры.
Сегодня серьезную поддержку получает гипотеза, согласно которой депрессия у пациентов с деменцией имеет отличительные свойства: в биологическом, психологическом и социальном аспектах (13-15). Это отчасти объясняет более низкую эффективность терапии антидепрессантами.
Несмотря на отсутствие достаточной доказательной базы, антидепрессанты при деменции назначают очень часто. Ученые подсчитали, например, что пациентам с болезнью Альцгеймера их назначают в три раза чаще, чем сверстникам без деменции (16). При этом антидепрессанты характеризуются некоторыми негативными побочными действиями, иногда серьезными (8; 17-19).
Учитывая эти неблагоприятные побочные действия и отсутствие внятных доказательств о пользе, сложно рекомендовать антидепрессанты для лечения депрессии при деменции, за исключением случаев успешного использования антидепрессантов для лечения депрессии в более молодом возрасте. Начинать нужно с психосоциальных методов воздействия. Определенно антидепрессанты могут помогать некоторым пациентам с деменцией, однако на данный момент клинические данные не позволяют четко определить группу этих пациентов. Решение о назначении антидепрессантов должно всегда опираться на индивидуальную оценку рисков, возможного вреда и потенциальных улучшений.
Дилемма использования антидепрессантов при деменции состоит еще и в том, что однажды назначив затем их довольно сложно отменить, и не ясно, как долго должна продолжаться терапия, ведь отмена антидепрессантов может приводит к усилению симптомов депрессии (20).
Читать также о других нейропсихиатрических симптомах:
1. Dotson VM, Beydoun MA, Zonderman AB. Recurrent depressive symptoms and the incidence of dementia and mild cognitive impairment. Neurology 2010; 75: 27–34.
2. Singh-Manoux A, Dugravot A, Fournier A, et al. Trajectories of depressive symptoms before diagnosis of dementia a 28-year follow-up study. JAMA Psychiatry 2017; published online May 17. DOI:10.1001/jamapsychiatry.2017.0660.
3. Alexopoulos GS. Vascular disease, depression, and dementia. J Am Geriatr Soc 2003; 51: 1178–80.
4. Sheline YI, West T, Yarasheski K, et al. An antidepressant decreases CSF Aβ production in healthy individuals and in transgenic AD mice. Sci Transl Med 2014; 6: 236re4.
5. Ballard CG, Bannister C, Oyebode F. Depression in dementia sufferers. Int J Geriatr Psychiatry 1996; 11: 507–15.
6. Burns A. Affective Symptoms in Alzheimers-Disease. Int J Geriatr Psychiatry 1991; 6: 371–76.
7. Greenwald BS, Kramer-Ginsberg E, Marin DB, et al. Dementia with coexistent major depression. Am J Psychiatry 1989; 146: 1472–78.
8. Banerjee S, Hellier J, Dewey M, et al. Sertraline or mirtazapine for depression in dementia (HTA-SADD): a randomised, multicentre, double-blind, placebo-controlled trial. Lancet 2011; 378: 403–11.
9. Orgeta V, Qazi A, Spector AE, Orrell M. Psychological treatments for depression and anxiety in dementia and mild cognitive impairment. Cochrane Database Syst Rev 2014; 1: CD009125.
10. Cohen-Mansfield J, Cohen R, Buettner L, et al. Interventions for older persons reporting memory difficulties: a randomized controlled pilot study. Int J Geriatr Psychiatry 2015; 30: 478–86.
11. Forbes D, Forbes SC, Blake CM, Thiessen EJ, Forbes S. Exercise programs for people with dementia. Cochrane Database Syst Rev 2015; 4: CD006489.
12. Nelson JC, Devanand DP. A systematic review and meta-analysis of placebo-controlled antidepressant studies in people with depression and dementia. J Am Geriatr Soc 2011; 59: 577–85.
13. Zubenko GS, Moossy J. Major depression in primary dementia. Clinical and neuropathologic correlates. Arch Neurol 1988; 45: 1182–86.
14. Zubenko GS, Zubenko WN, McPherson S, et al. A collaborative study of the emergence and clinical features of the major depressive syndrome of Alzheimer’s disease. Am J Psychiatry 2003; 160: 857–66.
15. Farina N, Morrell L, Banerjee S. What is the therapeutic value of antidepressants in dementia? A narrative review. Int J Geriatr Psychiatry 2017; 32: 32–49.
16. Laitinen ML, Lönnroos E, Bell JS, Lavikainen P, Sulkava R, Hartikainen S. Use of antidepressants among community-dwelling persons with Alzheimer’s disease: a nationwide register-based study. Int Psychogeriatr 2015; 27: 669–72.
17. Porsteinsson AP, Drye LT, Pollock BG, et al, and the CitAD Research Group. Effect of citalopram on agitation in Alzheimer disease: the CitAD randomized clinical trial. JAMA 2014; 311: 682–91.
18. Drye LT, Spragg D, Devanand DP, et al, for the CitAD Research Group. Changes in QTc interval in the citalopram for agitation in Alzheimer’s disease (CitAD) randomized trial. PLoS One 2014; 9: e98426.
19. Rosenberg PB, Drye LT, Martin BK, et al, for the DIADS-2 Research Group. Sertraline for the treatment of depression in Alzheimer disease. Am J Geriatr Psychiatry 2010; 18: 136–45.
20. Bergh S, Selbæk G, Engedal K. Discontinuation of antidepressants in people with dementia and neuropsychiatric symptoms (DESEP study): double blind, randomised, parallel group, placebo controlled trial. BMJ 2012; 344: e1566.
Источник