- Низкое предлежание плода
- Низкое положение головки плода во время беременности: чем это плохо?
- Когда головка ребенка должна опуститься в таз – и что делать, если это случилось раньше времени
- Скошенный затылок у малыша и недержание мочи у мамы
- Признаки преждевременного опущения головки
- Что делать, если головка опустилась раньше срока
- О чем говорит высокое положение головки плода
- Узи низкое расположение плода
- Низкая плацента при беременности: чем опасна и как рожать?
- Что такое низкая плацента?
- Причины низкой плаценты при беременности
- Симптомы низкого предлежания плаценты при беременности
- Чем грозит низкое плацентарное расположение?
- Лечение низкой плаценты при беременности
Низкое предлежание плода
Сначала они связаны с тем, как малыш будет развиваться, а затем появляются более страшные переживания. Как правило, они связаны с преждевременными родами, больше всего страх вызывает низкое предлежание плода.
Самый распространенный и главный симптом – боли в области живота. Как правило, такие боли не отпускают девушку долгое время. При низком предлежании могут наблюдаться кровотечения. Из-за кровотечений плод подвергается кислородному голоданию. Это очень опасно, так как вредит развитию малыша.
Однако стоит отметить, что некоторые не знают о том, что плод находится в низком положении. Это связано с тем, что симптомы проявляются не у каждой женщины.
Этот диагноз может поставить врач при проведении УЗИ, так как там становится четко видно все возможные риски.
Когда девушке ставят диагноз низкого предлежания плода, её обязательно предупреждают обо всех возможных последствиях, которые могут произойти.
Чаще всего существует риск начала родов на раннем сроке. Однако они связаны не только с этим диагнозом, поэтому их начало можно предотвратить.
Для того, чтобы не допустить начало преждевременных родов женщине необходимо лечь в больницу. Это делается для того, чтобы грамотно подойти к решению этой проблемы, и предотвратить все возможные риски своевременно.
Еще одним последствием при данном диагнозе является частое мочеиспускание. Эта проблема ухудшает состояние. Для её предотвращения необходимо снизить количество жидкости, которое употребляет девушка.
Также, низкое предлежание может привести к образованию геморроя. Это происходит из-за того, что головка ребенка сильна давит. Чтобы не допустить возникновения данного заболевания стоит правильно питаться, а также не делать больших физических нагрузок.
Девушкам с таким диагнозом необходимо постоянно наблюдаться у лечащего врача. А также сообщать обо всех ухудшениях или новых симптомах врачу, чтобы он смог оказать своевременную помощь.
Существует дородовой бандаж, который помогает снизить угрозу преждевременных родов. С помощью такого приспособление удается снизить давление, которое оказывается головкой, что помогает избежать преждевременного открытия матки.
Необходимо регулярно наблюдаться у специалистов, чтобы предотвратить все возможные последствия и получить эффективное лечение в больнице. Благодаря этому женщина сможет сохранить собственное здоровье и здоровье ребенка.
Источник
Низкое положение головки плода во время беременности: чем это плохо?
Когда головка ребенка должна опуститься в таз – и что делать, если это случилось раньше времени

«Головка опустилась – значит, скоро роды». К сожалению, у этого правила бывают исключения, когда головка ребенка опускается в таз преждевременно. Нередко низкое положение головки считают лишь особенностью течения беременности и не придают ему особого значения. На самом деле это состояние может сказаться и на ребенке, и на ходе родов, и на здоровье женщины после них. Почему это важно?
Скошенный затылок у малыша и недержание мочи у мамы
В нормальном состоянии плод опускается ко входу в таз примерно за две недели до родов. Если головка опустится в полость малого таза раньше, это может повлечь ее сильное сдавливание. Из-за этого младенец может родиться с плагиоцефалией – скошенным с одной стороны затылком или сплющенной в области лба и затылка головой.
С этим дефектом связаны некоторые заблуждения. Есть мнение, что это признак того, что после родов малыш длительное время лежал на одной стороне. На самом деле это означает, что ребенок был расположен в тазу матери слишком низко. И так как таз мамы был деформирован, он сдавливал голову малыша с одной стороны сильнее, чем с другой. Следовательно, младенец таким уже родился.
Почему же опускание головки плода может произойти раньше срока? Основная причина – опущение внутренних органов (в том числе матки). Как правило, эта проблема существовала и раньше, до того, как произошло зачатие. Усугубить ситуацию может многоводие, многоплодная беременность, крупный размер плода, подъем тяжестей во время беременности.
Опущение внутренних органов, признаком которого может быть низкое положение головки плода, после родов обычно сохраняется и также может привести к проблемам со здоровьем. Это сложности с мочеиспусканием, опущение внутренних половых органов, стенок влагалища и т.д. Поэтому очень важно не допустить, чтобы до родов головка опустилась слишком низко в таз.
Признаки преждевременного опущения головки
- Частые позывы к мочеиспусканию при нормальных анализах мочи и мазка из влагалища. Если при мочеиспускании выделяется всего пару капель, это один из вероятных симптомов того, что головка давит на мочевой пузырь. Некоторые женщины могут даже ощущать ее в верхнем отделе влагалища.
- Ощущение дискомфорта, тяжести и давления на мочевой пузырь и лоно.
- При наружном акушерском осмотре определяется положение головки низко в тазу.
- Безошибочно определяет опущение головки плода в малый таз УЗИ, а также вагинальное исследование. Но чаще всего описанных симптомов уже достаточно, чтобы поставить диагноз.
Если у вас возникли подозрения, надо обязательно обратиться к гинекологу, чтобы врач провел осмотр и опроверг или подтвердил опасения.
Что делать, если головка опустилась раньше срока
Бандаж. Он поддерживает матку, а вместе с ней и головку плода, не позволяя ей опускаться слишком низко. Я рекомендую носить дородовой бандаж всем беременным с 22-24-й недели, так как он позволяет правильно распределять нагрузку – переносить ее с мышц живота на поясницу. Благодаря этому мышцы передней брюшной стенки растягиваются не слишком сильно и восстанавливаются после родов гораздо быстрее.
Бандаж необходимо носить и после родов. Если речь идет об опущении внутренних органов, которое стало причиной преждевременного опускания плода, то, как было сказано выше, после появления ребенка на свет у мамы могут возникнуть некоторые проблемы со здоровьем. Чтобы минимизировать риски, я рекомендую носить бандаж после родов, а через 2-3 месяца перейти на утягивающее белье.
Полезные позы. Принимать определенное положение, во время которого таз находится выше грудной клетки. Самый удобный вариант – коленно-грудное положение.
Можно просто лежать на спине, а под таз подложить валик или подушку. Плод под своим весом отойдет в направлении дна матки, голова ребенка не будет придавливаться к костям таза так сильно.
Обратиться к остеопату. Врач руками отодвинет головку плода от входа в таз, а также восстановит правильное положение костей таза. Манипуляция выполняется очень аккуратно. Но принимать меры необходимо на ранних сроках – как только вы заметили или заподозрили признаки опущения.
Физическая активность. Чтобы голова ребенка не фиксировалась в тазу и в целом была более подвижна, ведите активную беременность. Конечно, в меру. В удовольствие и не допуская переутомления.
Ходьба, аквааэробика, растяжение таза, йога для беременных – все эти активности я рекомендую практиковать во время вынашивания малыша. Это поможет плоду, насытит кровь кислородом. Плюс это еще и тренировка вестибулярного аппарата ребеночка: он привыкнет к разным вестибулярным стимулам. Кроме того, эти нагрузки, особенно растяжение таза, подготовят женщину к родам.
Провести подготовку к зачатию и вынашиванию. А чтобы исключить во время беременности возникновение нарушений, отклонений и неприятных сценариев развития событий, я рекомендую всем женщинам готовиться к зачатию и вынашиванию малыша и пройти курс упражнений для подъема внутренних органов. Дело в том, что эти упражнения нельзя выполнять во время беременности, поэтому важно это сделать до зачатия.
О чем говорит высокое положение головки плода
Бывает и противоположная ситуация: тогда головка находится слишком высоко и не прижимается ко входу в таз. Это свидетельствует о том, что есть препятствия, которые мешают ей войти в таз. Например, таким препятствием может стать размер таза матери – слишком узкий – и деформация костного тазового кольца.
Чтобы понять, как это происходит, представьте большой шар, которому необходимо пройти в маленькую лузу. Очевидно, что это невыполнимая задача. Поэтому такой симптом, как высокое положение головки плода, не стоит оставлять без внимания.
Есть вероятность, что в этом случае роды будут проходить с затруднением, поэтому не старайтесь во что бы то ни стало родить естественным путем. Если есть риск того, что малыш получит родовую травму, а при высоком положении головки этот риск есть, лучше сделать выбор в пользу кесарева сечения.
Информация на сайте имеет справочный характер и не является рекомендацией для самостоятельной постановки диагноза и назначения лечения. По медицинским вопросам обязательно проконсультируйтесь с врачом.
Источник
Узи низкое расположение плода
сегодня сделала второе узи ( 18 недель ) вчера был очень активный и напряженный день, не выспалась, сегодня утром была дважды рвота . Пришла на узи, а плод лежит внизу . Узистка что то про себя проговорила и написала , что плод низко,остальное сказала врач скажет, к врачу мне через 2 недели только. я очень переживаю. Но иногда, шевеления я чувствую чуть ниже пупка , а иногда где то повыше лобка. Это предлежание показывает что угроза прерывания и преждевременных родов ?
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Добрый день ,Наталья.
Это ни о чем плохом не говорит. Это не является признаком угрозы.
Это не патология и доктор даже это не указал в заключении.
Самое главное что шейка матки нормальной длины и закрыта, и у вас нет никаких жалоб.
Нормально все!
Нет никаких причин для беспокойства!
Продолжайте планово наблюдаться и делать УЗИ!
Источник
Низкая плацента при беременности: чем опасна и как рожать?
Оглавление
- Что такое низкая плацента?
- Причины низкой плаценты при беременности
- Симптомы низкого предлежания плаценты при беременности
- Чем грозит низкое плацентарное расположение?
- Лечение низкой плаценты при беременности
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?

Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
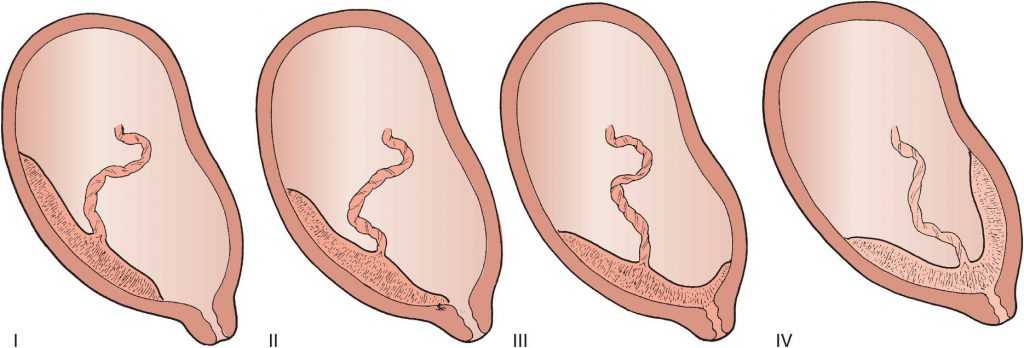
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
- Полным. Плацента располагается внизу, полностью перекрывая канал шейки матки. Самостоятельные роды в этом случае невозможны и угрожают жизни ребенка и матери из-за высокой вероятности обширных кровотечений.
- Неполным. Плацента располагается в нижней части, но со смещением в сторону, поэтому перекрывает зев матки лишь частично. Такое предлежание также делает роды невозможными и опасными для матери или ребенка из-за высокого риска кровотечений.
- Низким. Плацента находится на расстоянии 7 см от цервикального канала, не перекрывая его. При таком ее расположении роды возможны, но требуют от врачей повышенного внимания. Если расстояние от плаценты до зева матки составляет менее 7 см, и она затрагивает край зева, такое предлежание называется краевым.
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
- Анатомические аномалии матки. Форма этого органа напрямую влияет на то, куда «приплывет» плодное яйцо. Если у женщины имеются врожденные или приобретенные (например, после операции) нарушения анатомического строения матки, то шансы на низкую плацентацию существенно возрастают. К этой же категории можно отнести истмико-цервикальную недостаточность, заключающуюся в ослаблении мышц маточной шейки, которая не способна выдерживать внутриматочное давление.
- Повреждения эндометрия. Это нарушения строения слизистой оболочки матки, возникшие из-за инфекций, выскабливания при абортах, тяжелых родов, кесарева сечения и т. д. Также частой причиной низкой плацентации является эндометриоз (воспаление эндометрия), доброкачественные и злокачественные опухолевые образования, которые нарушают функционирование этого слоя.
- Плодный фактор. Закрепление оплодотворенного яйца в эндометрии осуществляется из-за ферментов, вырабатываемых эмбриональными оболочками. Иногда эта функция нарушается, и эмбрион опускается из фаллопиевой трубы слишком низко, внедряясь в слизистую в нижней части матки. Такие ситуации особенно часто возникают при гормональных или эндокринных нарушениях у женщины, воспалительных процессов в яичниках, маточных придатках и трубах.
- Повторные роды. Замечено, что с каждой последующей беременностью риск предлежания плаценты возрастает, особенно если предыдущая была осложненной. Вероятно, это связано с повреждением матки или эндометрия, а также с гормональными изменениями, которые происходят у женщин с возрастом.
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм , чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?

Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Источник






