- Посттравматическая головная боль
- Виды травм, которые вызывают посттравматические головные боли
- Симптомы
- Диагностика
- Лечение
- Абортивная терапия
- Профилактическое лечение
- Синдром хронической усталости
- Случаи из практики
- Головная боль напряжения
- Симптомы
- Головные боли напряжения и мигрень
- Причины
- Триггеры
- Факторы риска
- Осложнения
- Диагностика
- Лечение
- Медикаментозное лечение
- Профилактические препараты
- Немедикаментозное лечение
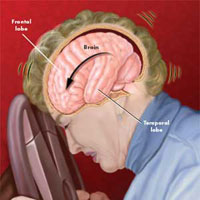
Посттравматическая головная боль
Посттравматическая головная боль
Боль может начаться сразу или через неделю после травмы. У многих пациентов, особенно тех, у кого была тяжелая травма, головные боли могут быть проблемой в течение нескольких месяцев, лет или на всю жизнь. Если головные боли развиваются в течение 2 недель после травмы, и сохраняются в течение более чем нескольких месяцев, то считается, что это хроническая фаза посттравматической головной боли. Иногда у пациентов головные боли появляются только через несколько месяцев после травмы, но, как правило, головные боли обычно начинаются в течение нескольких часов или дней после травмы.
Прогнозировать возможность развития хронической посттравматической головной боли у пациентов, перенесших травмы, очень сложно. В целом, у пациентов, с уже существующей головной болью или наличием мигрени, риск выше. Пациенты с отягощенным семейным анамнезом мигрени могут подвергаться повышенному риску развития хронических головных болей. Тяжесть травмы может также помочь в прогнозировании, но многие пациенты терпят в течение месяцев или лет сильные головные боли после тривиальной травмы головы. Авто столкновения с ударом сзади, без травмы головы, обычно приводят к развитию сильных головных болей и болям в шее. Такие факторы, как угол удара, где пациент сидел в машине, и куда пришелся вектор силы на голову являются ключевыми элементами в развитии головных болей.
Головные боли, как правило, бывают двух типов:
- по типу ГБН, которые могут быть ежедневными или эпизодическими
- головные боли мигренозного характера, которые, как правило, более серьезные.
У некоторых пациентов, посттравматические мигренозные боли могут быть серьезной проблемой, с периодическими сильными головными болями продолжительностью от часов до дней. У других пациентов, головная боль напряжения является преобладающей проблемой. У многих пациентов с ПТГБ боли могут иметь смешанный характер.
Окципитальная боль часто ассоциируется с болью в шее, и обычно имеет мышечное происхождение.
Виды травм, которые вызывают посттравматические головные боли
- Насилие
- Автомобильные аварии
- Падение
- Спортивные травмы
Симптомы
- Головная боль
- Боль в шее
- Головные боли усиливаются при нагрузке, кашле, наклонах или движениях головы
- Головокружение
- Двоение в глазах
- Нарушения памяти
- Потеря аппетита
- Нарушения слуха
- Тошнота и рвота
- Изменения обоняния или вкуса
- Проблемы с концентрацией внимания
- Звон в ушах
- Чувствительность к шуму
- Чувствительность к свету
- Тревога
- Депрессия
- Проблемы со сном
- Мышечные спазмы в голове, шее, спине и плечах
- Усталость
Диагностика
Международное общество головной боли определяет критерии посттравматической головной боли, такие как:
- Головная боль, которая не имеет типичных характеристик и удовлетворяет критериям С и D
- Наличие травмы головы со всеми из следующих симптомов:
- Без и с потерей сознания, которая длилась не более 30 минут
- Оценка по Шкале комы Глазго(-которая используется для оценки уровня сознания после мозговая травма с повреждением) равна или больше, чем 13
- Симптомы, которые диагностированы как сотрясение мозга
- Головная боль развивается в течение семи дней после черепно-мозговой травмы
- Один или другой из следующих признаков:
- Головная боль проходит в течение трех месяцев после травмы головы
- Головная боль не исчезла, но травма была менее чем три месяца назад
Для диагностики этого вида головной боли, как правило, используется такие виды исследований как МРТ, КТ, ПЭТ, ЭЭГ, так как необходима четкая визуализация морфологических изменений в тканях головного мозга и исключение состояний угрожающих жизни человека.
Лечение
Медикаменты являются краеугольным камнем лечения. В течение первых трех недель головной боли, как правило, используются абортивные лекарства. Если головные боли продолжаются после трех недель, то назначается дополнительная терапия.
Абортивная терапия
Выбор абортивной терапии зависит от типа головной боли. Основные лекарства для лечения посттравматических головных болей по типу головных болей напряжения типа являются анальгетики, НПВС. Миорелаксанты более эффективны при ПТГБ, чем при обычных головных болях напряжения, из-за наличия шейного мышечного спазма. Но эти препараты рекомендуется принимать только в течение 1-2 недель. Если же боли сохраняются, то в таком случае необходимо подключать профилактическое лечение. Если посттравматические головные боли имеют мигренозный характер,то используются те же препараты, что при и мигрени. Противорвотные препараты эффективны для многих пациентов. Первичные абортивные мигрени включают: Excedrin, аспирин, напроксен (Naprosyn или Anaprox), ибупрофен (Motrin), кеторолак (Toradol), Midrin, Norgesic Форте, Butalbital, Эрготамины, Суматриптан, кортикостероиды, наркотики и седативные средства.
Профилактическое лечение
В течение первых 2- 3 недель в период после травмы, как правило, применяются абортивные препараты, такие как противовоспалительные средства. Большинству пациентов не нужно ежедневно принимать профилактические лекарства, и посттравматические головные боли постепенно уменьшаются с течением времени.
Наиболее часто для профилактического лечения используются антидепрессанты, особенно амитриптилин (Elavil) или нортриптилин (Pamelor) и бета-блокаторы. НПВС препараты часто имеют двойное назначение, функционируя как абортивное и профилактическое лечение. Антидепрессанты, которые обладают седативным действием, особенно амитриптилин, часто уменьшают ежедневные головные боли и одновременно нормализуют сон. В тяжелых случаях необходимо использовать как бета-блокаторы,так и антидепрессанты. Немедикаментозные методы лечения могут включать различные физиопроцедуры и иглорефлексотерапию.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник
Синдром хронической усталости
Симптомы: быстрая утомляемость, слабость, предобморочное состояние, усталость глаз, напряжение глаз, пелена перед глазами, размытость предметов перед глазами, головная боль, тяжесть в голове, снижение работоспособности, сонливость, хроническое недосыпание, бессонница, тревожность, раздражительность, чувство меланхолии, чувство депрессии, проблемы с памятью, невозможность сосредоточиться, резкая смена настроения.
Синдром хронической усталости – это состояние постоянной усталости, которое не нормализуется даже после продолжительного отдыха.
Симптомы этого «модного» заболевания очень распространены в современных крупных городах. Связано это со стрессовым образом жизни горожан (психические и физические нагрузки), сложной экологической ситуацией, присутствием в среде большого количества разнообразных вирусных инфекций, — все это снижает работу не только иммунной системы, защищающей нас от различных патогенов, но и вегетативного отдела нервной системы, контролирующего работу всех наших внутренних органов, всего нашего организма.
Многочисленные зарубежные исследования показывают, что при диагнозе «синдром хронической усталости» в 99% случаев присутствуют нарушения в работе вегетативной нервной системы.
Именно эта часть нервной системы отвечает за адаптацию нашего организма к любой нагрузке, повседневной (встать, сесть) или более сложной (различные эмоциональные стрессы, смена погоды, инфекционное заболевание, лечение антибиотиками). На уровне организма это выражается в регуляции притока и оттока крови, терморегуляции, в общем управлении работой внутренних органов, мышц и т.д. Это та повседневная работа вегетативной нервной системы, которую мы в здоровом состоянии никаким образом не ощущаем.
Если эти элементарные функции, необходимые для нормальной жизнедеятельности нашего организма, нарушаются, то тогда могут возникать симптомы, причины которых не обнаруживают себя в многочисленных медицинских исследованиях, потому что кроются они именно в расстройстве ряда вегетативных нервных центров. Только при их исправной работе изначально самовосстанавливающаяся система человеческого организма может без труда справиться с любыми нагрузками, в том числе с различными стрессами, и полностью восстановиться во время ночного сна и в периоды кратковременного или длительного отдыха. При понимании всей важности работы вегетативной нервной системы любое «хроническое» заболевание не кажется таким уж безнадежно «неизлечимым», что можно сказать и о «синдроме хронической усталости».
Случаи из практики
Женщина, 26 лет, юрист.
В 2013 году к нам обратилась молодая девушка. Со студенческих лет она страдала от постоянного чувства усталости и «разбитости»: «просыпалась утром уже уставшая», долго собиралась на учебу, «раскачивалась» в течении 1,5 часов и часто была вынуждена остаться дома, из-за чего начинала испытывать сильную тревогу.
Чувствовала себя лучше после 10-12 часов непрерывного сна. При этом ночью было тяжело уснуть: испытывала тревогу, засыпала в течение 2-3 часов. На учебе и работе уставала уже после обеденного времени, испытывала сильную сонливость. Стала сильно уставать даже от кратковременного (1,5 – 2 часа) общения с друзьями. После длительного периода отпуска на третий день работы пациентка бледнела, «появлялись синяки под глазами», заболевала вирусными инфекциями, теряла голос, и так сидела на больничном еще 1-2 недели после отпуска.
Девушка долго не обращалась к врачу по данным симптомам, потому что считала такое состояние нормой: связывала его с особенностями своей психики. В 2012 году обратилась к терапевту, который поставил диагноз «хроническая усталость» и рекомендовал пить витамины, заниматься легкими физическими нагрузками, не есть тяжелую и жирную пищу. Еще до обращения к врачу, за 4 года плохого самочувствия пациентка пыталась преодолеть свое болезненное состояние при помощи массажа, йоги, психотерапии, пробовала пить антидепрессанты. Эффект всегда был временным, а иногда – негативным: проявлялись раздражительность, резкая смена настроения, эмоциональная подавленность, депрессия, тревога, головная боль.
В одной из интернет-энциклопедий прочла, что синдром хронической усталости связан с нарушениями в работе вегетативной нервной системы – так девушка вышла на клинический центр вегетативной неврологии.
Наши исследования подтвердили, что вегетативная нервная система пациентки была в расстроенном состоянии – она совершенно не адаптировала девушку к стрессовым нагрузкам. Пациентка прошла один полный курс лечения с 8 лечебными блокадами. Уже после первых лазерных процедур она почувствовала значительное улучшение: «на душе стало легко», испытала подъем настроения, испытала чувство «расслабления в глазах». Через три месяца после лечения стала чувствовать себя стабильно хорошо. В лечении больше не нуждается.
Мужчина, 35 лет, бизнесмен.
Пациент обратился в клинический центр вегетативной неврологии в 2013 году.
До болезни мужчина вел активный образ жизни, занимался спортом (горный велосипед, сноуборд и др.). В 2009 году у него достаточно внезапно возникли многочисленные симптомы вегетативного расстройства, которые в короткий промежуток времени стали стремительно развиваться: это – частые головные боли, ухудшение памяти, тревожность, повышенная потливость, упадок настроения, быстрая утомляемость (сложнее стало переносить физические нагрузки), а также потемнение в глазах при резком подъеме на ноги и шум в ушах.
Спустя еще полгода от начала заболевания мужчину стала беспокоить бессонница: не мог заснуть до 2-3 часов ночи. Когда засыпал, сон был поверхностный и прерывистый. Утром испытывал состояние разбитости и слабости: «просыпался уже уставшим». В течении дня быстро возникала усталость, не мог выполнять в желаемом объеме умственные и физические задачи.
Кроме того, спустя 8-9 месяцев от начал заболевания пациент стал часто испытывать чувство нехватки воздуха и «заложенности» в грудной клетке. Клинические обследования (рентген и УЗИ) патологий не выявили. Все анализы были в норме. Медикаментозное лечение от ВСД не приносило эффекта.
Пациент прошел один курс лечения в центре вегетативной неврологии. Уже после первых сеансов почувствовал себя значительно лучше. Через 6 месяцев состояние было стабильно хорошим. Мужчина вернулся к активному образу жизни, работе, спорту. В лечении более не нуждается.
Источник
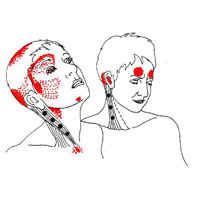
Головная боль напряжения
Головная боль напряжения
Лечение головной боли напряжения достаточно эффективно. Управление головной болью напряжения представляет собой часто баланс между здоровым образом жизни, использованием немедикаментозных методов лечения и назначением адекватного медикаментозного лечения.
Симптомы
Симптомы головной боли напряжения включают в себя:
- Тупая, ноющая головная боль
- Ощущение «стянутости» или давление в области лба или по бокам головы и в затылке
- Болезненность кожи головы, шеи и мышц плеча
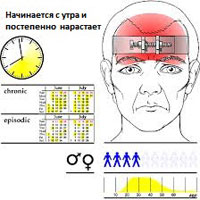
Головные боли напряжения делятся на две основные категории — эпизодические и хронические.
Эпизодические головные боли напряжения
Эпизодические головные боли напряжения могут длиться от 30 минут до недели. Эпизодические головные боли напряжения бывают менее 15 дней в месяц в течение, по крайней мере, трех месяцев. Частые эпизодические головные боли напряжения могут стать хроническими.
Хронические головные боли напряжения
Этот тип головной боли напряжения продолжается несколько часов и может быть непрерывным. Если головные боли возникают 15 или более дней в месяц в течение, по крайней мере, трех месяцев, они считаются хроническими.
Головные боли напряжения и мигрень
Головные боли напряжения иногда бывает трудно отличить от мигрени. Кроме того, если у пациента частые эпизодические головные боли напряжения, то у него также может быть и мигрень.
В отличие от некоторых форм мигрени, головная боль напряжения, как правило, не сопровождается нарушением зрения, тошнотой или рвотой. И если при мигрени физическая нагрузка усиливает интенсивность головной боли, то при головной боли напряжения нагрузки не оказывают такого действия. Повышенная чувствительность к любому свету или звуку может иногда возникать при головных болях напряжения, но эти симптомы встречаются нечасто.
Причины
Причины головной боли напряжения, не известны. Медицинские эксперты считали что, головные боли напряжения возникают из-за проблем в мышцах лица шеи и кожи головы, что в свою очередь обусловлены сильными эмоциями, избыточными нагрузками или стрессом. Но исследования показывают, что мышечный спазм не является причиной этого типа головной боли.
Наиболее распространенные теории придерживаются версии о наличии повышенной чувствительность к боли у людей, у которых есть головные боли напряжения и, возможно, есть повышенная чувствительность к стрессу. Увеличение болезненности мышц, что является распространенным симптомом головной боли напряжения, может быть результатом увеличения общей болевой чувствительности.
Триггеры
Стресс является наиболее частым триггером, который вызывает головную боль напряжения.
Факторы риска
Факторы риска для головной боли напряжения включают в себя:
- Гендерный. Женщины чаще болеют этим типом головной боли. Одно исследование показало, что почти 90 процентов женщин и 70 процентов мужчин испытывают головные боли напряжения в течение своей жизни.
- Средний возраст пациента. Частота головных болей напряжения достигает пика к 40 годам жизни, хотя эта головная боль может развиваться в любом возрасте.
Осложнения
Из-за того, что головные боли могут беспокоить довольно часто, это может значительно влиять на производительность труда и качество жизни в целом, особенно, если они перешли в хроническую форму. Частые боли могут нарушить привычный образ жизни и общую работоспособность.
Диагностика
Диагноз головной боли напряжения, прежде всего, основан на истории болезни и симптоматике и данных неврологического обследования.
Врача могут интересовать ответы на следующие вопросы:
- Когда появились симптомы?
- Заметил ли пациент какие-либо триггеры, такие как стресс или голод?
- Были ли симптомы были непрерывными или эпизодическими?
- Насколько выражена симптоматика?
- Как часто возникают головные боли?
- Как долго беспокоила головная боль в последний раз?
- Что, по мнению пациента, уменьшает симптомы и что усиливает симптомы?
Кроме того, врача интересуют также следующие детали:
- Характеристики боли. Имеет ли боль пульсирующий характер? Боль тупая, постоянная или острая?
- Интенсивность боли. Хорошим показателем тяжести головной боли, является время, в течение которого пациент может работать во время приступа головной боли. Может ли пациент работать? Есть ли эпизоды, когда головная боль приводила к пробуждению от сна или нарушению сна?
- Локализация боли. Чувствует ли пациент боль во всей голове, только на одной стороне головы, или просто в области лба или в области глазниц?
Инструментальные методы обследования
Если у пациента есть необычные или интенсивные головные боли, врач может назначить дополнительное обследование для исключения более серьезных причин головных болей.
Наиболее часто используется два метода диагностики, такие как КТ (компьютерная томография) и МРТ, которые позволяют визуализировать органы и ткани и обнаружить морфологические изменения.
Лечение
Некоторые пациенты с головной боли напряжения не обращаются к врачу и пытаются лечить боль самостоятельно. К сожалению, многократное самостоятельное использование обезболивающих средств может само вызвать сильные головные боли.
Медикаментозное лечение
Существует большое разнообразие лекарственных препаратов, в том числе и безрецептурных, позволяющих уменьшить боль, в том числе:
- Обезболивающие. Простые безрецептурные обезболивающие, как правило, являются первой линий лечения головной боли. К ним относятся аспирин, ибупрофен (Advil, Motrin IB, другие) и напроксен (Aleve). Рецептурные лекарства включают напроксен (Naprosyn), индометацин (Indocin) и кеторолак (кеторолака трометамин).
- Комбинированные препараты. Аспирин или ацетаминофен или оба, часто в сочетании с кофеином или седативным препаратом в одной лекарстве. Комбинированные препараты могут быть более эффективными, чем препараты с одним действующим веществом.
- Триптаны и наркотики. Для людей, у которых присутствуют как мигрень, так и головные боли напряжения, триптаны могут эффективно облегчить головную боль. Опиаты или наркотики, используются редко из-за их побочных эффектов и высокого риска развития зависимости.
Профилактические препараты
Для того чтобы снизить частоту и тяжесть приступов, особенно, если у пациента частые или хронические головные боли, которые не купируются с помощью обезболивающих препаратов, могут быть назначены и другие препараты.
Профилактические препараты могут включать в себя:
- Трициклические антидепрессанты. Трициклические антидепрессанты, включая амитриптилин и нортриптилин (Pamelor), являются наиболее часто используемыми лекарствами для того, чтобы предотвратить развитие головной боли напряжения. Побочные эффекты этих препаратов могут включать увеличение веса, сонливость и сухость во рту.
- Другие антидепрессанты. Существуют свидетельства эффективности использования таких антидепрессантов как венлафаксин (Effexor XR) и миртазапин (Remeron) у пациентов, у которых также нет депрессии.
- Противосудорожные и миорелаксанты. Другими препаратами, которые могут помешать развитию головной боли напряжения являются противосудорожные препараты, такие как топирамат (Топамакс) и миорелаксанты.
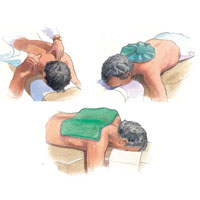
Корректировка образа жизни и домашние средства
Отдых, пакеты со льдом или длительный, горячий душ могут нередко уменьшить интенсивность головных болей.
Немедикаментозное лечение
- Иглоукалывание. Иглоукалывание может обеспечить временное снижение хронической головной боли напряжения.
- Массаж. Массаж может помочь уменьшить стресс и снять напряжение. Это особенно эффективно для снятия спазма в мышцах задней части головы, шеи и плеч.
- Глубокое дыхание, биологическая обратная связь и поведенческая терапия. Разнообразие расслабляющих процедур очень полезно для лечения головной боли напряжения, в том числе глубокое дыхание и биологически обратная связь.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник