- Молоко пришло. Грудь «налилась» и болит. Правильные действия мамы
- Как наладить грудное вскармливание по требованию
- На старте
- Приход молока
- Сцеживания
- Кормление по требованию
- Ночные кормления
- Соски и бутылки
- Как понять, что малышу хватает молока?
- Признаки проблем с кормлением
- Лактостаз — симптомы и лечение
- Определение болезни. Причины заболевания
- Причины заболевания
- Симптомы лактостаза
- Патогенез лактостаза
- Механизм лактации
- Механизм лактостаза
- Классификация и стадии развития лактостаза
- Осложнения лактостаза
- Диагностика лактостаза
- Дифференциальная диагностика
- Лечение лактостаза
- Лечение первичного лактостаза
- Лечение вторичного лактостаза
- Прогноз. Профилактика
- Прогноз
- Профилактика
Молоко пришло. Грудь «налилась» и болит. Правильные действия мамы
Когда молоко приходит (на 3-5-й день), грудь становится полнее не только за счет резкого увеличения объема молока, но и из-за прилива дополнительной крови и жидкости, которые нужны, чтобы подготовить грудь к кормлению. Степень увеличения груди зависит от женщины: у некоторых грудь меняется в размере совсем немного, а у некоторых набухает очень сильно. Как правило, набухание спадает в течение 12-48 часов.
Что же может сделать мама, чтобы облегчить это состояние?
I Порядок действий, если грудь очень сильно наполнена, но ареола (темная зона вокруг соска) мягкая, ребенок хорошо присасывается к груди, молоко легко вытекает.
2. Основная мера по предотвращению или уменьшению набухания молочных желез: с первых часов кормите как можно чаще. Прикладывайте ребенка к груди минимум 12 раз в сутки, не ограничивайте время пребывания у груди. Кормите каждый раз, когда ребенок демонстрирует признаки готовности к сосанию или по своей инициативе, если после окончания кормления прошло больше 2-х часов.
Как понять, что пора предложить грудь?
Плач – последний «аргумент» малыша. Понять, что новорожденный просит грудь, можно задолго до того, как он заплачет. Вот признаки, которые почти наверняка означают, что пора предложить грудь.
— Быстрое движение глаз, дрожание закрытых глаз.
— Мышечное напряжение, сжатые кулаки.
— Попытки присосаться ко всему, до чего получается дотянуться (руки, край пеленки, одежда).
— Беспокойные «поисковые» повороты головы, открывание ротика, причмокивания.
Миф. Никогда не будите спящего ребенка.
На самом деле . Все не так однозначно. Это утверждение может быть справедливым для доношенного, абсолютно здорового младенца, рожденного естественным путем без применения любых медикаментов, в т.ч. обезболивания. Или для подросшего малыша. Если же роды прошли с осложнениями и/или с применением медикаментов, или малыш недоношен, или маловесный, или есть даже минимальные проблемы с самочувствием, то таким образом (очень продолжительным сном) организм пытается экономить силы. Но для того, чтобы эти самые силы были, и организм креп, ему нужно питание. Поэтому в первые недели жизни, если ребенок спит более 2,5-3-х часов, не просыпаясь, лучше осторожно разбудить малыша и предложить грудь…а еще лучше предложить ее спящему малышу, проведя грудью по верхней губе или сцедив несколько капель молока на губки ребенку. Сосательный рефлекс прекрасно работает и во сне :-).
3. Не ограничивайте себя в питье. Исследования показывают, что ограничение жидкости — неэффективное средство уменьшения отечности груди в связи с приходом молока.
4. Легкий массаж груди перед прикладыванием или в процессе кормления.
Аккуратно, очень легко погладьте грудь. Можно очень легко постукивать подушечками пальцев, перебирать пальцами «как бочонки лото в мешочке». Во время сосания можно легко поглаживать грудь в направлении к соску, как бы подгоняя молоко («без фанатизма», это могут быть именно легкие поглаживания-постукивания периодически, не нужно «натирать» кожу груди до красноты).
ВАЖНО! Ни в коем случае нельзя сильно надавливать, мять, «разбивать» уплотнения: к вытеканию молока из груди эти действия не имеют никакого отношения! Перерастянутые ткани груди очень легко травмировать, что легко может привести к воспалительным процессам. От любых действий с грудью больно быть не должно!
5. Холодные компрессы после кормления для уменьшения болезненности и отечности.
В промежутке между кормлениями можно делать холодные компрессы для уменьшения боли и отека. Холодные компрессы вызывают сжатие кровеносных сосудов, тем самым уменьшая отечность грудь. Вполне подойдет полотенце или пеленка, смоченная холодной водой.
6. Небольшой избыток молока — нормальное явление сразу после прихода молока. Мамин организм подстраивается под потребности конкретного ребенка и на всякий случай вырабатывает молоко с небольшим запасом. При кормлении по требованию и эффективном опорожнении груди, всё быстро придет в норму, и молока будет ровно столько, сколько нужно ребенку.
Однако, если ребенок, при всех описанных выше действиях мамы, по какой-то причине не может высосать молока столько, чтобы мама не чувствовала сильный дискомфорт от наполнения, не нужно терпеть «до последнего». Сцедите немного молока, ровно столько, чтобы ушли неприятные ощущения, но грудь осталась довольно наполненной. И попросите специалиста, грамотного в вопросах ГВ, помочь вам разобраться в ситуации.
II Порядок действий, если грудь наполнена так сильно, что ребенку физически трудно захватить ее глубоко и начать сосать. Сосок и ареола твердые, отекшие, сосок может быть даже немного «расплющенным» из-за сильного наполнения. Молоко НЕ вытекает из груди при попытках сцедить.
ВАЖНО! В этом случае еще более опасны «зверские» расцеживания, которые до сих пор так любят практиковать в некоторых роддомах. Представьте себе воздушный шарик, наполненный водой и крепко завязанный. Завязанный кончик — это отечная ареола. Чтобы вода вытекла из шарика, нужно его развязать (снять отек). Нетрудно догадаться, что случится, если завязанный шарик начать изо всех сил мять и выкручивать, пытаясь добыть из него воду.
1. В этом случае главная задача — добиться выделения молока из груди. Этому мешает сильный отек, вот с ним и нужно справиться. В этом случае очень эффективной может оказаться методика смягчения ареолы давлением , описанная Д.Коттермен.
Непосредственно перед каждым прикладыванием ребенка к груди, надо равномерно и бережно надавить на ареолу по направлению к грудной клетке и удерживать давление не меньше полной минуты, а то и дольше (2-3 минуты, повторяя, по мере необходимости). Необходимо сосредоточиться на ареоле там, где к ней присоединяется сосок.
В результате этого действия, излишек межклеточной жидкости временно отжимается внутрь, в направлении естественного оттока лимфы, часть молока также смещается назад, в более глубокие протоки, повышается эластичность комплекса сосок-ареола, и в результате ребенок может взять его в ротик глубже.
Очень важно продолжать нажатие не менее одной минуты (по часам засечь), даже если кажется, что ареола стала мягче через несколько секунд после начала.
Для бОльшего эффекта откиньтесь назад или лягте на спину (Вам должно быть удобно!), можно подложить небольшой валик под лопатки, чтобы еще приподнять грудь.
Перед началом надавливания можно несколько раз ОЧЕНЬ легко, бережно, погладить грудь в направлении от соска к периферии, к подмышечной области, дополнительно помогая оттоку лишней жидкости.
Далее СРАЗУ прикладываем ребенка к груди.
2. Когда отток молока затруднен, очень важно максимально расслабиться . Да, это крайне сложно в такой ситуации, но чем более спокойна и расслабленна мама, тем легче молоку вытекать из груди (никакой мистики, просто работа гормонов :-)). Попросите кого-то сделать Вам легкий массаж воротниковой зоны, включите негромкую, спокойную музыку, вспомните что-то очень хорошее, помечтайте, примите душ, выпейте любимый теплый напиток. Любые мысли и действия, помогающие именно Вам расслабиться и «отпустить» ситуацию, будут хороши!
После того, как молоко начало отделяться, продолжаем действовать по описанному выше плану.
Если ребенок по какой-то причине не может эффективно сосать, или молока так много, что ребенок физически не может справиться с таким объемом, могут (временно!) потребоваться дополнительные сцеживания. В данной ситуации все очень индивидуально, обратитесь к консультанту по грудному вскармливанию за помощью!
Когда срочно нужна помощь
— улучшений состояния груди нет совсем в течение 1-2 дней, несмотря на все вышеописанные меры,
— красная/очень болезненная/опухшая грудь или обе груди, озноб, гриппозное состояние,
— температура выше 38°С.
Обратитесь к консультанту по грудному вскармливанию или к лечащему врачу.
Источник
Как наладить грудное вскармливание по требованию
Грудное вскармливание — предмет многочисленных тревог каждой мамы новорожденного. Придет ли молоко? Как понять, что малыш наедается? Нормально ли, что он сосет часто и подолгу? Не волнуйтесь: кормление грудью — естественный процесс, который вы обязательно наладите.
На старте
- Сразу после родов, если нет противопоказаний, попросите выложить малыша вам на грудь. Тактильный контакт и первое прикладывание очень важны для выработки молока;
- В первые 3 – 5 дней до прихода молока у вас из груди будет выделяться молозиво. Это густая, питательная жидкость желтого цвета, которая вырабатывается абсолютно у всех женщин после родов;
- Если ребенка забрали в детское отделение, не расстраивайтесь и начните сцеживать для него молозиво.
! Новорожденному нужно очень мало молозива, не более 1 – 2 мл за раз.
Приход молока
- У всех женщин молоко появляется в разное время, обычно с 2-го по 10-й день после родов;
- При приходе молока вы можете почувствовать внезапное чувство жажды, небольшое повышение температуры, озноб, легкое головокружение — не пугайтесь, это совершенно нормальные проявления;
- Если во время прихода молока грудь отекла и слегка затвердела, начните прикладывать малыша как можно чаще, чтобы он постоянно опорожнял ее, и немного ограничьте питье.
! При нагрубании груди после прихода молока хорошо помогают прохладные компрессы из влажного полотенца.
! Пока процесс кормления устанавливается, вы можете пользоваться ланолиновым кремом для сосков: он смягчает и защищает кожу, и его не нужно смывать перед кормлением.
Сцеживания
- Если ребенок находится с вами в палате и вы кормите его по первому требованию, сцеживаться не нужно;
- Если по какой-то причине малыш в детском отделении, сцеживайтесь каждые 2 – 3 часа и передавайте ему молозиво, а затем молоко;
- Слегка сцеживаться перед кормлением нужно в том случае, если грудь слишком тугая и малыш не может ее захватить.
Кормление по требованию
При появлении следующих признаков прикладывайте ребенка к груди — так кроха показывает, что он голоден:
- Малыш вертится, крутит головой, выгибает спинку;
- Он тянет кулачки в рот и причмокивает;
- Он пытается сосать ваши пальцы или край пеленки.
! Новорожденный малыш может просить грудь каждые 15 – 30 минут и сосать ее по часу — это совершенно нормально.
Ночные кормления
Следите за тем, чтобы ночью малыш сосал грудь каждые 3 – 4 часа. Частые ночные прикладывания очень важны для новорожденного ребенка: именно ночью у мамы вырабатывается гормон пролактин, ответственный за производство молока.
Соски и бутылки
По возможности старайтесь не давать их малышу хотя бы первые 6 – 8 недель. В это время устанавливается лактация, а соски и бутылки могут испортить захват, привести к отказу от груди и уменьшить количество молока.
Как понять, что малышу хватает молока?
- Во время бодрствования малыш активен;
- Кожа младенца мягкая и упругая, а слизистые — влажные и розовые;
- Плач здорового малыша громкий и сильный;
- После прихода молока ребенок писает 10 – 12 раз в день (это соответствует 5 – 6 одноразовым подгузникам);
- Малыш набирает не меньше 115 – 140 г в неделю.
Признаки проблем с кормлением
- Когда малыш сосет, вы не слышите глотков — это значит, что он не высасывает молоко;
- У вас появились трещины на сосках;
- У малыша прогрессирует желтуха;
- Кроха плачет тихо и вяло;
- Ребенок слишком много спит и мало сосет;
- Малыш засыпает сразу после начала кормления;
- Вы меняете ему меньше 5 – 6 мокрых подгузников в день.
Если малышу тяжело дается захват или у вас «плоские» соски, можно использовать специальные насадки до момента, когда установится кормление.
Накладки стоит использовать только после одобрения консультанта по грудному вскармливанию или педиатра, так как они могут уменьшать количество молока и приводить к отказу от груди.
Помните, что любые проблемы на старте кормления можно с легкостью устранить. Статистика на вашей стороне: 98% женщин могут полностью выкормить ребенка грудным молоком. Будьте внимательны к себе и малышу, и все обязательно получится!
Источник
Лактостаз — симптомы и лечение
Что такое лактостаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кондратенко Юлии Николаевны, гинеколога со стажем в 15 лет.
Определение болезни. Причины заболевания
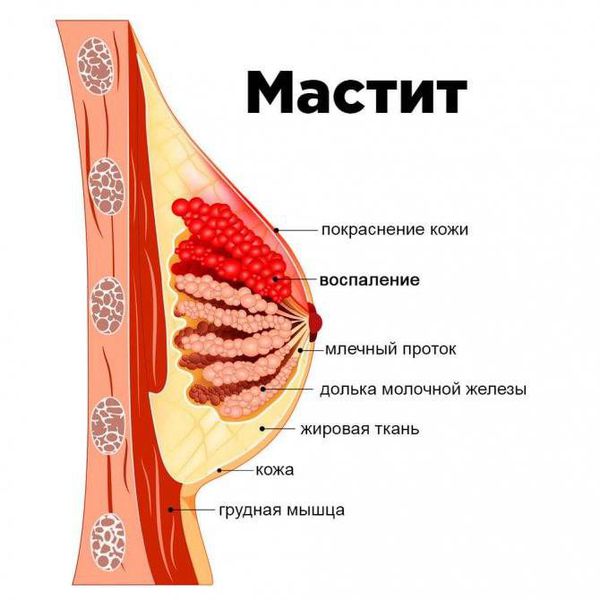
Лактостаз — это осложнение грудного вскармливания, которое проявляется застоем молока в протоках молочных желёз.
Согласно Всемирной организации здравоохранения (ВОЗ), грудное вскармливание является самым лучшим способом обеспечить детей раннего возраста питательными веществами, которые необходимы для их здорового роста и развития [23] . Большинство специалистов также придерживаются мнения, что новорождённый должен питаться грудным молоком. Однако во время лактации могут возникнуть различные нарушения в работе молочной железы, которые влияют не только на здоровье женщины и объём выделяемого молока, но и на здоровье ребёнка (недостаточная прибавка в весе, отказ от груди). Если женщина не была информирована об этих заболеваниях заранее, то их возникновение может привести к стрессу и отказу от кормления грудью.
Чаще всего кормящие женщины при обращении к врачу жалуются на чувство распирания и тяжести в молочных железах во время кормления грудью. Это и есть явления лактостаза — состояния, при котором в молочной железе образуется избыток молока и нарушается его полноценный отток.
Частота появления лактостаза не зависит от социального уровня женщин. В изученной литературе нет данных об особенностях строения молочных желёз и особенностях лактации, которые бы повышали риск развития лактостаза. Скорее всего частота возникновения этого состояния зависит от возраста. В странах с высоким уровнем жизни женщины обычно отсрочивают появление ребёнка. По данным сайта статистики России, в 2018 году возраст женщин во время рождения первого ребёнка в нашей стране колеблется следующим образом [17] :
- до 25 лет рожают около 20,6 % женщин;
- от 25 до 29 лет — 31,4 %;
- от 30 до 34 лет — 30,1 %;
- от 35 до 39 лет — 14,4 %;
- от 40 лет и старше — 3,2 %.
За последнее время возраст первородящих сдвинулся в старшую возрастную группу. А чем больше возраст матери, тем выше риски патологических последствий для её здоровья и здоровья ребёнка. Соответственно, и частота лактостаза увеличивается у женщин более старшего возраста.
Причины заболевания
Причин развития лактостаза множество. Нагрубание молочных желёз может происходить за счёт внутренних (эндогенных) или внешних (экзогенных) причин [22] .
1. Внутренние причины:
- Несоответствие физиологической активности железистой ткани и молочных ходов (особенно после первых родов).
- Переизбыток молока. Это может быть связано с периодом становления лактации, первым пребыванием молока, природной особенностью женщины, гормональными нарушениями, в том числе нестабильной выработкой окситоцина.
2. Внешние причины:
- Неправильное прикладывание к груди. Основное действие мамы с начала кормлений — научить ребёнка правильно брать грудь. Если ребёнок неправильно приложен к груди, он плохо отсасывает грудное молоко. Из-за этого молоко застаивается, молочные железы нагрубают и развивается лактостаз.
- Редкие опорожнения железы или редкие кормления (реже чем через 3-4 часа).
- Тесная, неудобная, сдавливающая молочные железы одежда.
- Грубое, агрессивное сцеживание молока (грубые усилия при сцеживании, неаккуратные болезненные нажатия на сосок).
Симптомы лактостаза
В первые дни после рождения ребёнок получает молозиво, в котором много белков, жиров, минеральных веществ, но мало углеводов [1] — именно с таким продуктом легче справляться системе пищеварения новорождённого. Через 4-5 дней грудные железы начинают вырабатывать так называемое «переходное молоко» — его будет больше, чем молозива. В составе такого молока меньше белков, но больше жиров. «Зрелое» молоко появляется с 15-го дня, его состав зависит от того, что ест женщина и как часто прикладывает младенца к груди.
Симптомов лактостаза немного, но они весьма характерны . Сначала общее состояние женщины остаётся удовлетворительным, однако ситуация может быстро ухудшиться. Первое, на что обращает внимание женщина, это острое начало. Иногда мамы с точностью до минуты могут сказать, когда появились первые симптомы. Как правило, лактостаз проявляется на 3-4 сутки после родов и чаще у женщин, которые отказались от грудного вскармливания, или у тех, кто плохо сцеживает грудное молоко [14] .
Когда происходит прилив молока, женщина ощущает лёгкое распирание и покалывание в груди, небольшой дискомфорт, чувство тугой молочной железы. Когда начинается лактостаз, этот дискомфорт сменяется неприятными болезненными ощущениями, в какой-то области на коже груди может появиться покраснение. Покраснение кожи при лактостазе обычно связано не с воспалительными явлениями, а с механическим повреждением кожи молочной железы пальцами при грубом сцеживании [7] . Грудь становится горячей на ощупь. Чаще поражаются обе молочные железы [14] . Пальпируются плотные увеличенные дольки. Это показатель того, что именно здесь молока накапливается больше, чем нужно.
Может появиться гиперчувствительность сосков. В этом случае прикладывание к груди слишком болезненно, поэтому иногда женщины пытаются сцедить молоко с помощью молокоотсоса.
Может повышаться температура тела. Если она поднимается выше 38,5 °C , при этом женщина испытывает сильную боль в области молочных желёз, то не нужно заниматься самолечением, необходимо обратиться к специалисту, чтобы не допустить развития воспаления. Если лактостаз не купируется в течение 3-5 суток, в молочных протоках начинается воспалительный процесс, развивается лактационный мастит [6] [18] .
Патогенез лактостаза
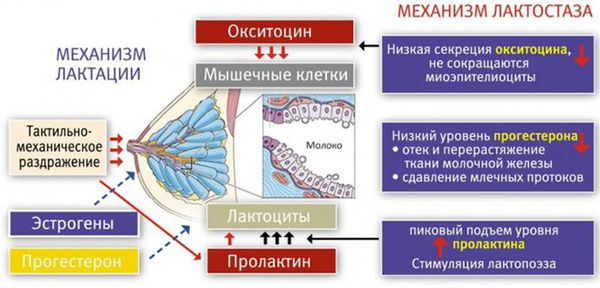
Механизм лактации
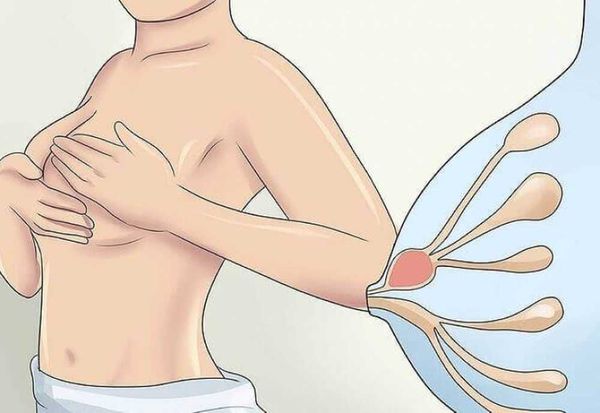
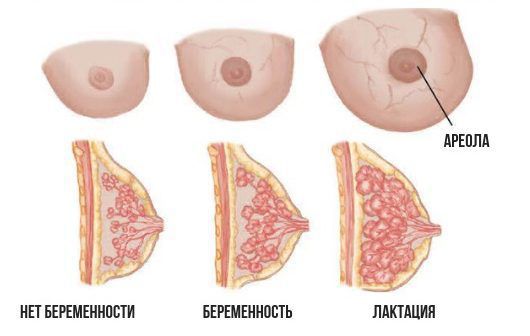
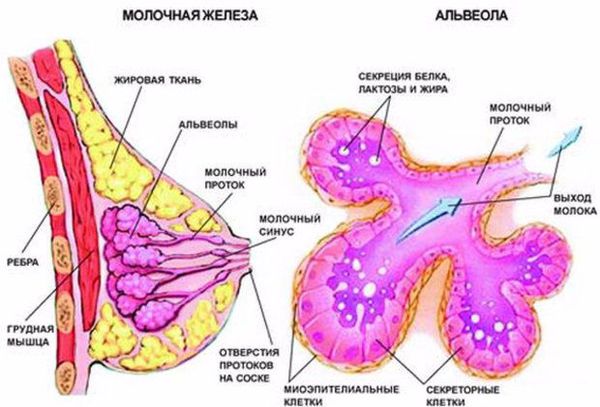
Чтобы понять, как развивается лактостаз, сначала разберём механизм лактации. Молочная железа готовится к лактации все 9 месяцев беременности. За счёт действия половых гормонов она увеличивается в размерах: формируются альвеолы (основные функциональные единицы молочных желёз), молочные протоки и синусы.
В альвеолах появляется большое количество лактоцитов — клеток, которые выделяют молоко. В молочной железе в большом количестве накапливаются рецепторы пролактина — основного гормона, который обеспечивает лактацию. Но в процессе беременности рецепторы пролактина заблокированы плацентарными стероидами (в первую очередь прогестероном, а также эстрогенами) — гормонами, которые вырабатывает плацента. Поэтому лактации во время беременности быть не может.
Механизм лактостаза
В третьем периоде родов, когда происходит рождение плаценты, уровень плацентарных стероидов резко снижается. Рецепторы к пролактину освобождаются, и в ответ на прикладывание ребёнка к груди в передней доле гипофиза (главного органа эндокринной системы) начинает вырабатываться пролактин. Пролактин активизирует лактоциты к образованию молока в альвеолы.
Одновременно с пролактином в задней доле гипофиза синтезируется гормон окситоцин. Именно окситоцин влияет на мышечные клетки вокруг альвеол (миоэпителиоциты) и заставляет их сокращаться [2] . Таким образом, молоко секретируется, а мышечные клетки сокращаются и выделяют молоко наружу через выводные протоки.
Первичный (физиологический) лактостаз возникает в первые сутки после родов, то есть в период формирования функции лактации. Это гормональная дисфункция молочной железы, которая выражается в недостатке прогестерона. Во время беременности плацента вырабатывает прогестерон, и он блокирует действие пролактина и эстрогена. После родов уровень прогестерона резко снижается, в связи с этим повышается уровень пролактина, который стимулирует лактопоэз (процесс поддержания лактации) и накопление молока в альвеолах.
В то же время возникает избыток эстрогенов, что вызывает отёк тканей и сдавление протоков молочной железы. Ситуация ухудшается у женщин, которые не прикладывают ребёнка к груди в первые сутки после родов. Так как не происходит раздражения области сосков, секреция окситоцина снижается, миоэпителиоциты не сокращаются, в результате молоко не поступает в выводные протоки и остаётся в альвеолах. И даже если бы молоко попадало в протоки, оно бы не выводилось, так как все протоки сдавлены отёчной тканью молочной железы. Отсюда и клиника первичного лактостаза — нагрубание молочных желёз, чувство её «окаменения», распирания и боли.
Вторичный (патологический) лактостаз — это именно застой молока в какой-то одной или нескольких долях молочной железы. При этом происходит закупорка протока, молоко не может выходить из этой доли.
Вторичный лактостаз является обязательным симптомом воспаления. У одних женщин он сильно выражен, у других никак не проявляется и диагностируется лишь при проведении ультразвукового исследования молочных желёз. Но всегда лактостаз способствует усилению и распространению инфекции .
Таким образом, первичный и вторичный лактостаз — это разные явления. Если первичный лактостаз возникает сразу после родов и характеризуется отёком молочной железы, то вторичный — это закупорка протока и застой молока.
Классификация и стадии развития лактостаза
Как уже было отмечено, различают первичный и вторичный лактостаз.
1. Первичный лактостаз. Возникает в начале становления лактопоэза в первые сутки (обычно на 3-5) после родов. Ассоциирован с выраженным отёком молочной железы. Это связано с резким снижением уровня прогестерона после рождения последа. Когда женщина начинает сцеживать такую молочную железу, то молока почти нет.
2. Вторичный лактостаз. Возникает через неделю или месяцы после родов в результате несоответствия молокопродукции и молокоотдачи. Основная причина — нарушение техники грудного вскармливания: чрезмерное сцеживания, что вызывает избыточную выработку молока; недостаточное опорожнение молочных желёз при сцеживании или кормлении; неправильная техника прикладывания ребёнка к груди.
Вторичный лактостаз рассматривают как премастит. Заслуженный деятель науки, профессор Ванина Лидия Васильевна, заведующая кафедрой 1-го Московского медицинского института с соавторами еще в 1973 году предлагала рассматривать вторичный лактостаз как субклиническую стадию мастита [4] . Этот термин используется и сейчас. Субклинический мастит характеризуется невыраженностью, а иногда и отсутствием отдельных симптомов, несоответствием между клиническими проявлениями и истинной тяжестью процесса. Такое кажущееся благополучие затрудняет своевременную диагностику и обусловливает недостаточность терапевтических мероприятий [12] .
Осложнения лактостаза
Самое частое осложнение лактостаза — неинфекционный мастит. Это более сложная форма лактостаза: симптомы похожи, но они выражены сильнее. Самочувствие женщины ухудшается, температура тела от 38 °C и выше, боль в области уплотнения усиливается, может ощущаться при ходьбе и при изменении положения тела. Границу между таким маститом и лактостазом иногда бывает сложно определить [10] . Ведь часто оба состояния начинаются остро с повышения температуры тела и болей в молочной железе. Но всё же существуют отдельные критерии, такие как время начала заболевания (3-4 сутки при лактостазе, 5-8 сутки при мастите), поражение одной (при мастите) или двух (при лактостазе) молочных желёз. Кроме того, при мастите болевой синдром, уплотнение, покраснение и повышение температуры в молочной железе выражены сильнее [11] .
Если в течение двух дней от начала лечения состояние не улучшается и симптомы остаются тяжёлыми, возможно прогрессирование воспалительного процесса. И тогда неинфекционный мастит переходит в инфекционный. Причинами инфекционного мастита могут быть трещины на соске, так как через них инфекция попадает в организм. Мастит также может быть осложнением после инфекционных заболеваний (например, ОРВИ, ангины). В таких случаях лучше всего обратиться за помощью к специалистам. Они определят стадию заболевания и дадут точные рекомендации для решения проблемы.
Диагностика лактостаза
Диагноз лактостаза можно поставить на основании следующих данных:
- Жалоб пациентки. В самом начале своего развития лактостаз не вызывает ни повышения температуры тела, ни ухудшения общего самочувствия женщины. В течение следующих 12‐24 часов возможно повышение температуры до 38‐38,5 °С, кратковременное преходящее покраснение кожи в области застоя молока, выраженный болевой синдром [8][16][20][21] .
- Данных анамнеза. Острое начало заболевания на 3-4 сутки после рождения ребёнка. Чаще развивается у некормящих женщин.
- Данных осмотра молочных желёз. При осмотре обращает на себя внимание увеличение молочных желёз. Они плотные, горячие, болезненные при пальпации. Как правило, происходит поражение обеих молочных желёз.
- Лабораторных исследований: показатели клинического анализа крови в пределах нормы.
- Инструментальных методов исследования:
- контактная термометрия: выявляет повышение локальной температуры в молочной железе;
- УЗИ молочных желёз: в случае мастита определяет наличие воспалительного отёка (повышенного содержания жидкости в молочной железе).
Дифференциальная диагностика
Дифференциальную диагностику проводят с лактационным маститом. У обоих состояний острое начало с повышением температуры тела и болями в молочной железе.
Лечение лактостаза
Важным моментом в лечении лактостаза является психологическая поддержка матери, настрой её на продолжение лактации и эффективное выведение грудного молока [19] . Если на протяжении беременности и после родов женщина настроена кормить грудью и с радостью ожидает этого, первоначальные трудности она встретит с пониманием и терпением. Правильное и своевременно начатое лечение обеспечивает не только устранение застоя молока, но и профилактику лактационного мастита.
Если лактостаз невыраженный, самое лучшее лечение — это грудное вскармливание.
Лечение первичного лактостаза
При первичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: длительное и частое прикладывание ребёнка к груди, сцеживание молока вне кормления. Но часто это бывает невозможно из-за тяжелейшего лактостаза, когда грудь напряжённая, плотная, как будто каменная. Ребёнок не может приложиться к такой груди. Сцедить молоко женщине тоже очень тяжело, так как даже прикосновение к молочным железам вызывает нестерпимую боль.
Зная, что застой молока может привести к развитию мастита, около 10 лет назад врачи проводили активную тактику — грубое сцеживание молочных желёз, особенно руками опытных акушерок. Однако проблему тяжёлого лактостаза можно решить и по-другому. Существует двухэтапный подход лечения первичного лактостаза. Сначала купируется гормональный дисбаланс молочных желёз, а затем либо сцеживают молоко, либо переходят к грудному вскармливанию.
Первую схему предложил профессор Гуртовой Б. Л. еще в 1972 году:
- Торможение (не подавление) лактации: препараты бромкриптина (Парлодел) по 2,5 мг 2-3 раза в сутки в течение 1-2 дней. Не стоит бояться, что после приёма этого препарата пропадёт молоко. При такой длительности приёма он лишь тормозит лактацию, т. е. искусственно снижает интенсивность процессов молокообразования и молокоотдачи. В то время как подавление лактации — это полное прекращение указанных процессов [13] . Для подавления лактации препарат нужно принимать в течение 14-21 дня
- «Покой» молочных желёз 1-2 дня.
- Обильное питьё (до 2-х литров в сутки). На период торможения лактации не следует ограничивать потребление жидкости, так как большое количество жидкости, вопреки прежним представлениям, замедляет выработку пролактина и снижает лактопоэз [15] .
Когда нагрубание молочных желёз пройдёт, можно прикладывать ребёнка к груди и сцеживать молоко. Стоит обратить внимание на важный момент: при лактостазе сцеживание до «последней капли» не только недостижимо, но и вредно. Как следует из практического опыта, сцеживание необходимо проводить до чувства комфорта [9] .
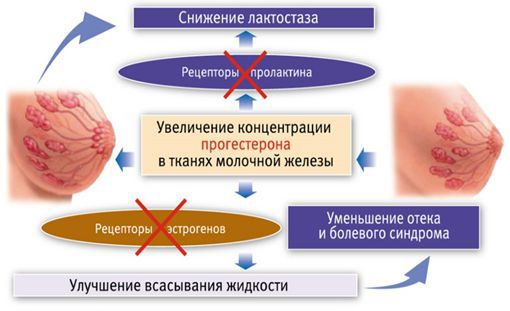
Вторую схему с использованием трансдермального (чрескожного) прогестерона предложила профессор Пустотина О. А. в 2006 году. Необходимо 1 раз нанести на молочные железы гель, содержащий прогестерон. Когда гормон попадает в ткани молочной железы, с одной стороны, он блокирует рецепторы пролактина и снижает лактопоэз, а с другой — блокирует рецепторы эстрогенов. За счёт этого улучшается всасывание жидкости из ткани и уменьшается сдавление молочных протоков. Через 15-20 минут боль уменьшается, проходит нагрубание молочных желёз. Это позволяет уже через 30 минут приступить к сцеживанию, а через час приложить ребёнка к груди, к этому времени весь препарат уйдёт из ткани молочной железы.
Трансдермальное применение препарата обеспечивает высокую концентрацию прогестерона в определённой зоне, при этом он не оказывает системного действия (на весь организм) и не имеет побочных эффектов [9] .
Лечение вторичного лактостаза
При вторичном лактостазе рекомендуется активное опорожнение молочных желёз любыми способами: более частое прикладывание ребёнка к груди или дополнительное сцеживание.
Прогноз. Профилактика
Прогноз
Лечение лактостаза у кормящих женщин не составляет труда. При соблюдении всех рекомендаций состояние женщины нормализуется примерно через 5 дней.
Профилактика
В основу профилактики входит несколько простых правил:
- Совместное пребывание матери и ребёнка после родов.
- Раннее прикладывание ребёнка к груди.
- Свободное вскармливание (вскармливание по требованию). В первые недели жизни ребёнка обычно прикладывают к груди каждые 2-3 часа [5] .
- Ранняя выписка из родильного дома;
- Оптимальный режим труда и отдыха: женщине не следует подвергать себя большой физической нагрузке.
- Благоприятный эмоциональный фон: избегать стрессовых ситуаций;
- Соблюдение гигиены: следить за чистотой тела, рук, половых органов, молочных желёз.
- Ношение специализированного хлопчатобумажного нижнего белья, особенно стоит обратить внимание на бюстгальтеры для кормящих мам.
- Кормление ребёнка в разных позах: сидя, лежа, из-под руки [3] .
Очень важно правильно прикладывать ребёнка к груди:
- Голова младенца должна быть немного откинута, шея разогнута, подбородок прижат к груди матери, чтобы сосок достигал нёба. Если шея будет согнута, грудь матери закроет ребёнку нос, а сосок упрётся в нижнюю челюсть и язык.
- Ребёнок должен лежать лицом и грудью к груди матери. При этом женщине нужно поддерживать спину младенца на уровне плеч. Не следует давить на затылок, чтобы голова оставалась запрокинутой [5] .
Источник