Что чувствует человек когда умирает от отека легких
Острый отек легких на поздних стадиях развития сердечной недостаточности — еще один порочный круг. Частой причиной смерти при сердечной недостаточности является острый отек легких, который развивается у больных, страдающих хронической сердечной недостаточностью в течение длительного времени. Причиной этого может быть временная перегрузка сердца или во время физической нагрузки, или при эмоциональном напряжении, или даже при переохлаждении. Полагают, что в этих случаях отек легких является результатом формирования порочного круга.
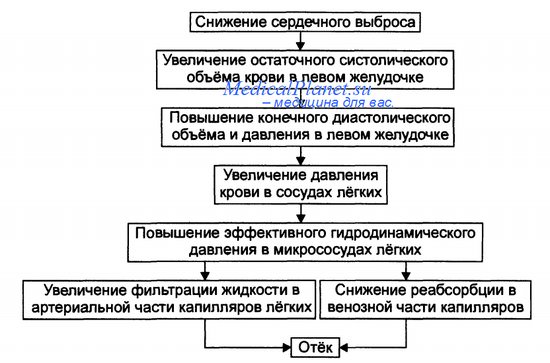
1. Увеличение нагрузки на ослабленный левый желудочек запускает механизм порочного круга. Поскольку насосная функция левого желудочка снижена, кровь начинает накапливаться в легких.
2. Увеличение объема крови в легких приводит к повышению давления в легочных капиллярах. Начинается транссудация жидкости из капилляров в легочную ткань и альвеолы.
3. Скопление жидкости в легких уменьшает степень оксигенации крови.
4. Уменьшение содержания кислорода в крови ведет к дальнейшему ослаблению сердечной мышцы, а также к снижению сократительной способности гладкомышечной стенки артериол. Происходит расширение периферических сосудов.
5. Расширение периферических сосудов увеличивает венозный возврат крови к сердцу.
6. Увеличение венозного возврата способствует еще большему накоплению крови в легких, усиливая транссудацию жидкости, снижая насыщение артериальной крови кислородом, увеличивая венозный возврат, и т.д.
Итак, порочный круг сформировался. Однажды сформировавшись и преодолев некую критическую точку, порочный круг продолжает развиваться вплоть до смерти больного, если только в считанные минуты ему не будет оказана необходимая медицинская помощь. Неотложные меры, которые могут разорвать порочный круг и спасти жизнь больного, следующие.
1. Наложение жгутов на все четыре конечности с целью остановки притока крови из вен и уменьшения нагрузки на левые отделы сердца.
3. Введение быстродействующих мочегонных препаратов, таких как фуросемид, с целью быстрого выведения жидкости из организма.
4. Дыхание чистым кислородом для полного насыщения артериальной крови, снабжения миокарда кислородом, предотвращения расширения периферических сосудов.
5. Введение быстродействующих кардиотонических препаратов, таких как дигиталис или другие сердечные гликозиды, усиливающих сокращения сердца.
Порочный круг в основе острого отека легких развивается настолько быстро, что смерть больного может наступить в сроки от 20 мин до 1 ч. Следовательно, все лечебные мероприятия необходимо проводить немедленно.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Отек легких у пожилых людей

проницаемости капилляров или повышением внутрикапиллярного давления. При этом жидкость, скапливающаяся в интерстиции, не может удаляться через лимфатические сосуды. У людей пожилого и старческого возраста клиническая картина может быть смазанной, без характерных признаков, что приводит к потере времени, усугублении ситуации. Пожилые люди из группы риска, а также члены их семей, должны быть проинформированы о симптомах и первой доврачебной помощи человеку с отеком легких.
Причины развития отека легких
Если накопление жидкости вызвано повышением проницаемости капилляров, диагностируют мембраногенный отек легких. Он может быть спровоцирован:
- заражением крови, тяжелыми травмами грудной клетки;
- пневмонией, высокой концентрацией бактериальных токсинов;
- панкреатитом;
- попаданием в бронхи и легкие воды, рвотных масс;
- вдыханием дыма, токсичных паров хлора, ртути, фосгена.
У пожилых людей чаще встречается гидростатический отек легких. Он может быть вызван:
- хроническими заболеваниями сердечно-сосудистой системы, особенно сердечной недостаточностью;
- нарушением венозного кровообращения в легких;
- эмболией легочных сосудов, чаще всего речь идет о тромбоэмболии;
- обструкция дыхательных путей, например, при бронхиальной астме;
- закупорка лимфатических сосудов.
Накопление жидкости в легких приводит к нарушению газообмена. Возникающую гипоксию пациент пытается компенсировать более частым и поверхностным дыханием. Развивается одышка. При последующем увеличение объема жидкости легкие становятся менее эластичными, альвеолы заполняются жидким содержимым и не могут участвовать в обмене углекислого газа и кислорода.
Виды отека легких по скорости развития
Различают 4 вида в зависимости от нарастания симптомов:
- молниеносный – развивается за минуты, оканчивается гибелью пациента;
- острый – время развития 1-4 часа, требует неотложной медицинской помощи, часто приводит к летальному исходу;
- подострый – характерен для интоксикаций, симптоматика нарастает и убывает волнообразоно;
- затяжной – характеризуется длительным нарастанием симптомов, может развиваться от 12 часов и дольше. Чаще всего связан с сердечно-сосудистыми заболеваниями. Клиническая картина не ясна до последнего, часто пациенты обращаются к врачу на этапе клокочущего дыхания, острой гипоксии.
Вне зависимости от скорости нарастания симптомов отек легких – патологическое состояние, которые не пройдет само по себе. Признаки накопления жидкости с дыхательной системе с каждым часом становятся все более явными, игнорирование возрастающей одышки на фоне сухого, а затем и влажного кашля приводит к резкому ухудшению состояния больного.
Симптомы отека легких
Наиболее типичная клиническая картина наблюдается при кардиогенном отеке легких. Именно он характерен для большинства пожилых больных. Для такого состояния характерны:
- одышка в состоянии покоя;
- кашель с выделением мокроты, иногда – с прожилками крови;
- выделение пены изо рта;
- резкая нехватка воздуха при занятии лежачего положения – больной вынужден сидеть или стоять все время;
- синюшность, бледность кожных покровов и слизистых;
- холодный пот;
- хрипы в легких.
В качестве компенсаторного механизма может наблюдаться повышение артериального давления. Пульс быстрый, во многих случаях прослушивается ритм галопа. На пике приступа больной находится в спутанном сознании, может падать в обморок.
Диагностика и лечение отека легких
Если требуется подтверждение диагноза, больному делают УЗИ или рентген. Оба этих метода позволяют быстро и точно дифференцировать отек от приступа бронхиальной астмы, тромбоэмболии легочной артерии.
Лечение включает в себя оказание немедленной помощи для стабилизации пациента и интенсивную терапию для нормализации кровообращения и работы сердечно-сосудистой системы. Уменьшение объема жидкости достигается введением внутривенно или внутримышечно диуретиков, обычно применяется фуросемид. Препарат отказывает сразу два значимых эффекта – расширяет вены, улучшая венозный отток, и стимулирует мочеиспускание.
Для борьбы с гипоксией применяют сосудорасширяющие средства быстрого действия – нитраты. Они хороши тем, что улучшают кровообращение, но не провоцируют кислородное голодание сердца на фоне усиленной работы сердечной мышцы.
Также для снятия отека и нормализации дыхания, пульса, давления применяют антигипертензивные препараты, инотропы, наркотические анальгетики, бронходилятаторы. Терапия отека легкого обязательно включает в себя ингаляции кислорода. В некоторых случаях может потребоваться механическое удаление жидкости через прокол грудной клетки – торакоцентез.
Источник
Последний фейерверк: что происходит с телом, когда мы умираем
Когда пациент приближается к смерти, в его теле происходят изменения. Они касаются дыхания, кровообращения, сознания. Мы подробно объясняем, что происходит: если понять смерть, возможно, мы будем меньше ее бояться.

Автор статьи — в прошлом сотрудник паллиативной службы, которая курирует умирающих на дому. Он был поражен тем, как спокойно многие люди смотрят в лицо собственной смерти.
Когда начинается умирание? В какой момент человек начинает свой путь к смерти?
Умирание начинается задолго до того, как мы появимся на свет. Оно закладывается еще в утробе, в скоплении клеток, из которого формируется будущий ребёнок. Некоторые клетки лишние, и они должны освободить место для новых. Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта». Она включается в тот момент, когда клетка становится ненужной или опасной для организма. В этом случае клетка добровольно уничтожает саму себя.
Становление человека — это процесс, в котором участвуют как жизнь, так и смерть. По словам доктора паллиативной медицины Жана-Доменико Боразио, смерть — это «необходимое условие для того, чтобы мы в принципе могли появиться на свет как жизнеспособные организмы».
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье» –
Жан-Доменико Боразио, врач паллиативной помощи
Смерть вездесуща — но, появившись на свет, мы забываем об этом.
И, если всё хорошо, то смерть снова появится в нашей жизни только через несколько десятков лет. Нередко это будет заболевание, которое нельзя вылечить: рак, болезнь сердца или заболевание почек, из-за которого они больше не могут очищать кровь. И вот тогда начинается процесс умирания.
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье. Органы человеческого тела прекращают функционировать постепенно, не все одновременно, а затем в какой-то момент их работа прекращается» — рассказывает доктор Боразио.
В результате цепной реакции перестают работать печень, почки, лёгкие и сердце.
Заболевания бывают самые различные, однако в конце жизни всё всегда идёт по одной и той же схеме: сердце прекращает биться, останавливается дыхание и в последнюю очередь угасает сознание.
При этом очень трудно разделить работу сердца и головного мозга. Если сердце перестает качать кровь, насыщенную кислородом, клетки мозга начинают гибнуть уже через несколько секунд. А через несколько минут наступает смерть мозга: на ЭЭГ в этот момент будет видна прямая линия вместо привычных кривых и зубцов. Перестают работать и рефлексы, которыми управляют глубинные отделы мозга, ответственные за дыхание, глотание и сознание. Таким образом, когда сердце останавливается, вслед за ним прекращает свою работу и головной мозг.
Бывает и наоборот. В головном мозге находятся центры, которые регулируют все жизненно важные функции: кровяное давление, работу сердца, дыхание. Если произойдет повреждение этих центров — дыхание прекратится, сердечный ритм нарушится. Часто такое повреждение наступает, когда в результате автокатастрофы или несчастного случая резко повышается внутричерепное давление. Кости черепа твёрдые, поэтому при сильном ударе мягкие ткани мозга выдавливаются в единственное естественное отверстие, которое есть в черепе, — большое затылочное отверстие. Через него полость черепа сообщается с позвоночным каналом (спинной мозг переходит в ствол головного мозга). Если ствол мозга пережат или повреждён, человек умирает.
Однозначных признаков нет, но есть общие закономерности
Последние годы, месяцы и дни жизни умирающие проживают по-разному.
«Процесс умирания очень индивидуален», — рассказывает Лукас Радбрух, президент Немецкого общества паллиативной медицины и профессор Университетской клиники Бонна.
Часто он длится месяцы и даже годы.
Медики разделяют умирание на три стадии: в начале наступает «терминальная» стадия, которая продолжается один-два года. В это время постепенно снижается функционирование отдельных внутренних органов, умирающий всё чаще испытывает усталость. Затем следует «предфинальная» стадия, которая может длиться несколько недель или месяцев. В это время появляются такие симптомы, как одышка и боль. И, наконец, «финальная» стадия — последние дни. Больной перестаёт есть и пить и медленно угасает.
«Важно помнить, что такое разделение умирания на этапы — не более чем условность» — отмечает Радбрух. Оно важно для обеспечения лечения и ухода, но не даёт точной картины, «не помогает определить, когда больной умрёт».
«Раньше считалось, что о приближении смерти свидетельствует бледность кожи в области носогубного треугольника» — говорит Радбрух. Но это тоже ненадёжный признак.
Сейчас исследования, которые позволяют точно определить время смерти, находятся на начальной стадии. Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Часть 2. Предсмертный хрип
Несмотря на то, что умирание — процесс строго индивидуальный, есть определённые физические изменения, общие для большинства пациентов (Palliative Care Review: Plonk&Arnold, 2005).
По мере приближения к смерти схожих черт всё больше, хотя причина смерти может быть разной. Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох.
Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены. Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Предсмертные хрипы — это нередко ужасный звук, однако нет никаких данных о том, что умирающий в этот момент страдает. То же самое касается повышения уровня углекислого газа в крови — предполагается, что это оказывает скорее успокаивающее и усыпляющее действие. Предсмертный хрип (как следует из названия) свидетельствует о том, что смерть близка (American Journal of Hospice and Palliative Medicine: Morita et al, 1998). Когда остаётся совсем немного времени, хрипы могут стать неконтролируемыми.
Кроме того, в последние дни и часы перед смертью наблюдаются изменения в кровообращении. Организм пытается доставить то небольшое количество кислорода, которое сердце ещё в состоянии прокачать с кровью, к жизненно важным органам. «Пульс слабеет и часто едва прощупывается, руки холодеют, а губы могут посинеть, — объясняет Лукас Радбрух. — Это стрессовая реакция». В некоторых случаях сердце начинает биться быстрее, а давление падает, может даже появиться небольшая лихорадка.
Когда сознание меркнет
Радбрух говорит: «Кто-то до последнего вздоха остаётся в сознании. Другой может испытывать беспокойство и даже галлюцинации. А третий просто тихо угасает».
Причин для таких изменений достаточно. С одной стороны, вследствие неравномерного притока крови и кислорода нарушается метаболизм головного мозга. С другой стороны, некоторые органы перестают работать, и из-за этого в крови накапливаются токсичные вещества. Например, мочевина, которая выводится через почки, может в больших концентрациях повреждать нервные клетки. (Но и от этого умирающий не страдает. Забытье, вызванное высокой концентрацией мочевины в крови, схоже с наркозом — человеку не больно, даже приятно.)
Кроме мочевины, в крови умирающего в большом количестве накапливаются кетоновые тела, которые тоже воздействуют на сознание человека. Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Умирая, многие пациенты тихо угасают или, напротив, возбуждены и что-то взволнованно шепчут. Может сложиться впечатление, что они уже покинули этот мир, однако несмотря на это, «мы должны относиться к умирающим так, как будто они всё понимают», — подчеркивает Лукас Радбрух. «Нам точно не известно, как много они способны воспринять».
Многие пациенты продолжали воспринимать происходящее даже после остановки сердца. Об этом свидетельствуют результаты крупного исследования. Учёные опросили 140 человек из Великобритании, Австрии и США, переживших остановку сердца. Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Двое из опрошенных помнили процесс собственного реанимирования. Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Когда сердце останавливается и перестаёт снабжать головной мозг кислородом, нервные клетки гибнут не сразу. Напротив, их активность резко возрастает. Об этом сообщают учёные, которые исследовали электрическую активность мозга у лабораторных крыс (мозг крысы во многом схож с мозгом человека). Через несколько минут после того, как у грызунов переставало биться сердце, можно было наблюдать всплеск электрической активности — исключительно сильный. «Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
Когда останавливается сердце, в головном мозге происходит настоящий «фейерверк». Нервные клетки выбрасывают колоссальное количество норадреналина, который воздействует на лобные доли мозга и обостряет внимание. Также происходит выброс серотонина, поэтому возможны галлюцинации и мистические озарения. И в самый последний момент из среднего мозга поступает дофамин. Он отвечает за чувство удовлетворения, дарит ощущение тепла и радости. Возможно, даже счастья.
Оригинал интервью — на ZEIT ONLINE.
Благодарим волонтёра фонда «Вера» Вениамина Сапожникова за перевод этой статьи.
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Источник

